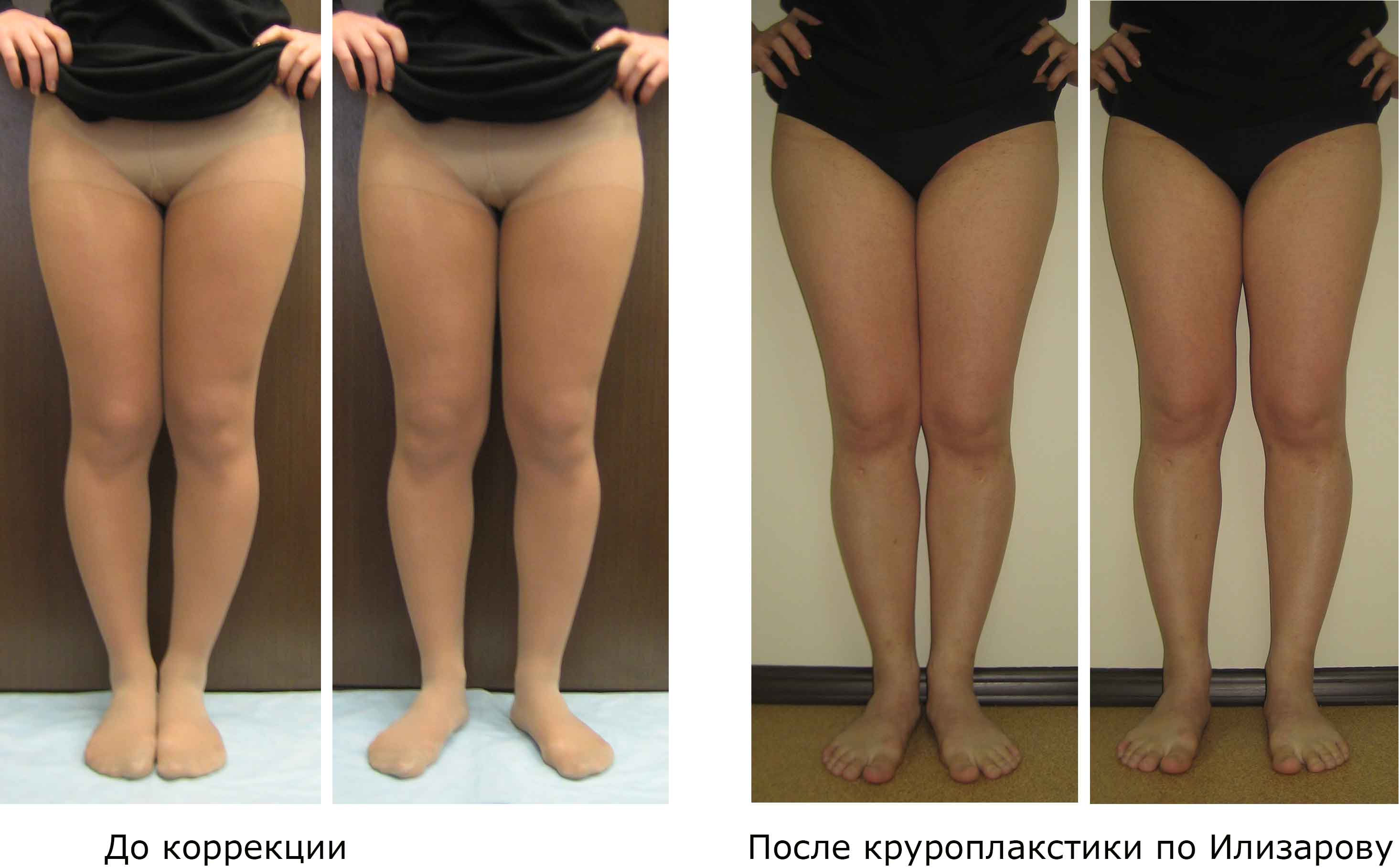
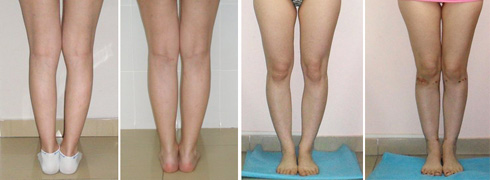
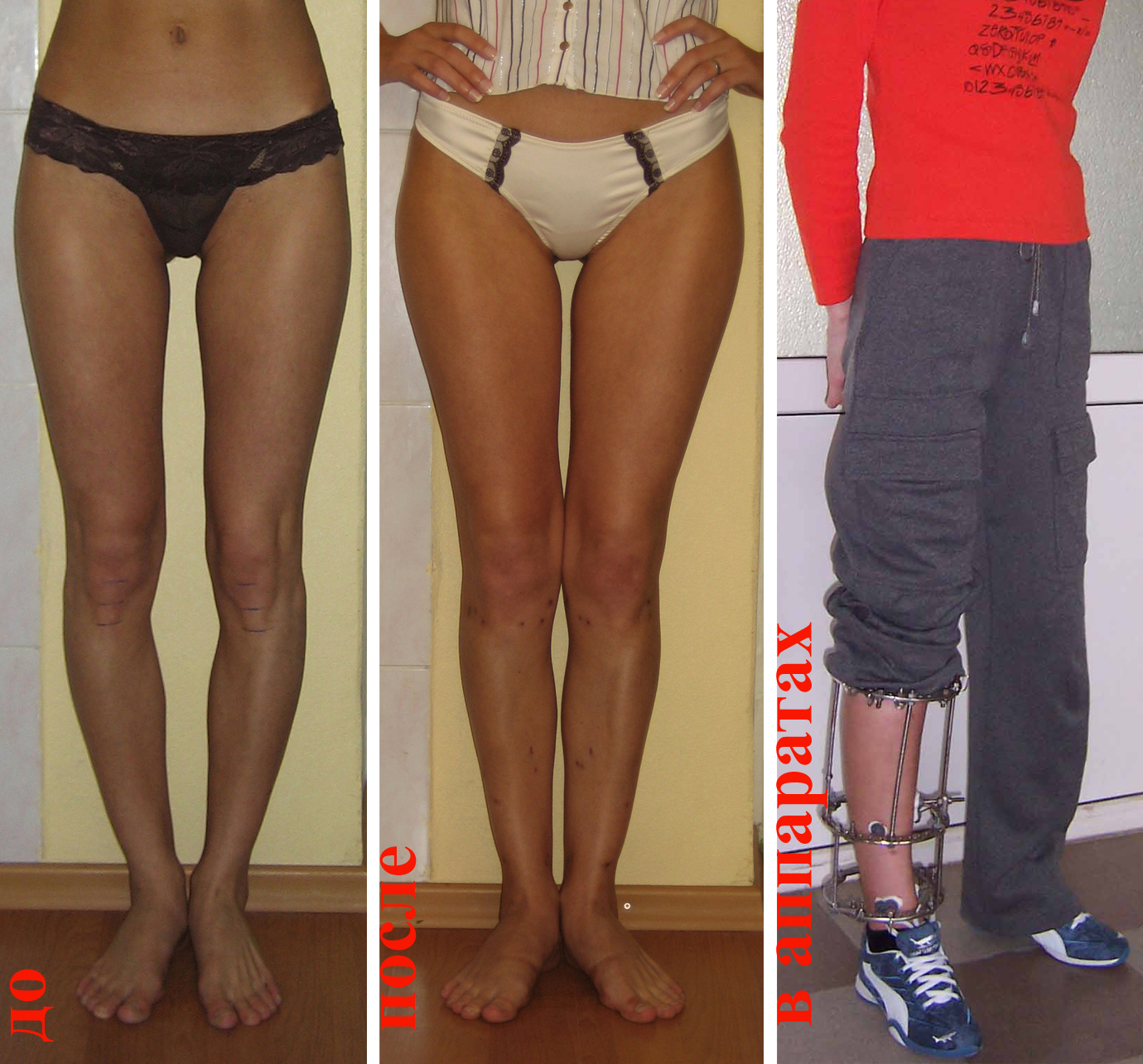
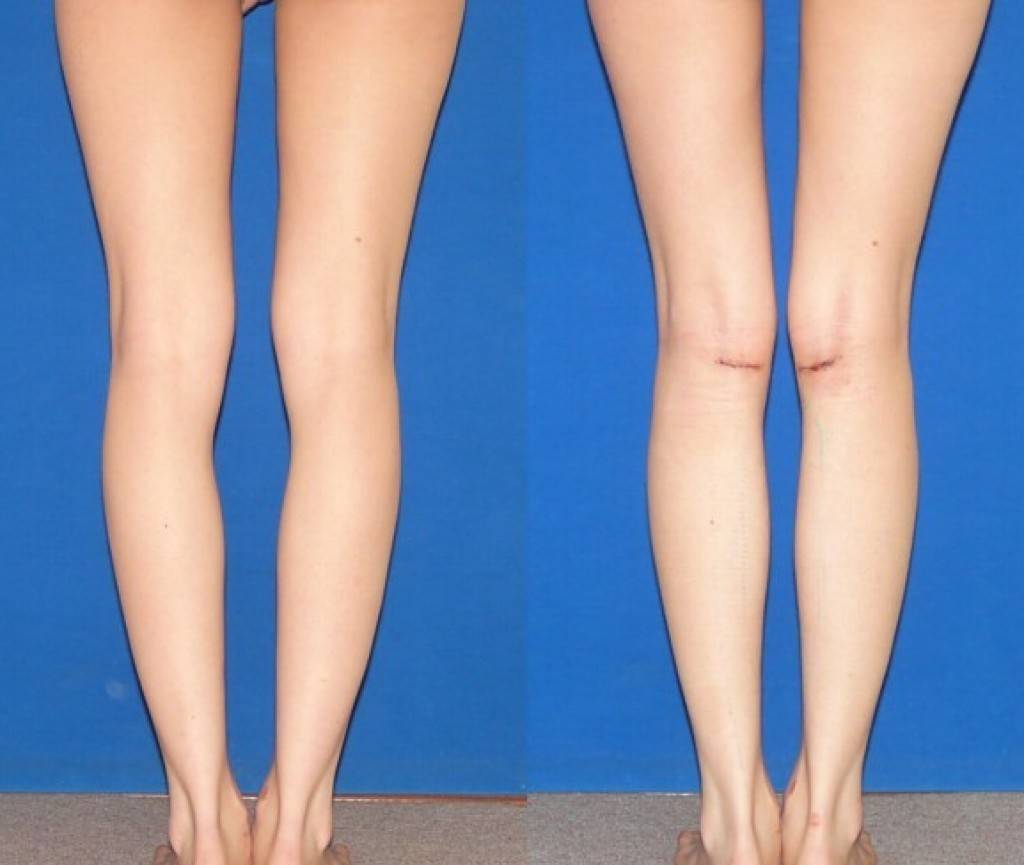
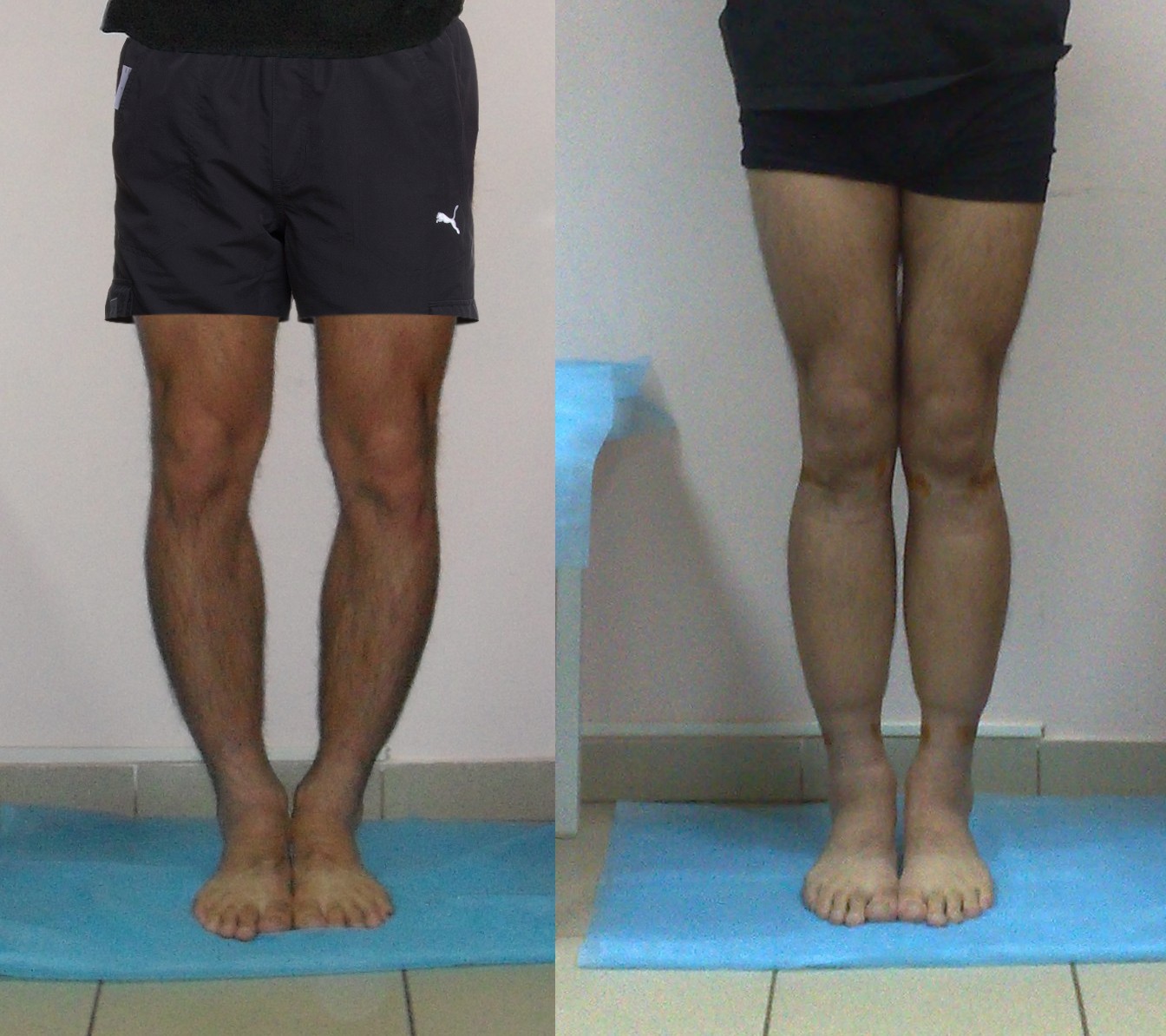
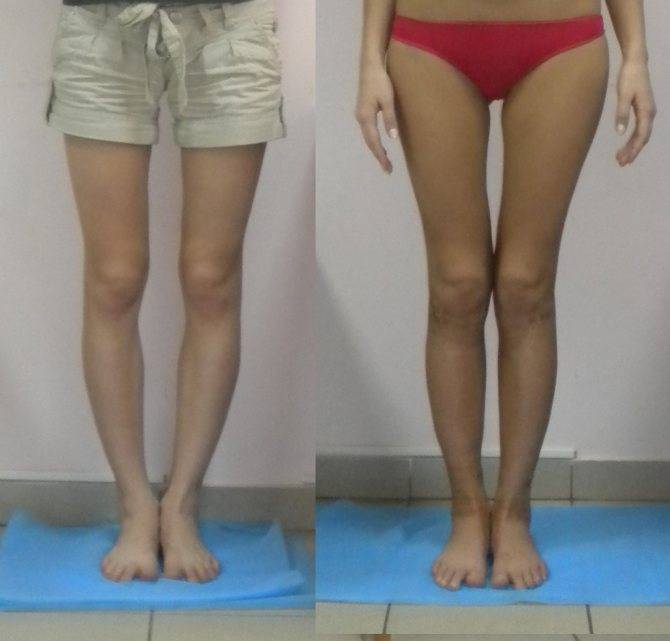
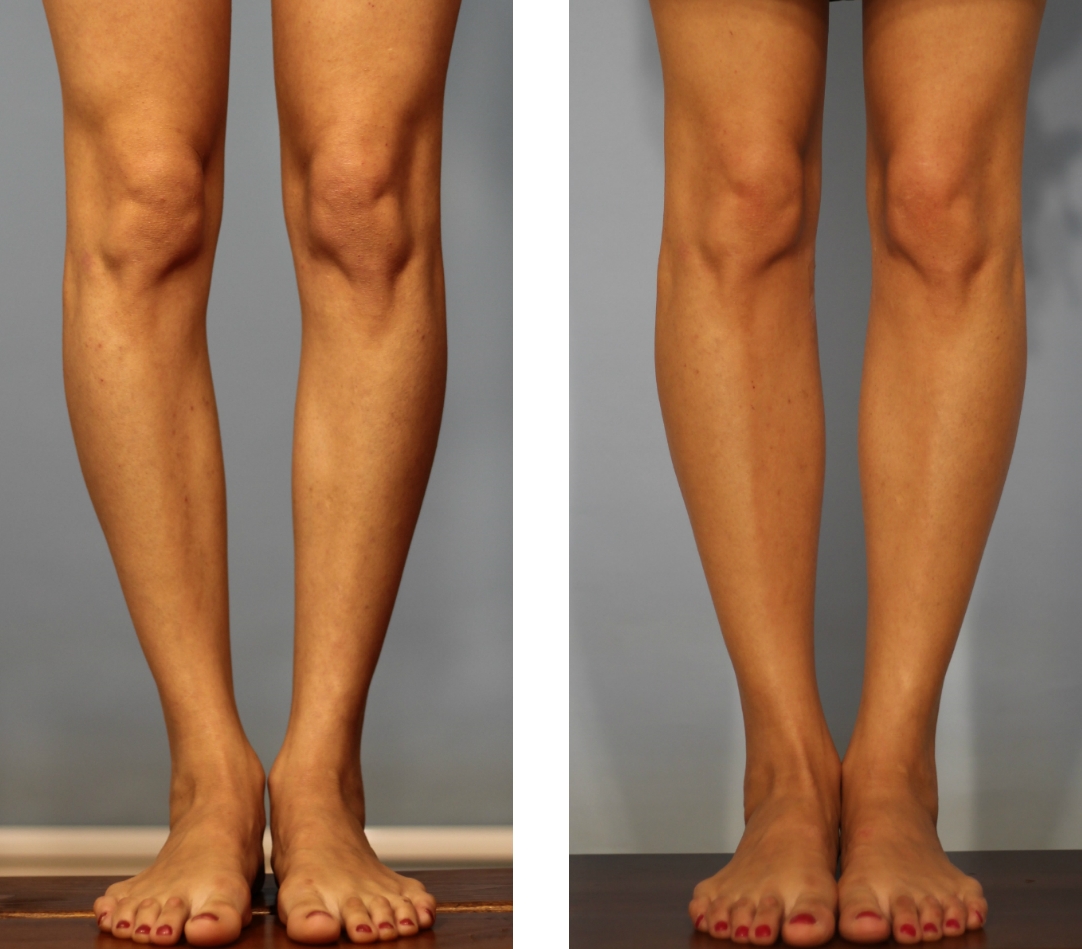
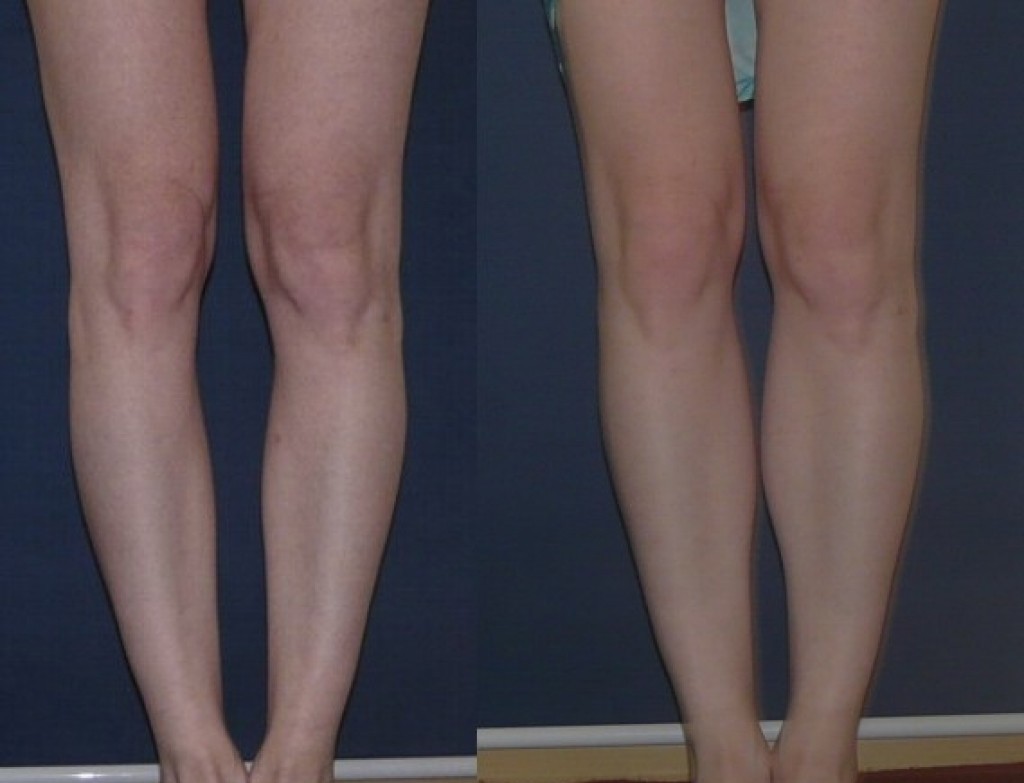
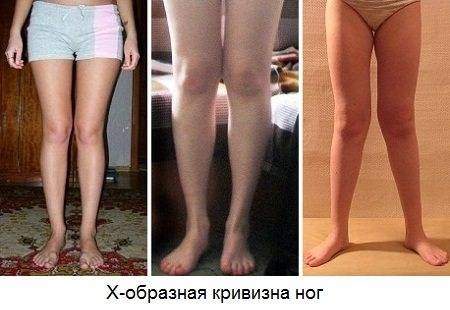
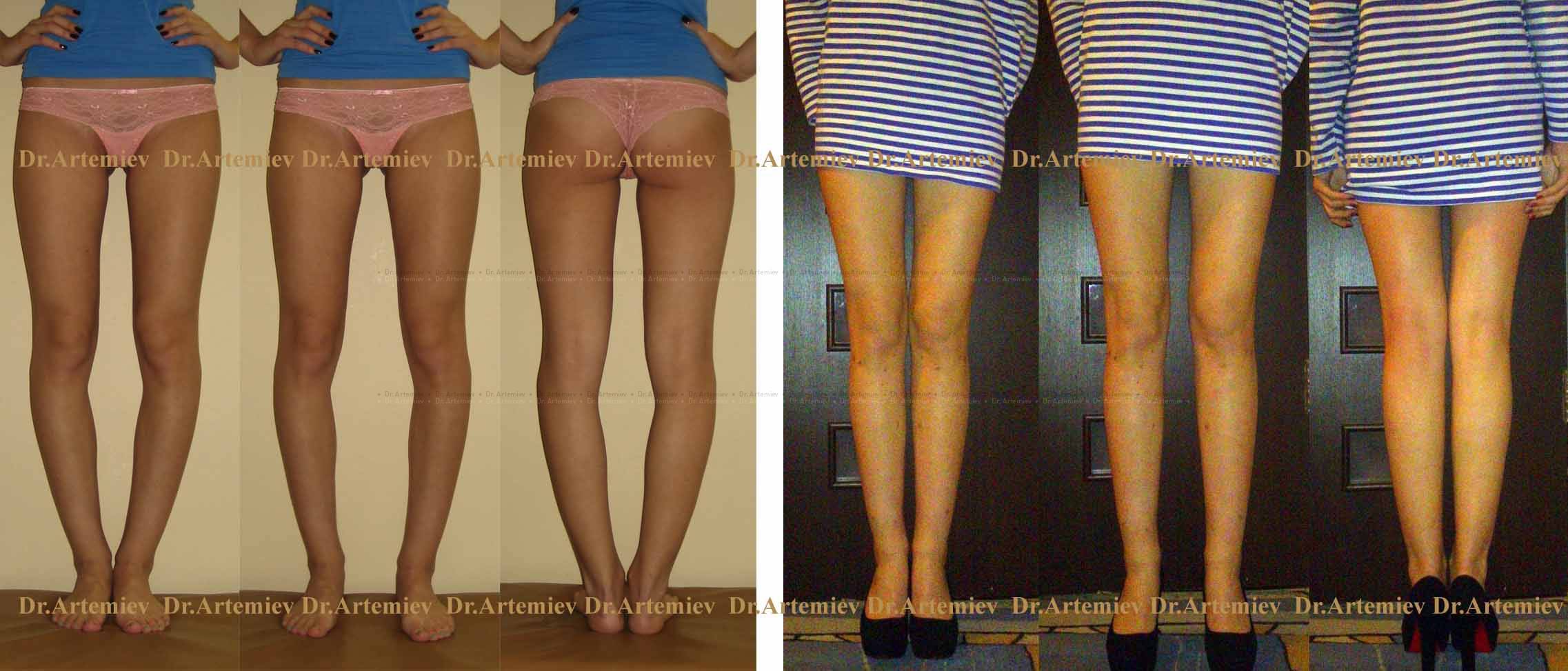
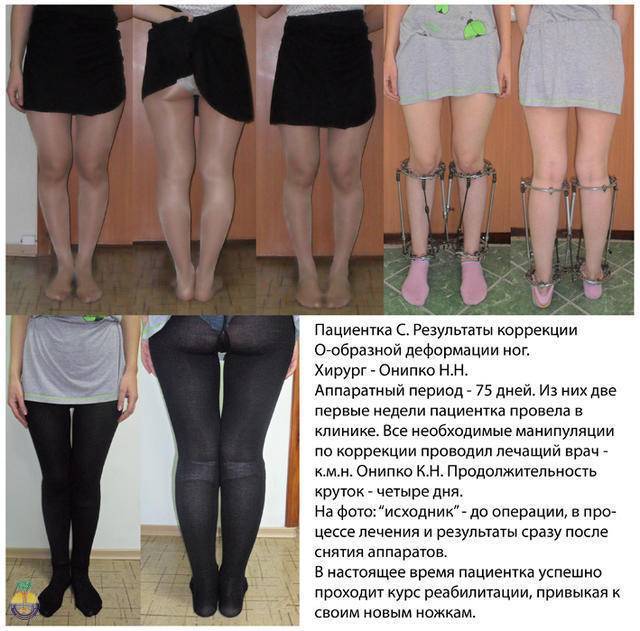
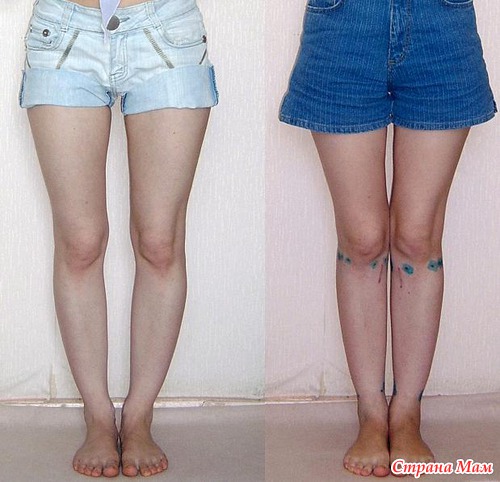
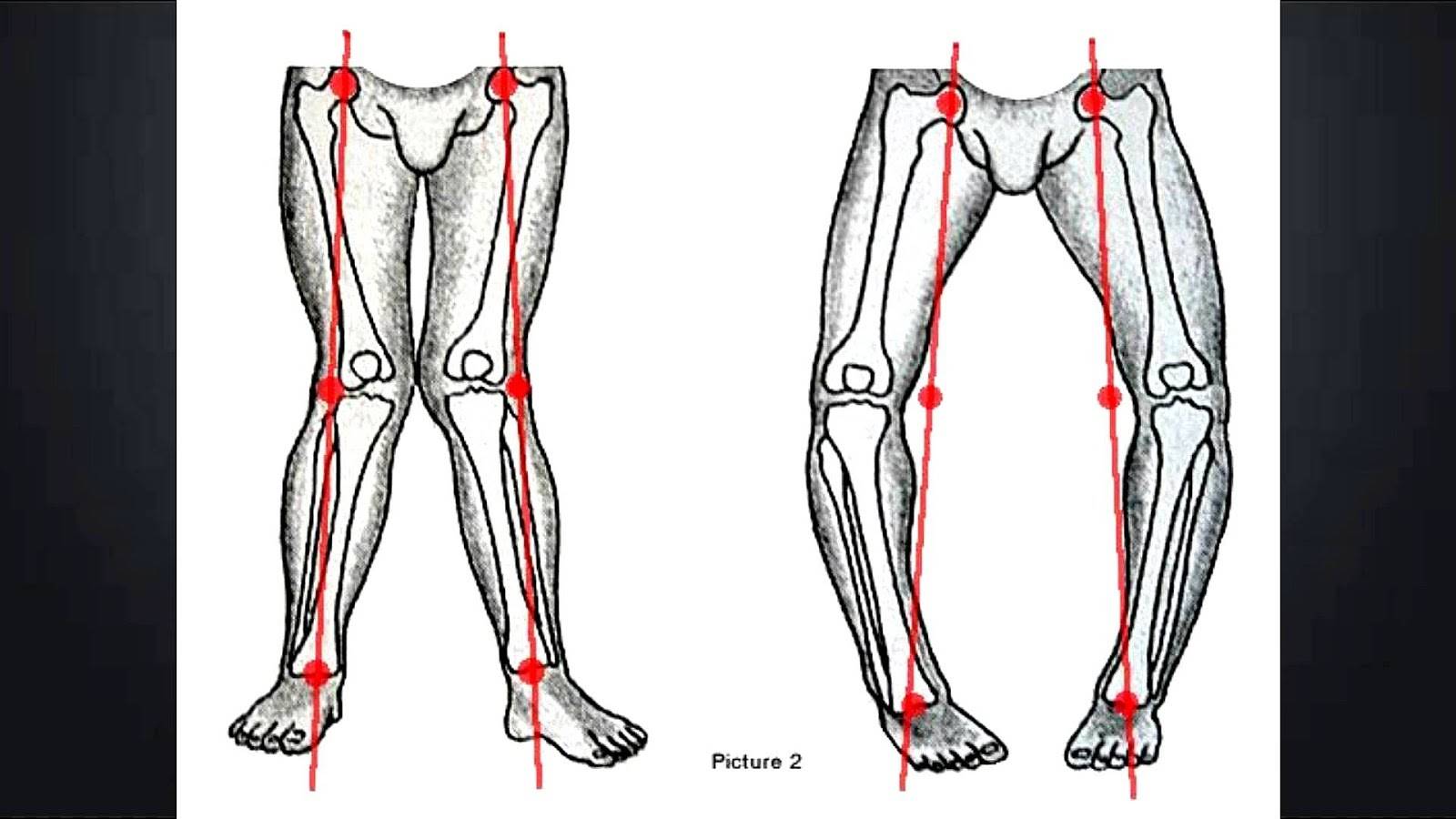
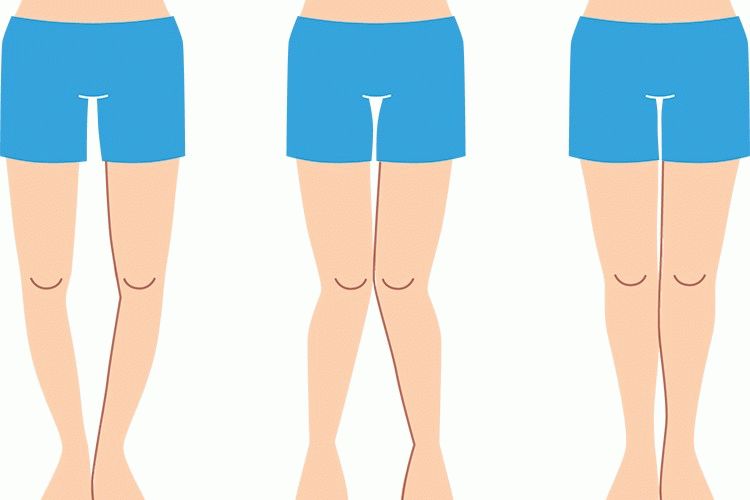
Как определить тип кривизны ног
Прежде чем приступить к исправлению ног, обязательно посетите ортопеда. Он поможет определить:
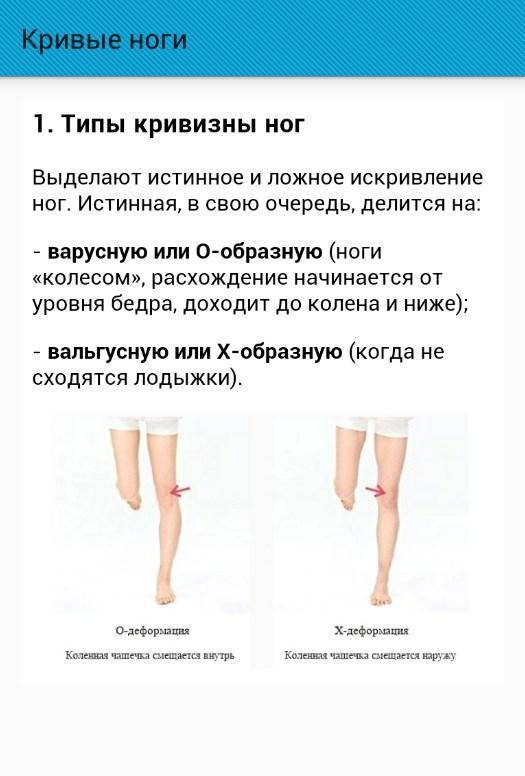
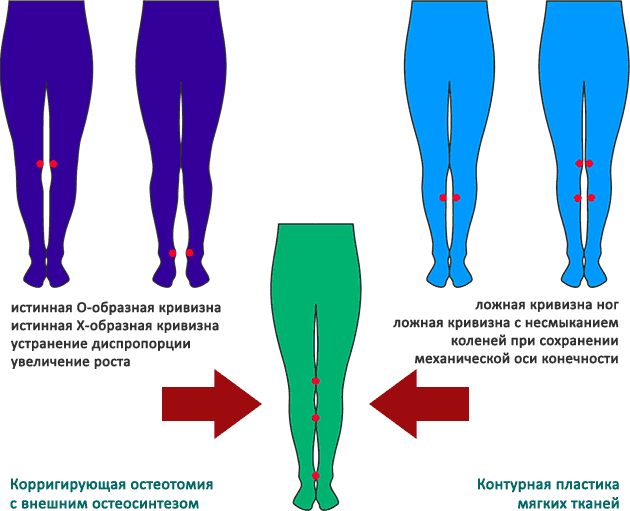
- Обладателем какой кривизны вы являетесь (истинной или ложной):
- истинная кривизна определяется отклонением костей от вертикальной оси;
- ложная – несимметричностью или недостаточным развитием мышц икр или бедра.
- Тип формы искривления:
- Причину кривизны:
- природный дефект,
- особенности мышц,
- биомеханика коленных суставов.
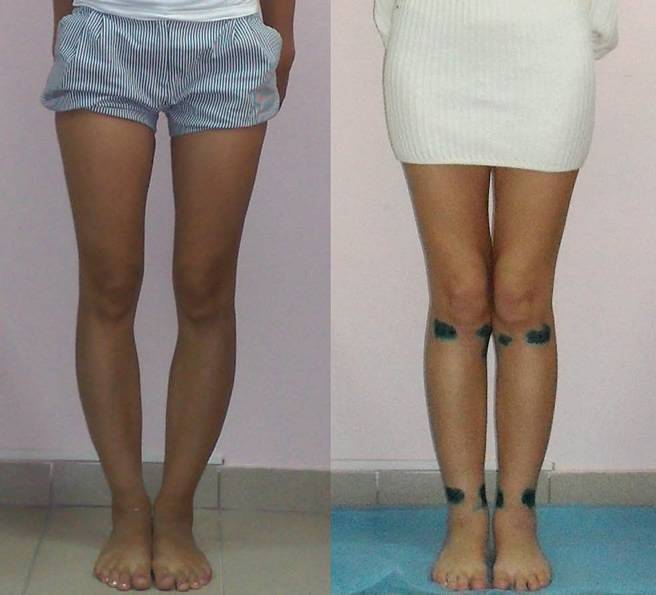
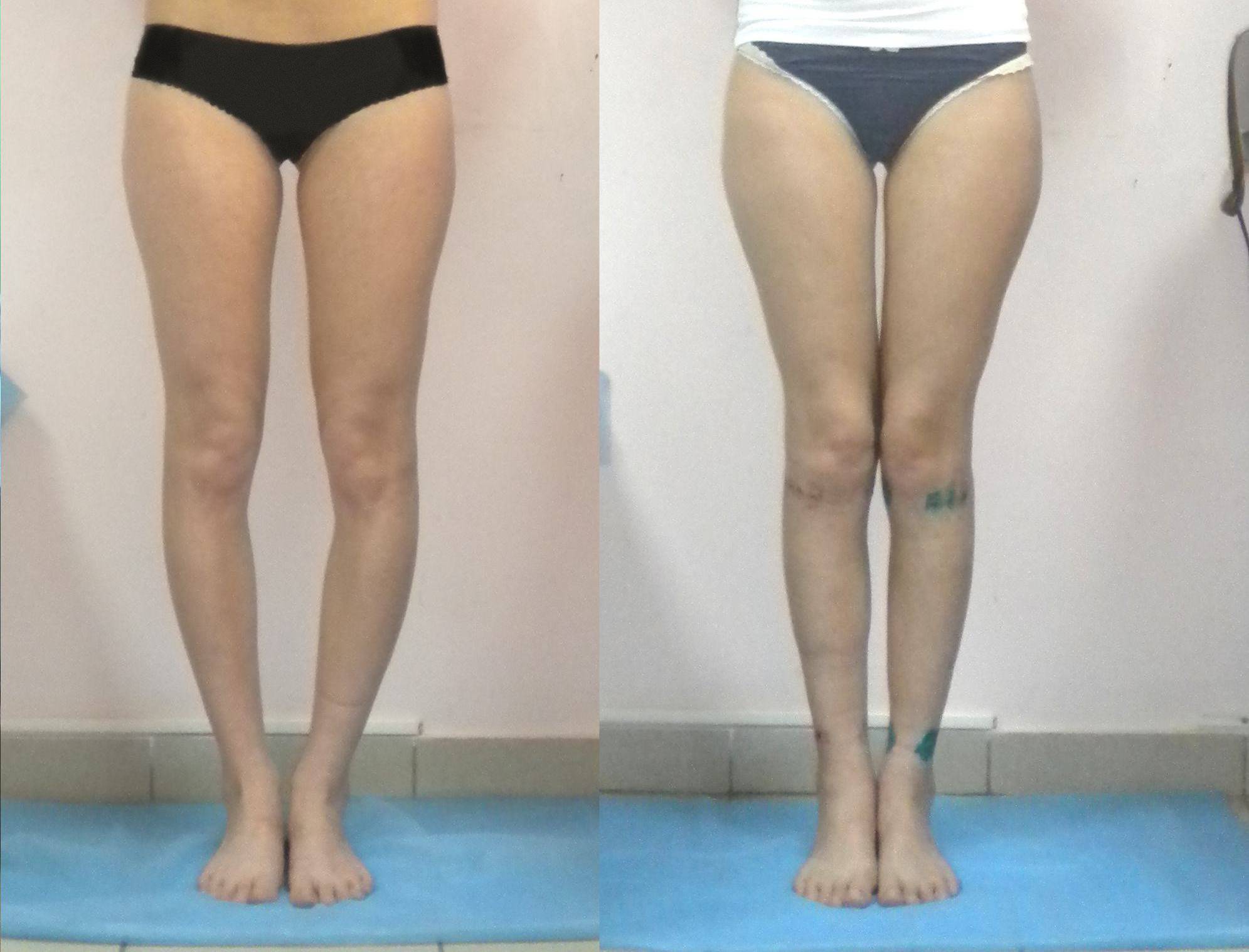
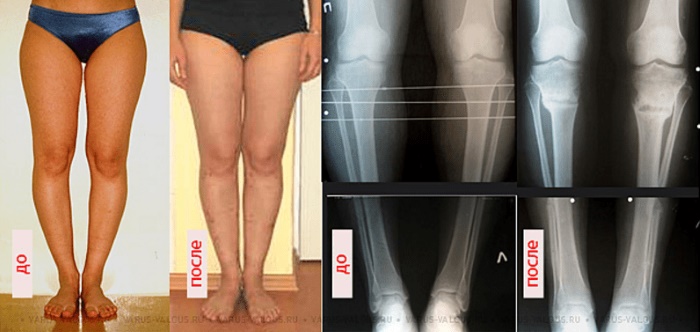
Ложность или истинность кривизны и форму искривления вы можете проверить и самостоятельно, выпрямив ноги до полного соприкосновения коленей и стоп.
 Перед выбором способа выпрямления ног нужно определить свой тип кривизны.
Перед выбором способа выпрямления ног нужно определить свой тип кривизны.
Проверочный тест подробно описан в статье Операция по выпрямлению ног.
В кривизне ног природа часто оказывается ни причем:
- Виноваты могут быть наши привычки:
- привычка стоять в позе, опираясь на одну ногу и ослабляя другую;
- поза, в которой стопы повернуты носками вовнутрь;
- привычка много кушать – в итоге большой вес приводит к искривлению ног.
- Также причиной асимметрии или кривизны ног может быть сама жизнь с ее ежедневными нагрузками:
- у спортсменов-прыгунов толчковая нога как правило развита больше;
- у профессиональных жокеев возможна О-образная кривизна ног и т.д.
- Причиной Х-образной деформации может быть вальгусная деформация стопы (косолапость)– выворачивание стопы наружу
Такой дефект часто формируется еще в раннем детстве, когда развитие мышечно-связочной системы начавшего ходит малыша оказывается недостаточным, либо же у ребенка большой вес.
:
Выпрямление ног на тренажере
Для выполнения этого упражнения потребуется простой тренажер для разгибания ног.
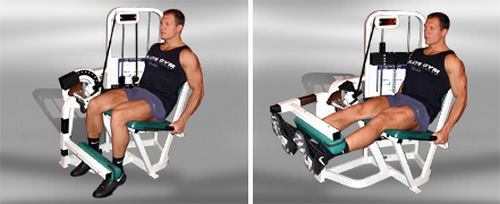 Цель упражнений на тренажере – коррекция рельефа и формы четырехглавой мышцы бедра.
Цель упражнений на тренажере – коррекция рельефа и формы четырехглавой мышцы бедра.
Как выполняется упражнение:
- Сядьте на тренажер и вначале проверьте как он выставлен:
- при заведении голени под упор, он должен находиться не выше одной трети длины голени
- если упор находится выше или ниже, выставьте его по своим антропометрическим данным
- Приступая к упражнению, стопы разместите на расстоянии 30 см друг от друга.
- Плотно прислонясь спиной к спинке и держась за ручки медленно выпрямляем ноги в коленях.
- Для исправления наружного контура ног (при Х-образной кривизне) стопы при разгибании ног поворачивают носками внутрь.
- Для коррекции внутренней части квадрицепса стопы нужно развернуть наружу.
- Нельзя начинать занятия со слишком большого веса на тренажере – набор веса должен быть постепенным.
В домашних условиях такое упражнения можно выполнять на стуле с утяжелителями на голенях.
Видео: Выпрямление ног сидя в тренажере.
Плоскостопие
Родители беспокоятся о плоскостопии, но … плоскостопие считается нормой в большинстве случаев у новорожденных младенцев, детей постарше, и у взрослых. Специальные обувь, вкладыши, супинаторы и упражнения не помогают увеличить свод стопы при мобильном (физиологическом) плоскостопии.
Мобильное плоскостопие – состояние при котором итмеется нестойкое снижение свода, стопа гибкая, сильная и имеет хороший объем движения в суставах.
Знаете ли вы?
У каждого пятого ребенка уплощение свода стопы остается на всю жизнь. Большинство взрослых с мобильным плоскостопием имеют сильные, безболезненные стопы.
Большинство детей имеют уплощение продольного свода стопы из-за повышенной подвижности в суставах, характерной для детского возраста. При нагрузке стоя стопы уплощаются, и кажется что они «выворачиваются» кнаружи.
Свод стопы восстанавливается, стоит ребенку сесть или привстать на носочки
Точно также как нормальные дети имеют разный рост…
… нормальные своды стоп также имеют разную высоту.
Ношение вкладышей и супинаторов при простом мобильном плоскостопии может причинять ребенку дискомфорт при ходьбе
… и является откровенно пустой тратой денег.
Доктор будет обеспокоен если плоская стопа:
жесткая болит тяжелой степени
Но еще большую обеспокоенность вызывает увеличенный свод стопы, поскольку такие стопы в далнейшем могут вызывать боли при нагрузке.
Косолапие (intoeing)
Интоинг это очень частое явление в детском водрасте, которое обычно проходит по мере взросления.
**(почитайте форум на нашем сайте — фраза косолапие звучит в каждом 2-3 вопросе, а на приеме — от кажного второго родителя)
Имеются три причины интоинга, которые доктор может определить во время осмотра:1. Искривление стопы2. Торсия(скручивание) костей голени3. Торсия бедренной кости
Искривление стопы
Искривление стопы вызывается положением плода внутри матки. Большинство позиционных искривлений стоп проходят самостоятельно, без лечения, в течении первых месяцев жизни ребенка. Хотя в некоторых случаях улучшение формы стопы может продолжаться до трехлетнего возраста.
2 мес 6мес 1 год
В редких случаях когда искривление стопы сильно выражено, медленно проходит, стопа жесткая приходится накладывать корригирующие гипсовые повязки. Специальные ботинки не приводят к улучшению в данной ситуации.
Торсия костей голени
Торсией голени называется скручивание костей голени, в данном случае кнутри, вдоль своей оси. Это вариант нормы и очень часто встречается у новорожденных и детей младшего возраста. Ортезы, специальные упражнения, брейсы или ортопедическая обувь не в состоянии исправить скручивание костей и, фактически, могут оказать вредное воздействие. У большинства детей кости “распрямляются” самоостоятельно, без всякого лечения, в первые годы жизни.
Торсия бедра
Торсия бедра – это скручивание бедренной кости, вызывающее внутреннюю ротацию (поворот) ноги и интоинг. Торсия бедра, как правило, является причиной ходьбы с повернутыми внутрь стопами у детей в возрасте 5-6 лет. У большинства детей ситуация нормализуется к 10 годам. Вкладыши в обувь, специальные ортопедические ботинки или брейсы не в состоянии уменьшить скручивание бедра и исправить походку. Зато они могут причинить ребенку дискомфорт, заставить ребенка чувствовать себя больным и нарушать его подвижность.
** (почитайте еще одну полезную статью про торсионные деформации)
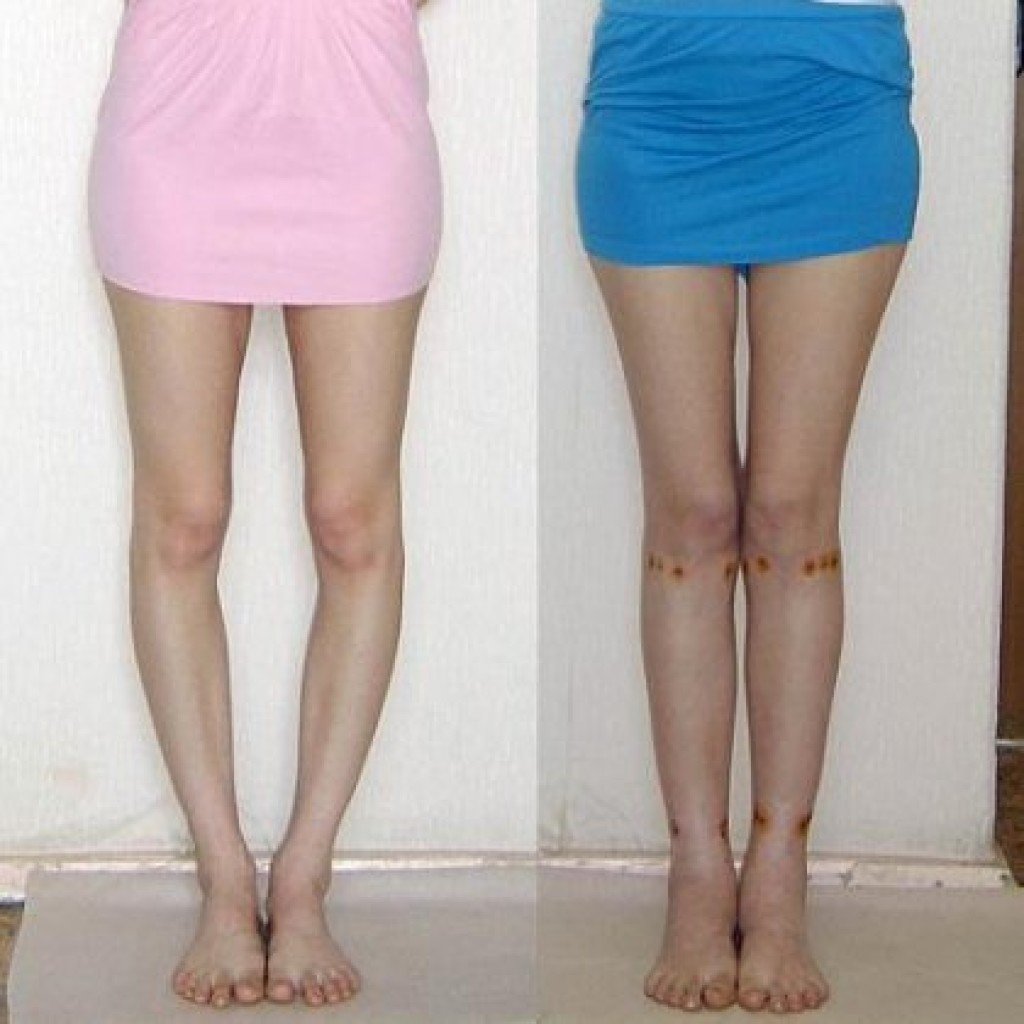
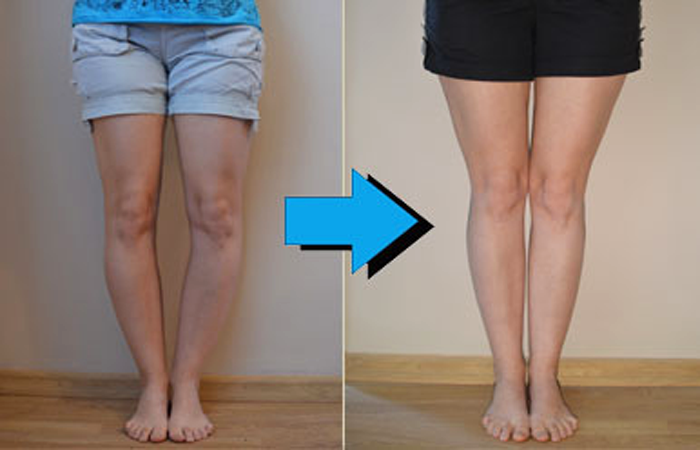
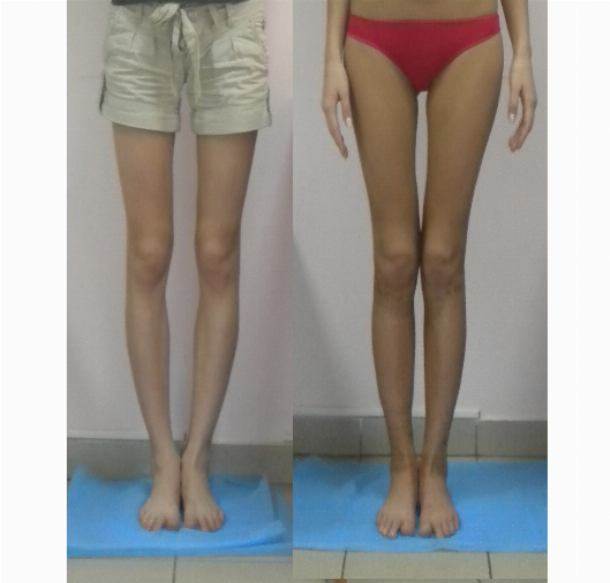
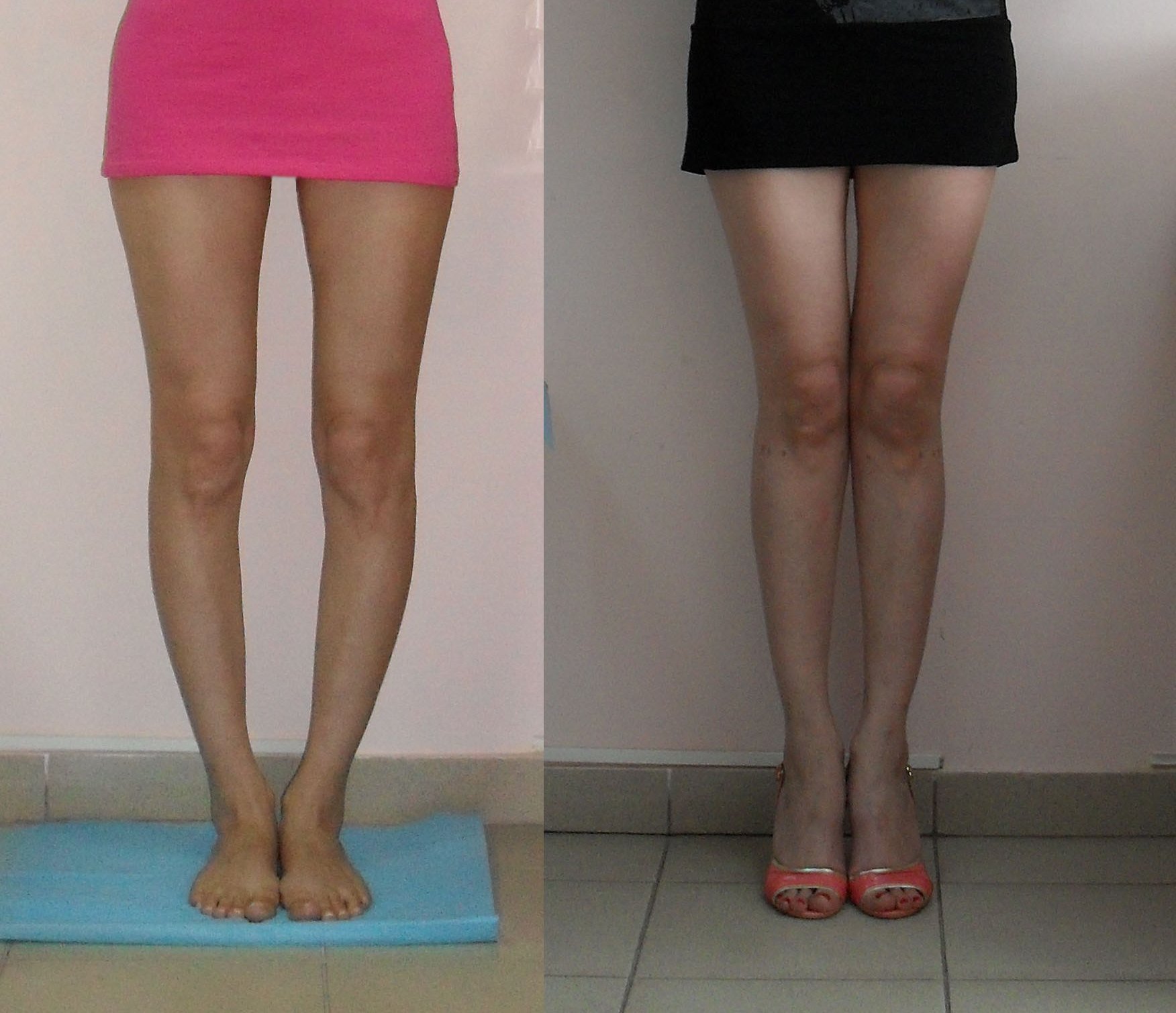
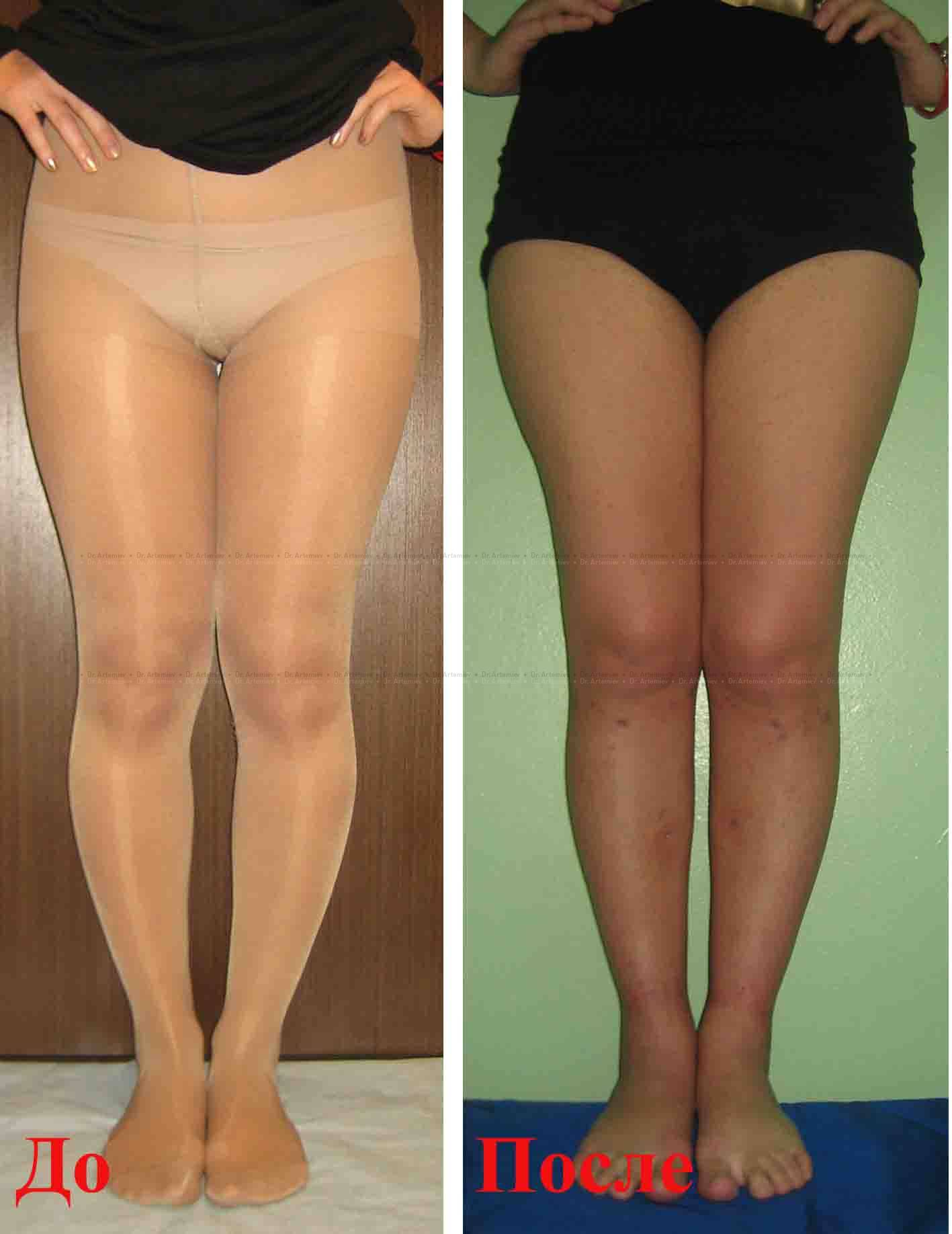
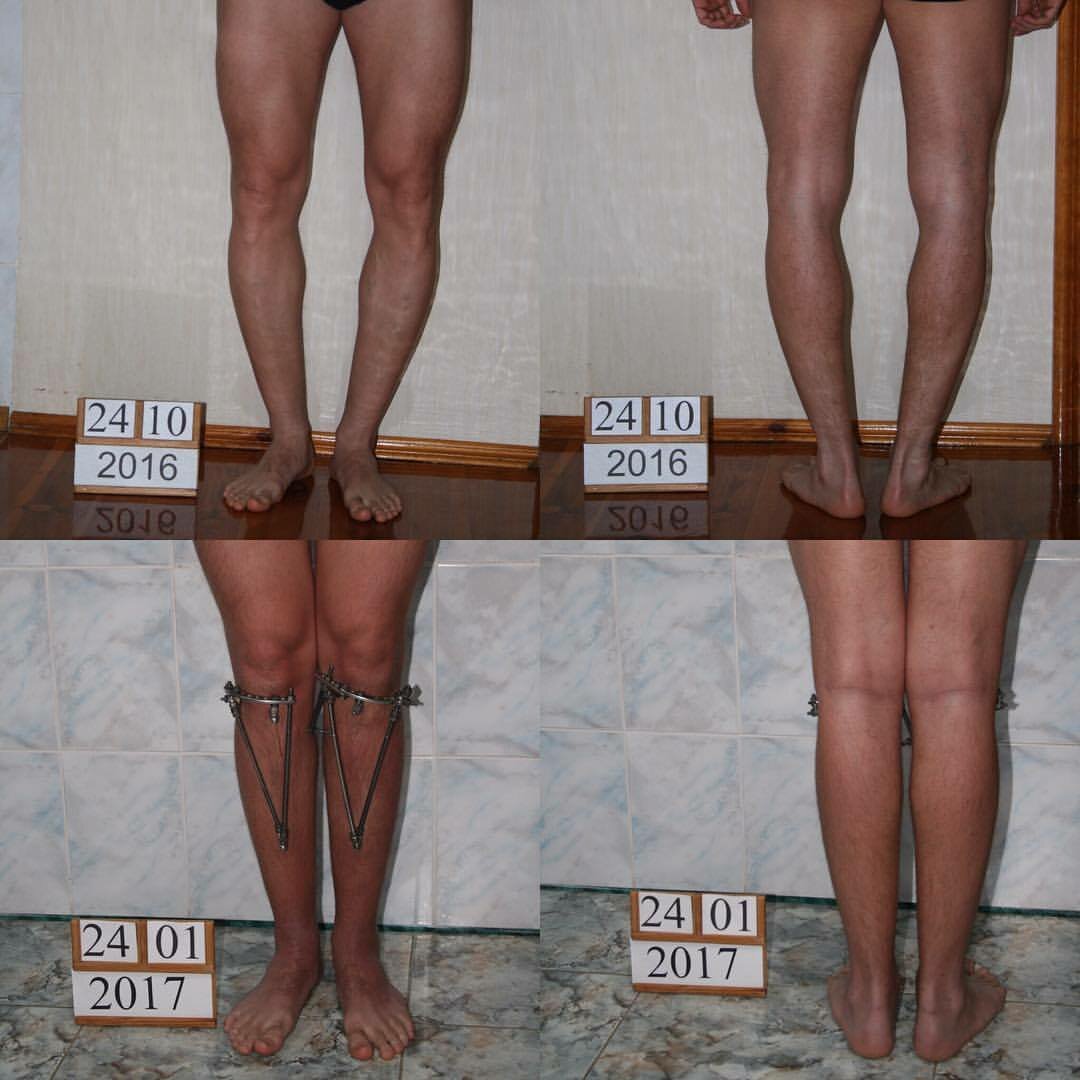
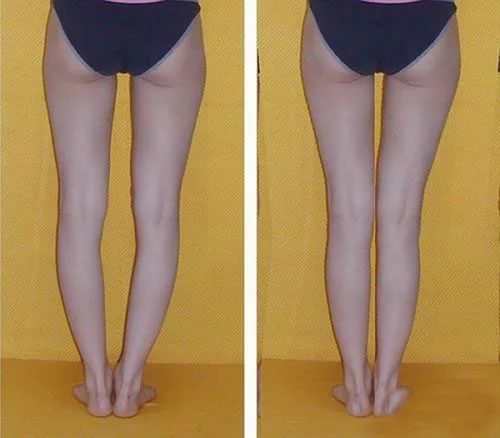
Упражнения, направленные на исправление кривизны ног естественным способом
Правильные физические упражнения, выполняемые регулярно помогают значительно уменьшить, а порой полностью исключить ложную кривизну. Умеренные физические нагрузки увеличивают мышечную массу, что помогает избавиться от визуального дефекта и равномерно распределить мягкие ткани по кости.
Если проблемной зоной являются икры, следует выполнять упражнения:
- Расставить ноги на ширине плеч, руки на пояс и приподниматься на носках 8-10 раз. Со временем можно совершать подъем с грузом.
- Совершайте жимы стопами на специальном тренажере для ног. Следует начать с 20 раз, постепенно увеличивая количество до 40-60
- Равномерный бег вверх и вниз по лестнице или ступенькам, каждый шаг должен осуществляться подъемом на мыски
- Приседания 20-40 раз.
- Сгибание и разгибание ног лежа при помощи тренажера
Совершая работу над икроножными мышцами, нужно помнить: икры мало заметно реагируют на физические нагрузки. От природе плоские голени поддаются коррекции на 1-2 сантиметра. Но даже этого бывает вполне достаточно для достижения отличного результата.
Большую роль в визуальном образе ног играет их постановка при ходьбе. Красивые ровные ноги может искажать неправильная походка. Здесь нужно внимательней проследить, как правильно ставятся ступни при каждом свободном шаге, соприкасаются ли колени при ходьбе
Если обращать на походку особое внимание и регулярно исправлять постановку ног, вскоре это станет привычкой. Также следует следить за осанкой
Ровная красивая осанка и прямая походка смоделируют более стройный красивый образ.
Упражнения для исправления кривизны ног:
- Примите положение лежа, вытяните ровно ноги. Разведите их в стороны, не сгибая в коленях, не отрывая их, и верните в исходное положение. Закиньте ногу на ногу в том же положении лежа и соедините стопы. Соединяйте и разводите колени, стопы должны быть соединены.
- Находясь в лежачем положении, согните ноги в коленях, и начинайте разводить их до ширины плеч и возвращать в исходное положение. Упражнение повторяйте 10-12 раз. Согнутыми в коленях ногами рисуйте в воздухе цифры от одного до десяти. В заключении помассируйте согнутые ноги в области голени и бедра.
- Сядьте на пол и облокотитесь на локти, продолжайте разводить и сводить ноги в разные стороны, переступая с пятки на носок.
- Встаньте, расставив ноги на ширине плеч, сделайте три медленных вдоха и выдоха и переходите к следующим упражнениям. Поднимите согнутую в колене ногу и обнимите ее обеими руками. Плавно поднимайте стопу вверх и опускайте вниз 10-15 раз. Поменяйте ногу. После выполнения упражнения обеими ногами сделайте тоже самое, работая пальцами ног, стараясь не задействовать ступни.
- Встаньте на колени, медленно скользите по полу, раздвигая колени в разные стороны и сводя в исходное положение 10-15 раз.
- Сядьте на стул, разведите и сведите ноги, оказывая руками максимальное сопротивление. Выполняйте упражнение 16-20 раз.
- Сядьте на корточки и разведите колени как можно дальше, при
- этом, носки должны смотреть внутрь. Задержитесь в этом положении как можно дольше. Постепенно увеличивайте время.
- В конце тренировки начинайте медленно ходить на месте, плавно переходя на бег. Бег на месте должен быть размеренным, дыхание спокойным. Как только легкие начнут сбиваться с ритма, упражнение следует прекратить. Старайтесь увеличивать нагрузки плавно.
Выполняя регулярно данный комплекс упражнений, следует помнить, не стоит сразу взвалить на себя максимальные нагрузки. Увеличивайте продолжительность, скорость и количество упражнений постепенно. После трех недель регулярных тренировок в зеркале будет заметен явный результат. Но не стоит думать, что упражнения смогут подарить Вам другие мышцы или кости. Качественная зарядка способна лишь скорректировать форму и немного нарастить мышечную массу.
Лечение
Терапия вальгусной деформации большого пальца стопы бывает традиционной и оперативной. На ранних стадиях, когда еще можно обойтись без операции, врачи советуют выбирать удобную и правильную обувь. Она не должна взывать нагрузку на стопу, трение. Удобная обувь замедляет прогрессирование заболевания.
Одновременно с этим врач посоветует приобрести специальные ортопедические приспособления:
- прокладки для суставной сумки большого пальца (они устраняют давление обуви);
- межпальцевые валики, распорки, которые способствуют правильному распределению нагрузки на стопу.
Все ортопедические приспособления снижают болевые ощущения, но полностью избавиться от дискомфорта с их помощью невозможно.
Для устранения болевых ощущений и воспаления используют нестероидные противовоспалительные средства, уколы кортикостероидов. Для снятия спазмов и восстановления подвижности суставов назначают массаж и специальную гимнастику для расслабления стоп.
Эффективность физиопроцедур
Немаловажную роль в лечении вальгусной деформации играют физиопроцедуры. Для устранения заболевания врачи назначают электрофорез с кальцием, фонофорез гидрокортизоном, парафиновые и озокеритовые аппликации.
Одной из наиболее эффективных методов устранения вальгусной деформации большого пальца стопы является ударно-волновая терапия (УВТ). Эта процедура подразумевает краткосрочное воздействие на болезненную зону акустическими низкочастотными импульсами. С помощью УВТ устраняются болевые симптомы, оказывается воздействие на факторы, способствующие их появлению.
Процедуру проводят с помощью специального прибора, генерирующего ударные волны. Они воздействуют только на патологические участки, не затрагивая здоровые ткани. С помощью ультразвука улучшаются обменные процессы.
УВТ не проводят при наличии неврологических, инфекционных, онкологических, сердечных, соматических заболеваниях, сахарном диабете, нарушении свертываемости крови. Не назначают ударно-волновую терапию беременным, кормящим женщинам и детям до 18 лет.
Эффект от процедуры наблюдается уже после нескольких процедур. Исчезают боли, становится легче ходить. Но полностью убрать выступающую косточку при помощи одной процедуры УВТ нельзя. Врач может прописать не менее 5-7 сеансов. В зависимости от стадии заболевания назначается и порядок проведения процедур. Некоторым людям назначают ежедневные сеансы, другим будет достаточно одной процедуры в неделю. Результат лечения УВТ держится в течение длительного периода.
Хирургическое лечение
При средней и тяжелой степени вальгусной деформации большого пальца стопы назначают оперативное лечение.
Для устранения патологии разработано множество методик, с помощью которых добиваются следующих целей:
- устраняют бурсит первого пальца стопы;
- уравновешивают мышцы, располагающейся вокруг поврежденного сустава для предотвращения рецидива заболевания;
- проводят реконструкцию костей большого пальца.
Если деформация не сильно выражена, проводится удаление нароста на суставной сумке через небольшой разрез. После операции человеку требуется реабилитация, с обязательным ношением бандажа или обуви с деревянной подошвой, использованием корректоров стопы, проведении физиотерапии (не менее 6 процедур).
В настоящее время при вальгусной деформации большого пальца стопы проводят следующие операции:
- Малоинвазивная коррекция деформации.
С двух сторон большого пальца делаются небольшие разрезы, через которые с помощью миниатюрных фрезов выравнивают положение плюсной кости и фаланги пальца.
- Шеврон-остеотомия.
Операция выполняется при угле отклонения пальца не более 17 градусов. Нарост иссекают, а фалангу большого пальца фиксируют с помощью винта и титановой проволоки. Через некоторое время конструкцию удаляют.
Шарф-остеотомия.
Операцию проводят, если угол отклонения большого пальца составляет 18-40 градусов. Во время вмешательства с помощью мануального воздействия исправляют положение плюсной кости, а затем фиксируют ее двумя титановыми винтами.
Выпирающая косточка большого пальца стопы – это не только эстетически некрасиво, но и доставляет множество неудобств при ходьбе. Непролеченное заболевание приводит к осложнениям в работе всего опорно-двигательного аппарата. Поэтому не следует все пускать на самотек и обратиться к ортопеду при появлении первых признаков деформации.
В каком возрасте нужно начинать исправлять прикус
Стоматологи считают, что корректирование окклюзии можно проводить в любом возрасте, применяя для этого соответствующие методики. Так, малышам не проводят лечение брекетами, потому что их скелетная система находится в активном росте, и кости, в том числе, зубочелюстной аппарат еще не сформировался. Поэтому маленьких детей, пока у них еще не появились постоянные зубы, лечат миотерапией, пластинками и трейнерами. Примечание: такие методы применяют при наличии некритичных дефектов развития. Сложные врожденные патологии, оказывающие негативное влияние на здоровье или качество жизни малыша, лечат оперативным путем.
Оптимальный период лечения с использованием брекетов – примерно с 12 до 16 лет. В более старшем возрасте процесс занимает больше времени.
Степени искривления зубов
Существует три степени искривления зубов:
- Первая. Искривлены отдельные единицы. Они могут выделяться в зубном ряду своим размером, формой, расположением. Зуб может немного повернуться вокруг своей оси, вырасти выше или ниже физиологически правильного положения лунки.
- Вторая. Искривлены несколько зубных единиц. Чаще всего это бывает связано с тем, что несколько постоянных зубов начинают прорезываться одновременно. В результате им недостаточно места.
- Третья. При третьей степени искривления можно говорить о патологиях прикуса, так как зубы верхней и нижней челюсти неправильно смыкаются.
На формирование кривых зубов в зоне улыбки часто влияют внешние факторы: вредные привычки, травмы. Даже если у человека не было проблем с прикусом в детстве, зубы могут искривиться с возрастом.
Чаще всего это связано с двумя факторами: утрата зубов и прорезывание восьмерок. При утрате зубов здоровые единицы стремятся заметить освободившееся пространство. Чтобы избежать такой ситуации, дефект нужно как можно быстрее восполнить с помощью протезирования. Прорезывание зубов мудрости может привести к проблемам у людей с узкой челюстью. Им не хватает места, они начинают давить на соседние моляры, зубы сдвигаются по всему ряду. В результате человек с нормальным прикусом получает кривые зубы.
Консервативное лечение молоткообразного пальца
Безоперационные методы лечения молоткообразных пальцев ног направлены на снижение симптомов (например, боль и / или уменьшение мозолей) и / или ограничение прогрессирования в более серьёзную деформацию.
- Носите поддерживающие обувь
- Используйте стельки супинаторы
- Надевайте обувь с широким носком
- Силиконовые корректоры и напалечники: защищают пальцы от трения в обуви и образования стержневых мозолей.
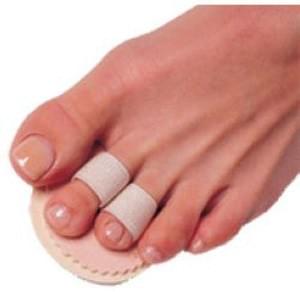
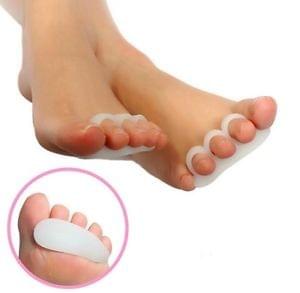
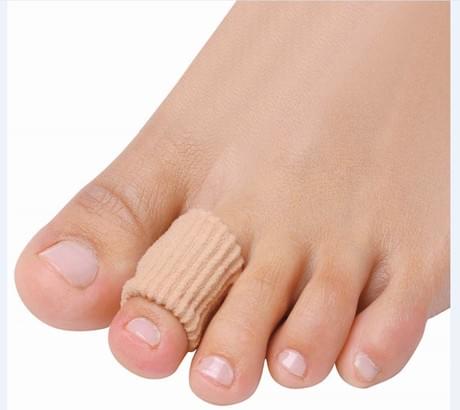
Также устранить болевые симптомы можно лекарственными препаратами и мазями:
- Противовоспалительные средства: нимесил, ибупрофен, кетонал, чтобы уменьшить боль и воспаление.
- Лечебная физкультура: Укрепить мышцы стопы для сохранения продольного и поперечного свода, минимизируя риск деформации.
- Инъекции кортикостероидов: Инъекции гормональных противовоспалительных препаратов сильные для уменьшения боли, воспаления и отека непосредственно в области деформированного сустава.
Степени и симптомы детского сколиоза
В зависимости от угла сколиотической дуги выделяют 4 степени заболевания. При этом симптомы патологии, как и тактика лечения напрямую зависят от величины деформации.
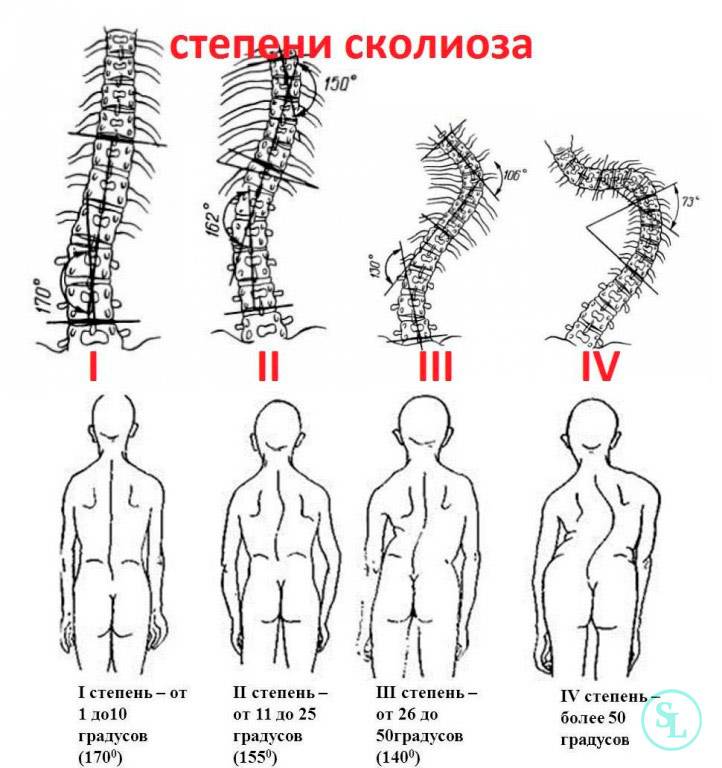
При сколиозе 1 степени угол искривления позвоночного столба составляет менее 10°. Это наиболее легкая форма детского сколиоза, которая проще всего поддается лечению. Но заметить признаки искривления позвоночника на начальном этапе достаточно сложно. Поэтому всем детям и подросткам рекомендуется раз в год проходить профилактические ортопедические осмотры, чтобы при возникновении деформации врач мог заметить ее на ранней стадии. При сколиозе 1-й степени какие-либо симптомы обычно отсутствуют. Наблюдается лишь незначительная разница в положении плеч и лопаток, склонность сутулиться.
При сколиозе 2 степени проявления уже более выражены и зачастую замечаются родителями самостоятельно. В таком случае угол искривления позвоночника составляет 11—25°. Это сопровождается:
- асимметрией плеч;
- разницей в размерах треугольников талии;
- опущением головы вперед, разворотом вовнутрь плеч;
- выпячиванием мышц со стороны выпуклой части сколиотической дуги;
- образованием реберного горба;
- односторонним опущением таза.
При 2-й степени сколиоза уже заметны зачатки образования второй, компенсаторной дуги, а также наблюдается ротация позвонков вокруг своей оси. Это уже может отягчаться:
- появлением тянущих болей в спине;
- повышением утомляемости;
- снижением толерантности к физическим нагрузкам;
- головными болями;
- нарушениями сна;
- расстройствами внимания;
- раздражительностью.
Сколиоз 3-й степени у детей и подростков диагностируется редко, так как чаще патологию обнаруживают и начинают лечить раньше. При нем угол деформации позвоночного столба составляет уже 26—50°. Подобное сопровождается усугублением всех характерных для 2-й степени симптомов и выраженной деформацией туловища с западением ребер, развитием мышечных контрактур. Это создает весомые предпосылки для смещения органов грудной и брюшной полости. В результате страдают легкие и сердце, нарушается работа органов ЖКТ и почек, могут сдавливаться спинномозговые корешки, что приводит к:
- одышке, затруднению дыхания;
- болям, ощущениям давления в груди;
- нарушению сердечного ритма, отечности конечностей;
- нарушениям процессов дефекации и мочеотделения, развитию воспалительных болезней почек;
- дегенерации межпозвоночных дисков и усилению болей в спине, иногда с развитием корешкового синдрома (онемение, ощущение бегания мурашек по коже, простреливающие боли, парез, паралич).
Сколиоз 4-й степени диагностируется при кривизне позвоночника более 50°. Это самая тяжелая форма болезни, при которой пациенты резко ограничены в передвижении, не могут подолгу сидеть или стоять. Наблюдаются серьезные нарушения работы внутренних органов, сильные боли и выраженные осложнения. Больные становятся инвалидами.

Лечение дисплазии тазобедренного сустава у новорожденных
Современное консервативное лечение дисплазии тазобедренного сустава у новорожденных детей проводится по следующим основным принципам:
- придание конечности идеального для вправления положения (сгибание и отведение);
- максимально раннее начало;
- сохранение активных движений;
- длительная непрерывная терапия;
- использование дополнительных методов воздействия (лечебная гимнастика, массаж, физиотерапия).
Достаточно давно было замечено, что при положении ножек ребенка в отведенном состоянии, наблюдается самовправление вывиха и центрация головки бедренной кости. Эта особенность положена в основу всех существующих ныне методик консервативного лечения (широкое пеленание, подушка Фрейка, стремена Павлика и т.п.).
- Без адекватного лечения дисплазия тазобедренных суставов у подростков и взрослых приводит к ранней инвалидизации, а результат терапии напрямую зависит от сроков начала лечения. Поэтому первичную диагностику проводят еще в роддоме в первые дни жизни младенца.
- Сегодня ученые и клиницисты пришли к выводу о недопустимости применения у младенцев до шестимесячного возраста жестких фиксирующих ортопедических конструкций, ограничивающих движения в отведенных и согнутых суставах. Сохранение подвижности способствует центрации головки бедренной кости, и увеличивает шансы на излечение.
Консервативное лечение предусматривает длительную терапию под контролем УЗИ и рентгенологического исследования.

Причины нарушения осанки у детей
Как мы уже упоминали, деформации бывают врожденными и приобретенными. Причем 90-95% случаев относятся именно ко второй группе. Предпосылки нарушения влияют на симптоматику и особенности течения патологии.
К врожденным причинам относятся такие факторы:
- неправильное положение плода в утробе;
- внутриутробные патологии формирования позвоночника (например, формирование дополнительных позвонков, их клиновидная деформация и др.);
- дисплазия соединительных тканей;
- миотонический синдром;
- травмы во время родов (кривошея, подвывих первого шейного позвонка, вывих тазобедренного сустава и др.).
Некоторые врожденные отклонения могут корректироваться самостоятельно в процессе роста организма. Но лишь при условии, что ребенок абсолютно здоров. В ином случае патологии прогрессируют, вызывают искривление осанки и тяжелые формы деформаций.
К причинам приобретенного искривления относятся:
- Недостаточная физическая активность. Если родители делают упор только на интеллектуальные способности малыша, он много времени проводит сидя и мало двигается. Соответственно, мышечный каркас, который удерживает позвоночник в правильном положении, не развивается.
- Нефизиологичная поза. Если ребенок сутулится, всегда носит рюкзак в одной руке или сидит за неподходящей по высоте партой, со временем разовьется асимметрия опорно-двигательного аппарата. К этой же группе предпосылок относятся и слишком раннее высаживание малыша либо постановка его на ножки, расположение грудничка на одной руке.
- Травмы, болезни. Перенесенные болезни могут стать причиной осложнений, которые влияют на суставы, вызывают искривление позвоночника. В группе риска – дети, которые переболели полиомиелитом, туберкулезом, остеомиелитом, малыши с диагностированной близорукостью, косоглазием, астигматизмом, переломами. Предпосылкой также может стать ожирение, дефицит полезных веществ в организме.
Упражнения
Наиболее эффективным способом, как сделать ноги стройными, является выполнение каждодневных упражнений. Получить наилучших результатов можно, если регулярно выполнять следующие их виды:
- приседание «плие»;
- выпады;
- «гусиный шаг»;
- махи ногами;
- «стульчик»;
- «велосипед»;
- «ножницы».
Эффективно проработать мышцы ног с внутренней стороны бедра можно при помощи такого упражнения, как приседание «плие»
При его выполнении очень важно держать корпус прямо, ноги при этом должны находиться на ширине плеч, а носки необходимо слегка вывернуть наружу. На первоначальном этапе достаточно сделать десять приседаний
Выпады позволяют сформировать рельеф мышц, и сделать ноги более худыми и стройными. Для достижения максимальной нагрузки при выпадах следует стараться, чтобы шаг был как можно более широким.
Махи ногами хорошо прорабатывают мышцы бедер. Для выполнения упражнения следует занять коленно-локтевое положение, т. е. на четвереньках. При совершении махов нога в области колена должна быть слегка согнутой. Каждой ногой проводят до 20 махов за один подход. Упражнение также можно выполнять и в вертикальном положении.
«Стульчик» позволяет задействовать все мышцы ног, обеспечивая хорошую нагрузку, что позволяет быстро достигнуть желаемого эффекта. Для выполнения упражнения необходимо встать спиной к стене, отступив от нее примерно на половину шага. После этого начинают постепенно приседать до тех пор, пока не будет принята поза, имитирующая сидение на стуле. В данном положении необходимо задержаться не менее полуминуты. Со временем продолжительность выполнения следует увеличивать.
«Велосипед» и «ножницы» − одни из наиболее популярных упражнений, направленные на проработку разных группы мышц ног. Выполняются они из положения лежа. Включение их в ежедневный комплекс упражнений позволит максимально быстро прийти к необходимому результату.
Упражнение 4: вращение таза назад
Упражнение очень важное. Необходимо выполнять это упражнение стоя, поскольку именно в этом положении возникает дисфункция
Способность контролировать позицию таза в положении стоя является важным фактором улучшения осанки.
1. Станьте спиной вплотную к стене, пятки на ширине плеч.
2. Прижмите поясницу к стене также как бедра и плечи. При этом колени должны быть прямыми.
3. Задержитесь в этом положении на десять секунд, а затем расслабьтесь. Повторите 10 раз.
Во время выполнения этого упражнения происходит активация мышц живота и ягодичных мышц. Для контроля вы можете положить свою руку, между поясницей и стеной. Такое положение руки позволит определить насколько качественно вы выполняете движение. Вторую руку можно положить на живот, это позволит почувствовать работу мышц передней брюшной стенки.
При выполнении этого упражнения попросите пациента запоминать ощущения, они понадобятся ему в течение дня.
Интеграция нового положения в более сложный двигательный паттерн:
Когда пациент научится чувствовать более «правильное» положение таза вы можете попросить его удерживать его. В то время пока он будет выполнять более сложные движения. Это может быть любое движение или упражнение, которое вы захотите использовать. Вы можете начать с чего-то более простого, например, сгибание в плечевых суставах, а потом перейти к упражнениям с движением в соседних регионах – приседания.
Стадии остеоартроза колена
Прогрессирование гонартроза легче всего отметить после ознакомления со стадиями болезни
Крайне важно своевременное лечение деформирующего артроза колена, противодействие дегенеративным процессам. Ведь гонартроз может не только сделать человека инвалидом, но и снижает иммунитет, провоцирует раздражительность и депрессивность, ведет к общему истощению.
Деформирующий артроз коленного сустава 1 степени
Боль при деформирующем артрозе коленного сустава 1 степени возникает вследствие серьезных физических нагрузок и уходит сама собой после отдыха. По утрам и после долгой неподвижности в колене отмечается скованность, тугоподвижность, суставу сложно возвращаться к движению в полном объеме.
На этой стадии лечение деформирующего артроза колена особенно эффективно, однако пациенты редко замечают изменения в своем состоянии. Поражение сустава малозаметно также на рентгеновских снимках и при других диагностических обследованиях.
Деформирующий артроз коленного сустава 2 степени
Боли возникают при повседневной активности пациента, но начинают досаждать ему и в состоянии покоя. Болевой синдром усиливается при смене погоды, переохлаждении. Движения в суставе сопровождаются грубым хрустом, который повторяется из раза в раз. Начинают появляться контрактуры – стойкие ограничения подвижности в суставе, которые пока что имеют обратимый характер, но уже мешают выполнению отдельных видов работ. Также меняется походка.
При 2 степени деформирующего артроза коленного сустава колено почти все время отечное, припухшее, нередко – горячее. Пациенты жалуются на хроническую усталость в ногах. Начинается постепенная деформация пораженной конечности. Если коленный сустав поражен только с одной стороны, второй тоже начинает ускоренно изнашиваться из-за декомпенсированной нагрузки. Поэтому отсутствие лечения деформирующего артроза колена на данном этапе может привести к инвалидности.
На 2 стадии болезни рентгенограмма отображает явные признаки артроза: сужение суставной щели, остеофиты, очаговые эрозии и кистозные полости.
Деформирующий артроз коленного сустава 3 степени
На этой стадии гонартроз превращает пациента в инвалида, который не может обходиться без сторонней помощи, постоянной терапии или хирургической операции. Больной нетрудоспособен. Болевой синдром имеет непрерывный характер и мешает сну. Пациент страдает от сильной боли днем и ночью, вне зависимости от нагруженности сустава. Суставы громко хрустят при каждом движении и имеют признаки хронического воспаления. Ходьба затруднена, возможна только со вспомогательными средствами (костыль, палка для ходьбы). Форма суставов изменена, как и форма конечностей (в форме буквы О или Х), также одна из ног может стать короче другой. Мышцы вокруг колена атрофированы, находятся в хроническом спазме. Движения в суставе резко ограничены или невозможны вообще из-за блокады колена. Лечение деформирующего артроза колена теперь сугубо хирургическое.
На рентгеновском снимке суставная щель практически не имеет просвета, видны массивные разрастания на краях кости, головки костей стерты. Также диагностируется разрушение синовиального хряща, связок, мениска.