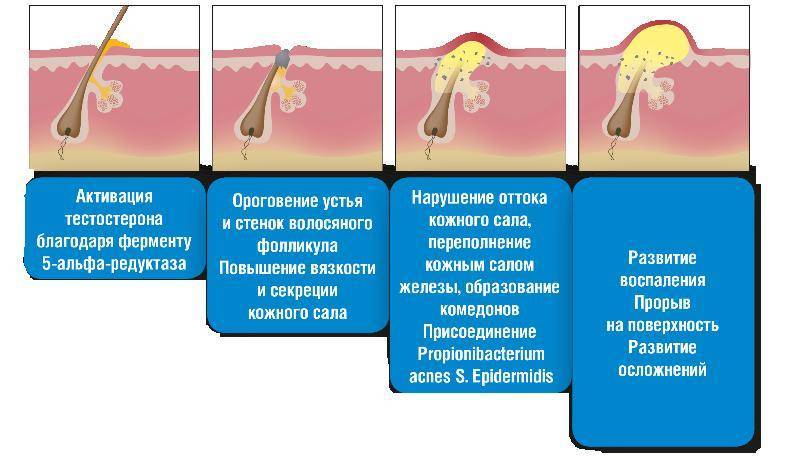
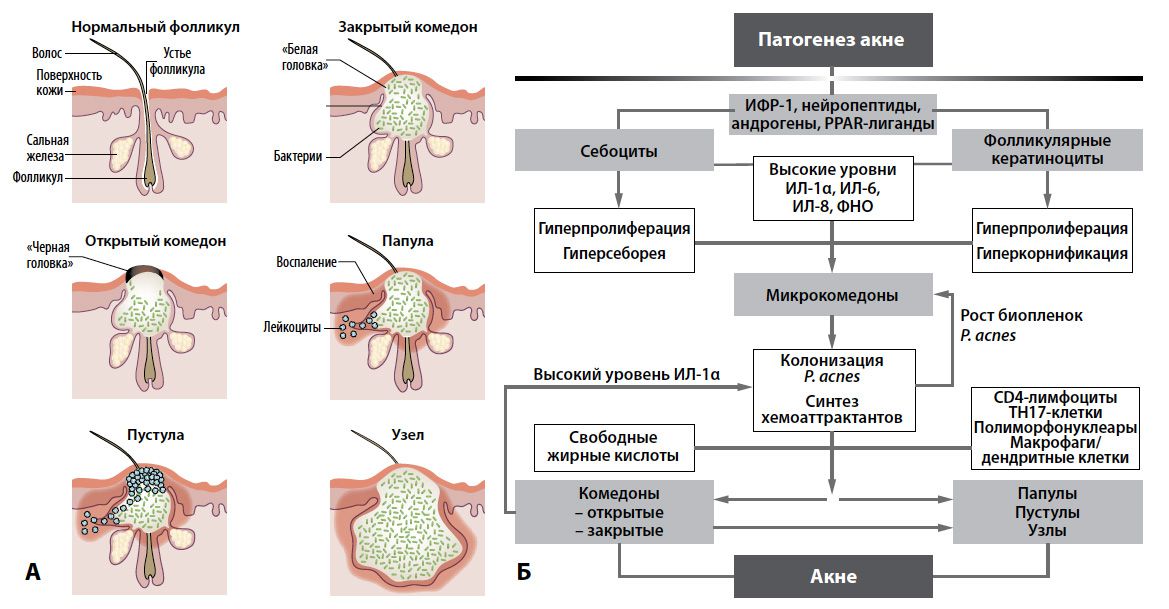
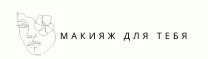Факторы риска
Одним из наиболее важных факторов риска развития АК является действие ультрафиолетовых лучей, особенно УФВ, которые нарушают способность к репарации ДНК кератиноцитов. В свою очередь, УФА-излучение способствует косвенному повреждению, активируя активные формы кислорода в нуклеиновые кислоты и липидные мембраны клеток, которые строят эпидермис. Все эти процессы приводят к нарушению пролиферации клеток и межклеточной коммуникации.
Риск актинического кератоза выше у людей, накопивших в своей жизни ультрафиолетовые лучи, и у тех, кто:
- имеет фототип I или II по классификации Фитцпатрика;
- в преклонном возрасте;
- мужчины;
- наблюдается хроническая иммуносупрессия.
Как и почему возникает гиперкератоз шейки матки
Поверхность шейки матки, обращенная в сторону половых путей, покрыта многослойным плоским эпителием, который имеет розовую гладкую поверхность. При гиперкератозе процесс созревания эпителиальных клеток нарушается и возникает ороговение – уплотнение слизистой. Появляются белые пятна разного размера и толщины, состоящие из плоских безъядерных клеток – дискератоцитов.
Болезнь вызывают:
- Папилломавирусная инфекция. У многих женщин гиперкератоз сочетается с дисплазией – другим предраковым поражением слизистой. В этом случае вероятность злокачественного перерождения очень высока.
- Половые инфекции – хламидиоз, уреаплазмоз, генитальный герпес, трихомониаз.
- Воспалительные процессы в половых путях. Заболевание часто возникает на фоне воспалений шейки матки – цервицитов – и влагалища – кольпитов.
- Травматизация слизистой во время родов и абортов.
- Гормональные нарушения. Патология часто развивается у женщин с пониженным уровнем половых гормонов – эстрогенов.
- Последствия лечения эрозии шейки матки устаревшими методами. Треть случаев патологии приходится на пациенток, которым лечили эрозию (эктопию) прижиганием током. Современные лазерные и радиоволновые методики не вызывают таких осложнений и не приводят к возникновению гиперкератоза плоского эпителия.
Беспорядочная половая жизнь
Как лечить гиперкератоз
Лечением гиперкератоза занимаются врачи-дерматологи. Избавиться от симптомов некоторых форм патологии (например, уплотнения кожи стоп) позволяет визит к косметологу. Кроме того, в зависимости от причин заболевания может потребоваться консультация эндокринолога, гастроэнтеролога или врача другой специализации.
Методы лечения гиперкератоза зависят от формы заболевания. При поражении кожи головы пациенту рекомендуются кортикостероиды, прием витамина А, смягчающие крема, рыбий жир, касторовое масло. Если себорейная патология переходит в тяжелую форму, лечение дополняется гормоносодержащими мазями.
При фолликулярном гиперкератозе пациенту назначают средства на основе молочной и фруктовых кислот. Они производят легкий пилинг. Также показан прием витаминов А и С. Поскольку фолликулярная форма чаще всего появляется на фоне других нарушений здоровья, чтобы избавиться от проблем с кожей, нужно вылечить основное заболевание.
Для устранения симптомов лентикулярного и дессиминированного гиперкератоза подключаются мази с глюкокортикостероидами, ароматические ретиноиды. В лечении помогают косметические процедуры и химические пилинги.
Механическое удаление огрубевшей кожи противопоказано при большинстве форм гиперкератоза. Использование пилок и других средств пилинга может вызвать ускорение процессов огрубения кожи. Обращение к таким методам целесообразно при дефектах кожи стоп. Также для устранения симптомов болезни ног используются смягчающие, противогрибковые мази, производится коррекция ортопедических проблем пациента.
При различных формах патологии помогают теплые ванны с пищевой содой, солью и крахмалом. Не стоит забывать о пользе увлажняющих лосьонов, кремов.
Лечение гиперкератоза возможно с использованием народных средств. В частности, эффективными считаются компрессы из картофеля, листов алоэ, луковой шелухи.
Причины и виды гиперкератоза
В результате частого раздражения кожи возникает естественная реакция в виде деления новых клеток и их утолщения — гиперкератоз (например, грубая кожа на коленях и локтевых суставах).
Кожа реагирует на оказываемое влияние и производит дополнительные слои кератина для защиты поврежденных участков. Такая реакция может возникать не только в ответ на физическое воздействие, но и как результат воздействия следующих факторов:
- хроническое воспаление;
- инфекция;
- УФ-излучение, входящее в состав солнечных лучей;
- раздражающие химические вещества и др.
Гиперкератоз и неправильная обувь
Одна из частых причин развития кератоза на ступнях — неправильно подобранная обувь. Причем давление на подошву происходит не только от тесной, но и от излишне свободной обуви: при отсутствии нормальной фиксации ступни возникает трение, которое достаточно быстро приводит к патологическим изменениям кожи.
Реже гиперкератоз развивается на нераздраженной коже. В таком случае оказывают влияние внутренние факторы. Это могут быть наследственные заболевания, сухость кожи из-за нарушения обмена веществ, дефицита витаминов А и С, болезни печени, желчного пузыря, щитовидной железы, сахарный диабет, врожденные патологии. Кроме того, симптомы гиперкератоза сопровождают хронические заболевания кожи — экзему, псориаз, красный плоский лишай, себорею, кератодермию и др.
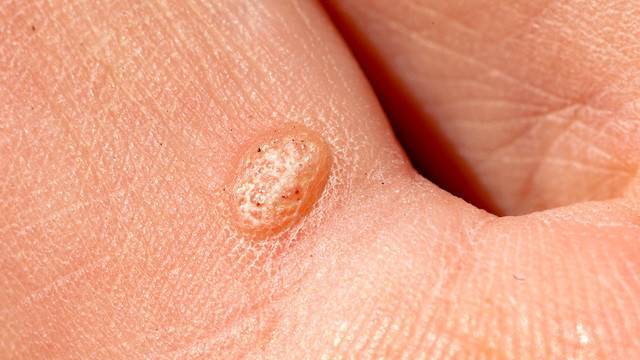 Бородавка. Фото: PiLens / Depositphotos
Бородавка. Фото: PiLens / Depositphotos
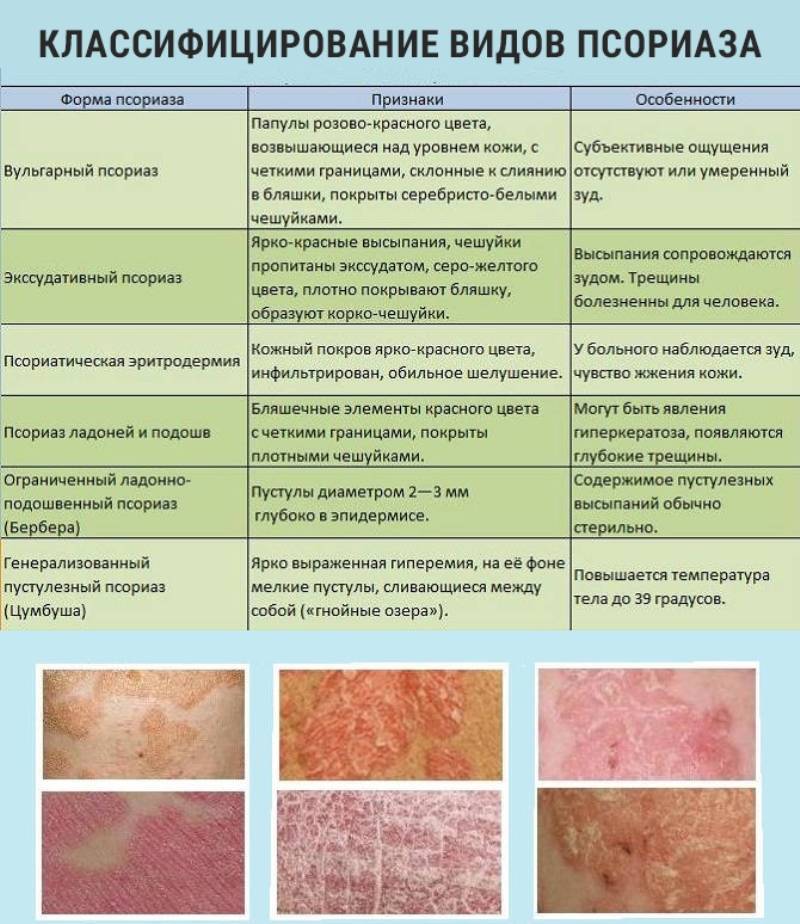
Гиперкератоз может проявляться в виде различных форм:
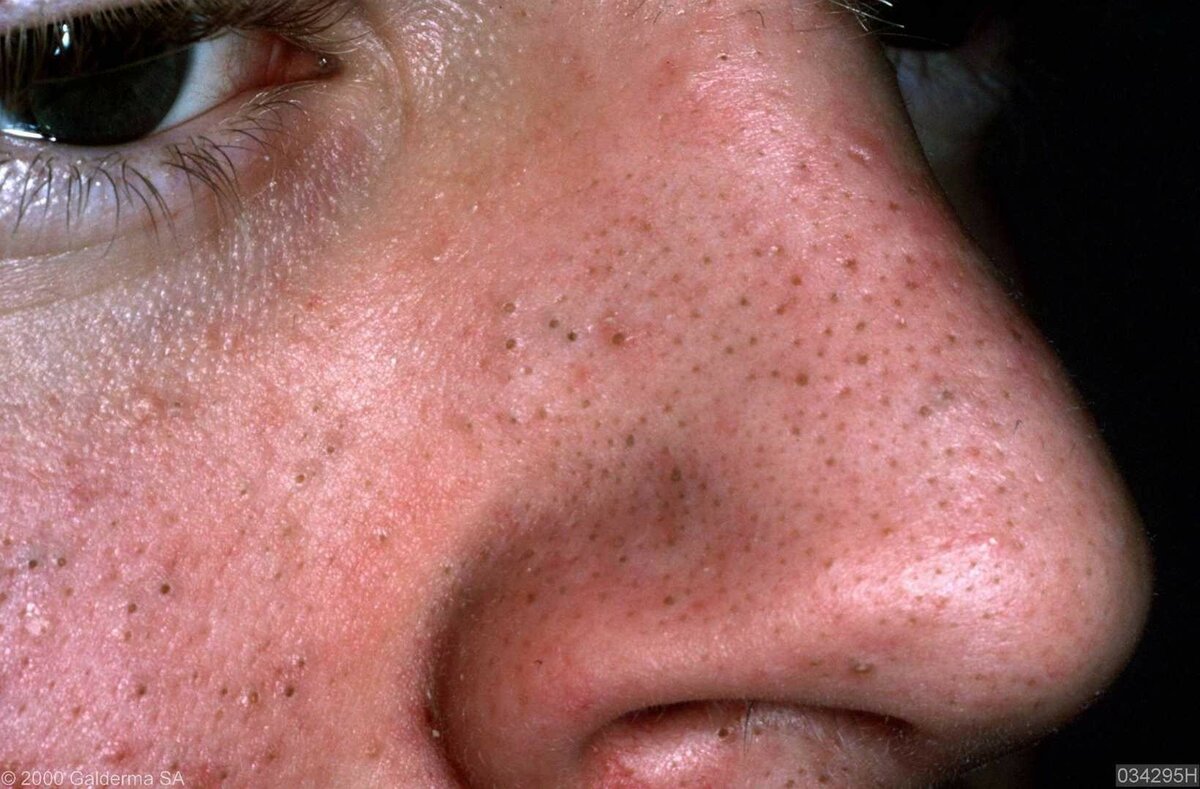
- актинический кератоз, который вызывает появление грубых, похожих на наждачную бумагу участков кожи в результате чрезмерного воздействия на кожу ультрафиолетовых лучей (в основном солнечного света);
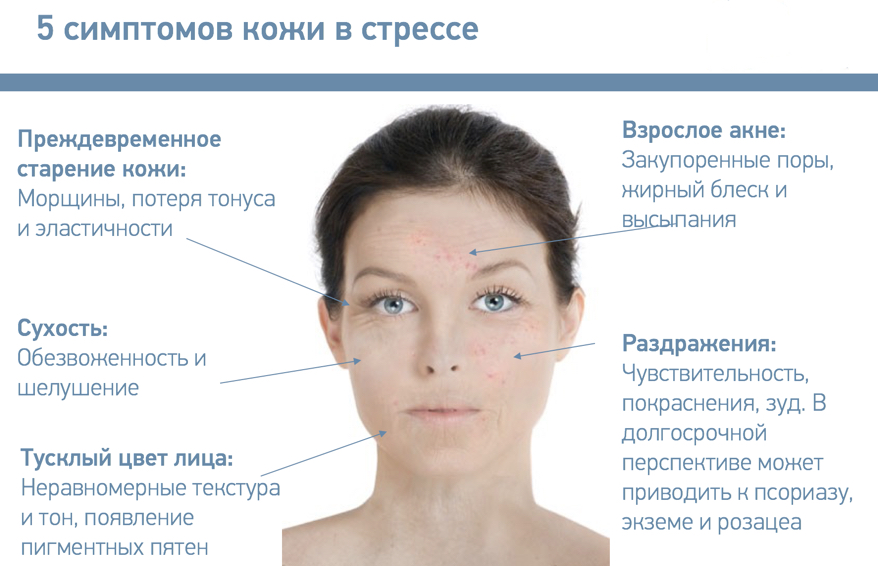
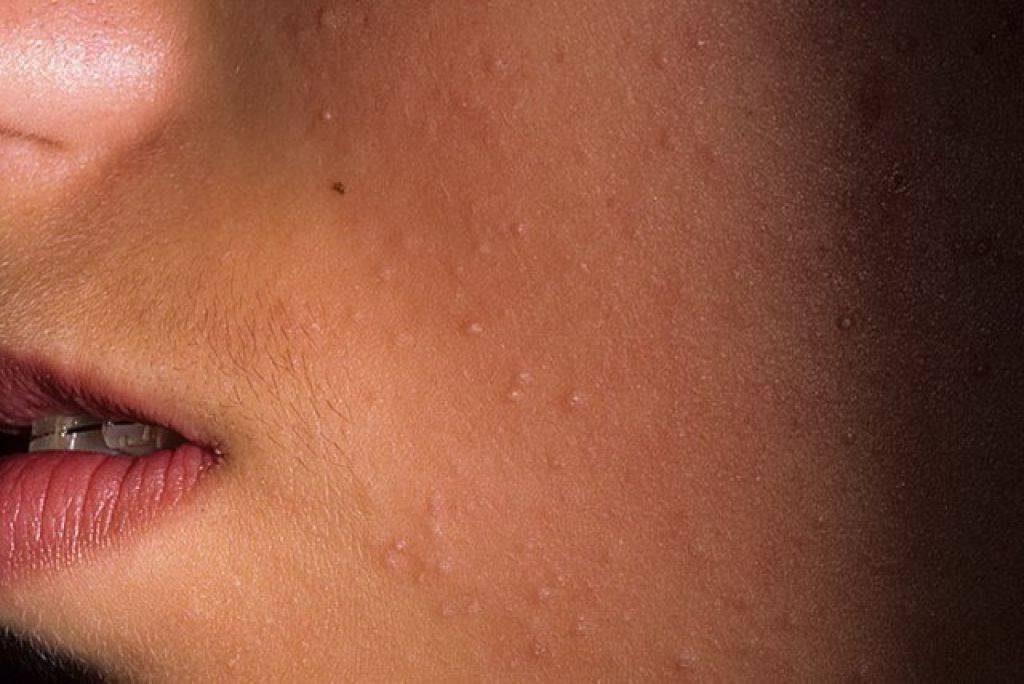
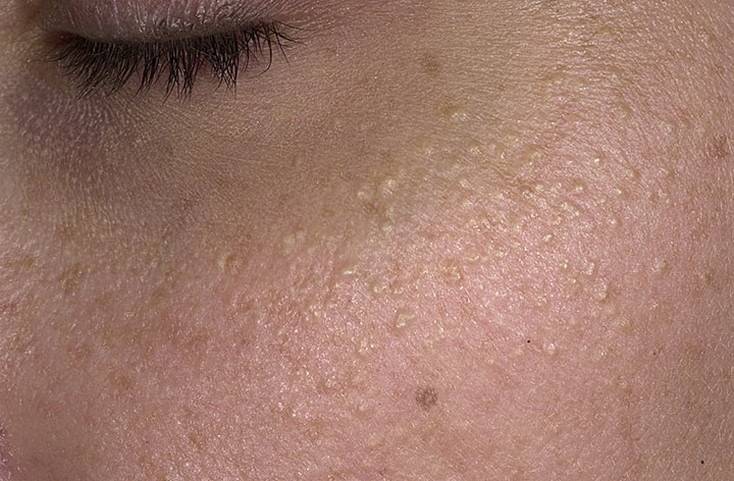
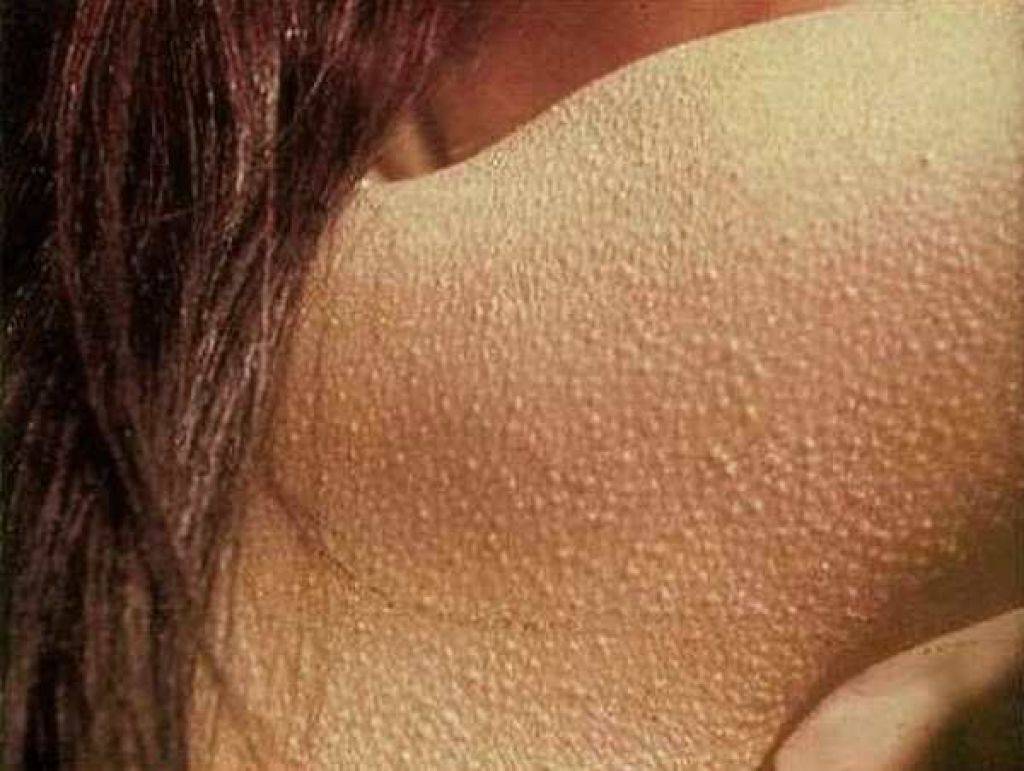
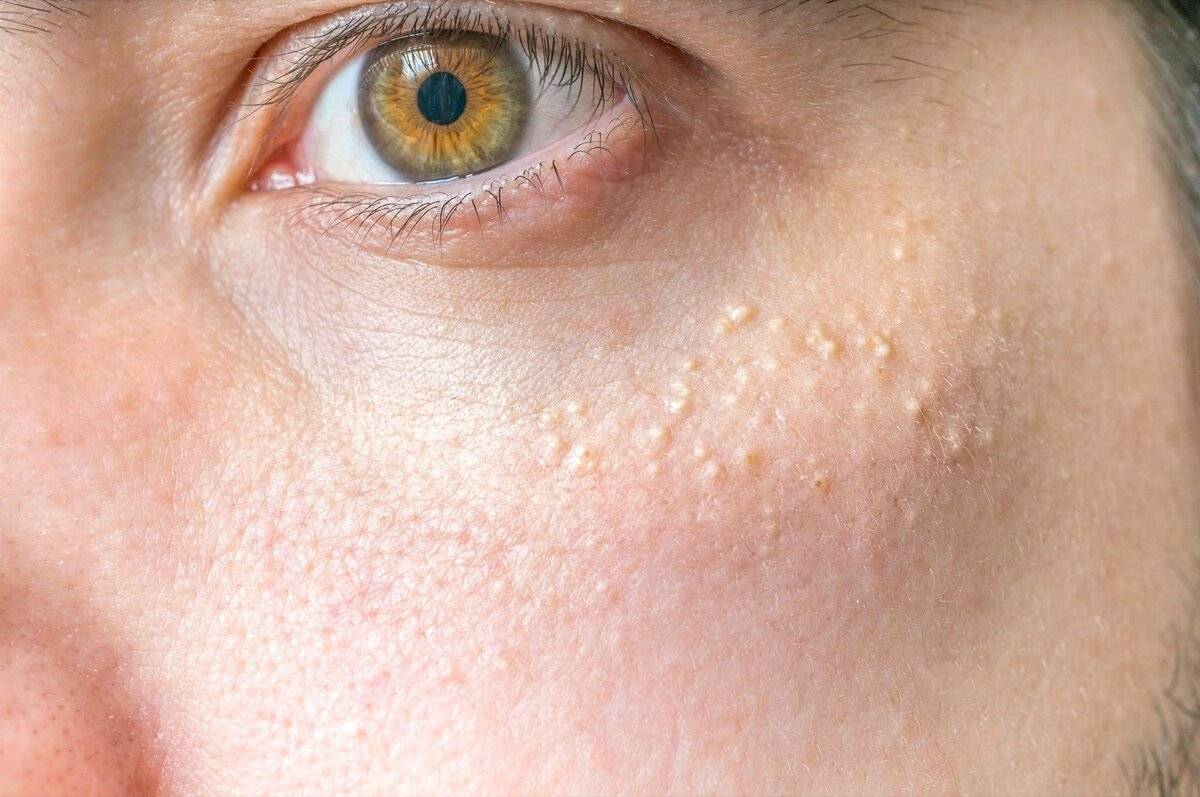
- фолликулярный гиперкератоз — чешуйки отслаивающейся кожи закупоривают протоки волосяных фолликулов, из-за чего на коже появляются многочисленные мелкие бугорки, напоминающие «гусиную» кожу. Люди, у которых родственники страдали фолликулярным гиперкератозом, заболевают чаще. Дефицит витаминов А и С, а также нарушения правил личной гигиены являются факторами риска. При воздействии на кожу холода, жесткой воды и других физических факторов фолликулярный гиперкератоз может развиваться и у людей с нормальной кожей. После устранения раздражающих факторов симптомы гиперкератоза исчезают;
- мозоли и натоптыши — скопление омертвевших клеток кожи из-за постоянного трения и давления на подошвы ног, ладони или другие области;
- бородавки — небольшие бугорки на коже и слизистых оболочках разных участков тела. Возникают на коже в ответ на попадание в организм вируса папилломы человека;
- экзема — хроническое воспаление кожи, которое может быть вызвано аллергией, химическими веществами и другими факторами. Экзему также называют дерматитом. Для нее характерны такие симптомы, как зуд, покраснение кожи и небольшие волдыри;
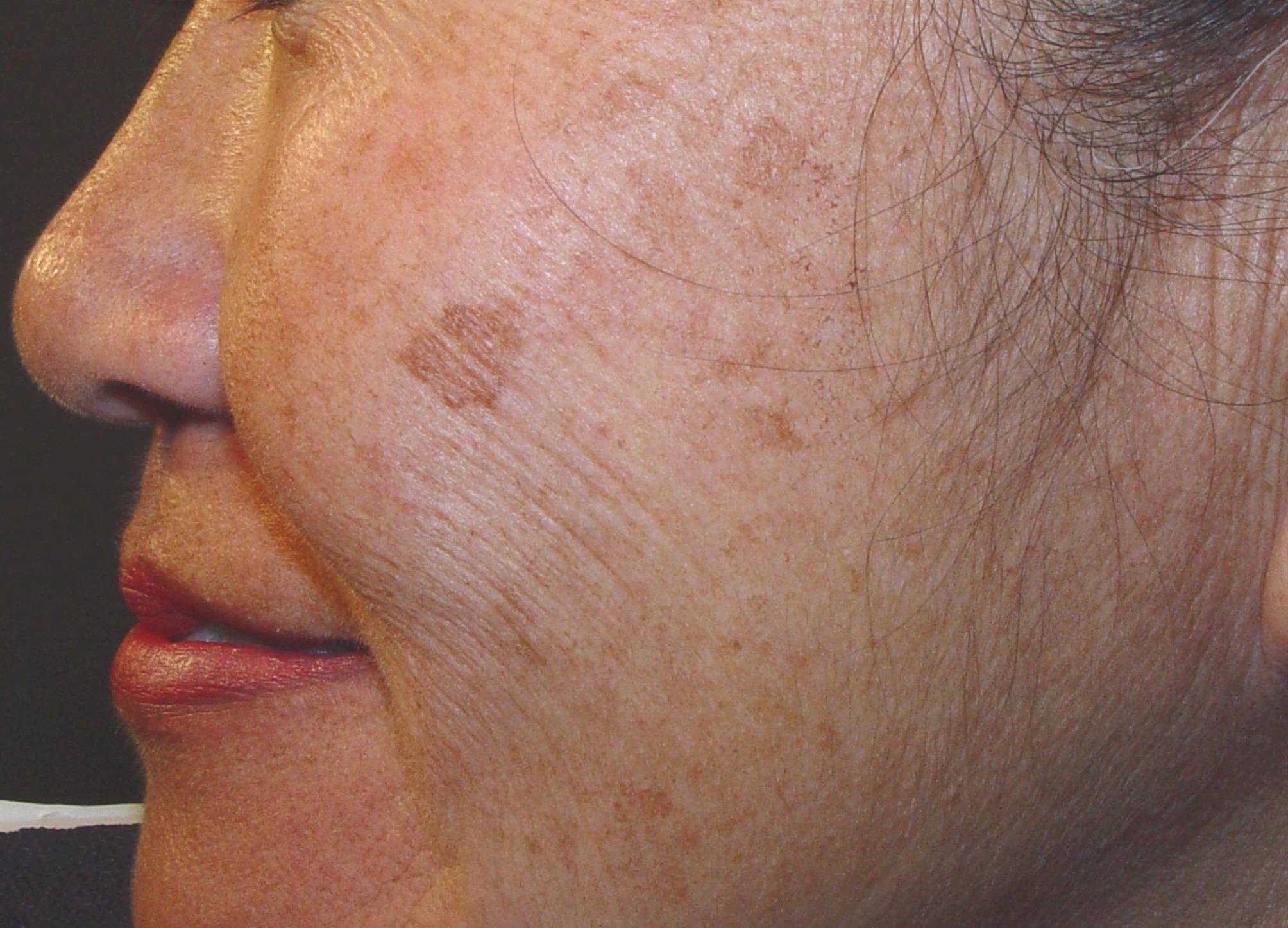
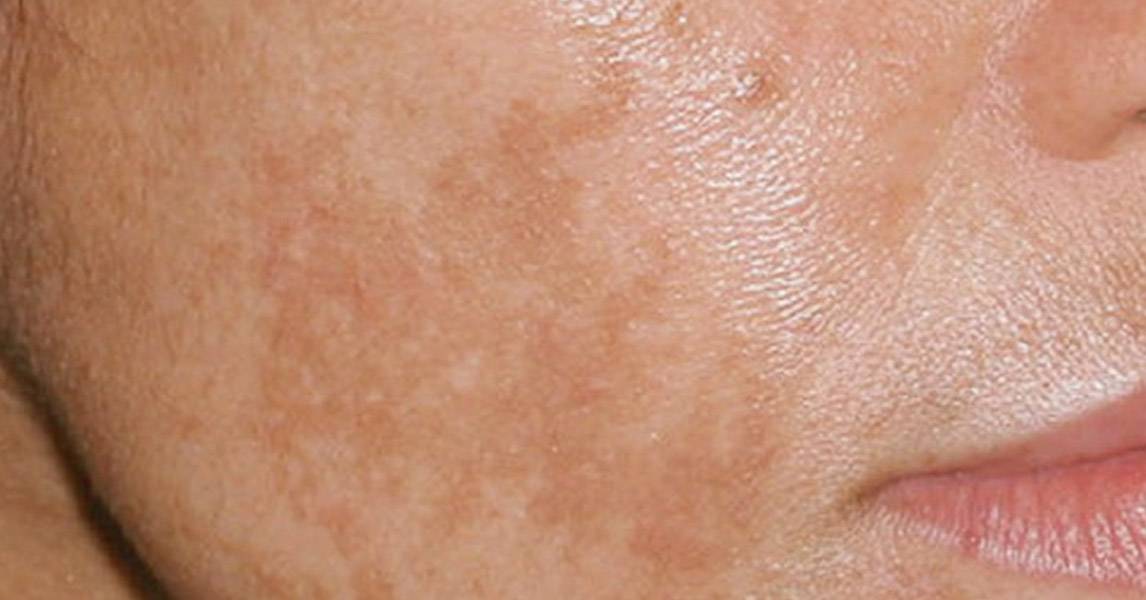
- себорейный гиперкератоз — небольшие коричневые или черные пятна, похожие на родинки, обычно появляются на лице, шее, плечах и спине. Они доброкачественные, но часто выглядят подозрительно. Это одно из самых распространенных доброкачественных новообразований на коже у взрослых;
- красный плоский лишай характеризуется белыми пятнами во рту и/или зудящими, чешуйчатыми, розовыми или фиолетовыми пятнами на коже, вызванными аномальной реакцией иммунной системы на собственные белки кожи;
- псориаз — воспалительное заболевание кожи, при котором возникают гиперкератотические чешуйчатые серебряные бляшки на коже.
Лечение патологии
Лекарства от фолликулярного кератоза не существует. Но вы можете свести к минимуму симптомы, следуя рекомендациям врача.
Доктор, скорее всего, предложит придерживаться следующих рекомендаций:
Используйте увлажняющий лосьон, чтобы успокоить кожу.
Отшелушивайте кожу, чтобы аккуратно удалить омертвевшие клетки с ее поверхности.
Наносите кремы для кожи, содержащие определенные ингредиенты, которые помогают смягчить кожу и ослабить омертвевшие клетки кожи. Эти ингредиенты могут включать мочевину, молочную кислоту, гликолевую кислоту (альфа-гидрокси), салициловую кислоту или третиноин.
Используйте стероидные кремы, чтобы уменьшить покраснение и зуд.
Попробуйте кремы для предотвращения закупорки фолликулов. Средства с витамином А в составе (ретиноиды для местного применения) стимулируют обновление клеток и предотвращают закупорку волосяных фолликулов. Третиноин и тазаротен являются примерами ретиноидов для местного применения. Эти продукты могут раздражать и сушить кожу. Кроме того, если вы беременны или кормите грудью, врач может предложить отложить местную терапию ретиноидами или выбрать другое лечение.
Лазерное лечение — наведение лазера на кожу — иногда используется для лечения сильного покраснения и воспаления. Это не лекарство, но может принести некоторое облегчение, когда кремов и лосьонов недостаточно. Вам может понадобиться несколько сеансов, чтобы это подействовало.
Также важно подчеркнуть использование солнцезащитных кремов, чтобы предотвратить появление неприглядных пятен.
Эстетические процедуры поддерживают домашнее лечение и проводятся в зимнее время, они направлены на обновление рогового слоя посредством: микродермабразии, поверхностного пилинга с активными ингредиентами, такими как гликолевая, миндальная и ретиноевая кислоты.
Общим знаменателем этих процедур является значительное обновление рогового слоя для проникновения домашней косметики. Процедуры, как домашние, так и эстетические, обычно повторяют каждую зиму. Нередко при чрезмерном шелушении рогового слоя за счет шелушения внешний вид кожи заметно улучшается.
Могут пройти недели или месяцы, прежде чем вы увидите результаты лечения, так что, наберитесь терпения. Продолжайте план лечения, даже если упорные мурашки исчезнут. Кератоз часто возвращается после прекращения лечения. Однако во многих случаях он постепенно проходит сам по себе.
Диагностика гиперкератоза шейки матки
Заболевание выявляется во время гинекологического осмотра. Врач обнаруживает на шейке белые образования разной формы и размеров. Различают несколько форм заболевания:
- Простая форма проявляется нежными светлыми пленками, которые в самом начале болезни снимаются ватным тампоном.
- Веррукозная – в этом случае элементы гиперкератоза имеют вид приподнятых светлых плотных очагов или бородавчатых наростов.
- Эрозивная – на фоне плёнок или наростов образуются язвочки или трещинки, вызванные уплотнением слизистой и потерей ею эластичности.
- Очаговая – белые пятна располагаются в виде четко очерченных очагов.
- Диффузная – в этом случае патологические участки не имеют очерченных границ.
Для уточнения состояния слизистой проводится кольпоскопия. Во время процедуры врач осматривает шейку с помощью увеличительного прибора видеокольпоскопа, снабженного источником света. Камера, которой оборудован видеокольпоскоп, передает изображение на компьютер, и врач может разглядеть даже небольшие участки измененной ткани.
Проводится расширенная кольпоскопия, позволяющая лучше оценить размеры очагов и выявить другие заболевания шейки матки. Во время исследования обнаруживаются участки паракератоза с менее плотной измененной тканью. Такая патология также относится к предраку.
В рамках расширенной кольпоскопии проводятся:
- Проба со слабой уксусной кислотой. Обработка слизистой шейки матки позволяет выявить патологические очаги, которые становятся светлыми и хорошо различимыми.
- Проба Шиллера с йодным раствором. Здоровая слизистая имеет в составе вещество гликоген, который взаимодействует с йодом, окрашиваясь в желтоватый или коричневый цвет. Очаги гиперкератоза остаются белыми, поскольку клетки, из которых они состоят, лишены гликогена.
Поскольку заболевание часто вызывается вялотекущими инфекционными процессами половой сферы, у женщины берутся мазки на патогенную микрофлору цервикального канала шейки матки, уретры и половых путей.
Обязательно берётся мазок с поверхности шейки на цитологию, выявляющий раковые и предраковые клетки. В нем обнаруживаются измененные неправильно развитые клетки, а при воспалении еще и большое количество лейкоцитов.
При подозрении на начавшееся злокачественное перерождение проводится биопсия, во время которой врач берёт небольшой фрагмент ткани с пораженных участков на анализ.
Назначается ПЦР-анализ на папилломавирус. По его результатам врач определяет, являются ли выделенные микроорганизмы онкогенными, то есть вызывающими рак.
ПЦР-диагностика
Причины гиперкератоза
Эндогенные причины, характеризуются проявлениями гиперкератоза по причине внутренних заболеваний, таких как авитаминоз, сахарный диабет, дискинезия желчевыводящих путей. В этом случае, он является симптомом заболевания, которое в этот момент переносит организм, примерами являются:
- лишай;
- ихтиоз;
- себорея;
- псориаз;
- кератомикоз.
Экзогенные причины, вызываются механическими воздействиями: натиранием одежды, при длительной ходьбе, при выполнении тяжелой физической работы, при физических нагрузках спортсменов, ношение обуви, выбранной не по размеру, объему либо подъему. Клетки кожи переносят такие раздражители, как трение, давление, нарушение целостности и сопротивляемости кожи, в результате возникают такие проявления гиперкератоза как:
- мозоль;
- огрубевшая, возможно с трещинами кожа пяток;
- грубая, с утолщениями кожа в области колен;
- сморщенная, уплотненная кожа локтевого сгиба.
Принципы лечения
 Лечебная тактика зависит от причины, вызвавшей развитие данного признака, клинических проявлений, локализации. При этом симптоматическая терапия включает медикаментозные средства наружного действия, косметические процедуры. Программа коррекции может подразумевать такие процедуры:
Лечебная тактика зависит от причины, вызвавшей развитие данного признака, клинических проявлений, локализации. При этом симптоматическая терапия включает медикаментозные средства наружного действия, косметические процедуры. Программа коррекции может подразумевать такие процедуры:
- пилинги;
- мезотерапию с использованием витаминного коктейля;
- микродермабразию;
- криотерапию.
Наиболее действенным компонентом пилинга в этом случае выступаетсалициловая кислота, гликолевая, винная, молочная. Что касается механической шлифовки, то возможность применения такой методики должна быть согласована с грамотным специалистом, так как в некоторых случаях дополнительная травматизация может способствовать усугублению ситуации.
Лекарственные препараты при гиперкератозе направлены на улучшение отшелушивания поверхностного слоя эпидермиса, для чего используются мази на основе салициловой кислоты, мочевины. Уменьшению рогового слоя способствует использование ретиноидов.
В случае развития воспалительного процесса востребованы препараты, имеющие в своем составе нестероидные противовоспалительные средства. При тяжелом поражении для быстрейшей нормализации ситуации могут быть назначены кортикостероидные препараты наружного действия. Обладая широким спектром побочных действий, их применение возможно лишькоротким курсом.
Причины возникновения
Факторы, влияющие на избыток кератина, до конца не изучены.
50% людей, борющихся с гиперкератозом, указали на генетическое родство и унаследовали проблемы с кожей от родителей и близких членов семьи. Этот фактор подтверждает аспект, что излишним ороговением страдают близнецы. Проблема врожденного гиперкератоза сопровождает пациентов с первых лет жизни, что свидетельствует о дисфункции в организме.
Вторичное ороговение, появляющееся в зрелом возрасте, имеет другие причины и относится к защитной реакции кожи. Существует теория о том, что избыточный кератоз возникает в результате повреждения эпидермиса.
Согласно исследованиям, патология чаще поражает женщин. Недугом страдает часть человечества вне зависимости от возраста, расы и места жительства. Как и в случае с другими кожными дерматозами, существует группа людей с предрасположенностью. Это сообщество особенно уязвимо для заболевания.
Известны факторы окружающей среды и привычки, вызывающие или усугубляющие проблему, а именно:
- Сухой воздух и общее обезвоживание организма усугубляют процессы ороговения. Кроме того, обезвоженная кожа становится более дряблой и склонной к воспалению.
- Неправильный уход: травмирование кожи при слишком интенсивном физическом отшелушивании повышает проницаемость эпидермиса и обезвоживает его. Коже реагирует на грубое воздействие еще более интенсивными процессами ороговения.
- Ошибки в питании. Роль диеты до сих пор недооценивается медицинским сообществом, однако нельзя не учитывать, что несбалансированное питание, отсутствие важных витаминов и микроэлементов в рационе сказывается на работе абсолютно всех систем организма, включая кожу. .
- Жесткая хлорированная вода, сухой воздух в помещениях, неблагоприятные погодные условия – все это разрушает естественную гидролипидную мантию и пагубно сказываются на здоровье кожи. При повышенной чувствительности волосяных фолликулов появляются воспалительные элементы – прыщи – на фоне раздражения.
- Неправильно подобранная обувь и другие механические раздражители: ожоги, обморожения, контакт с химическими веществами. Повреждение стимулирует избыточную выработку кератина.
Возникновением гиперкератоза сопровождаются различные заболевания и состояния организма:
- деформации стопы и аномалии костной структуры;
- гормональные нарушения;
- бактериальные и грибковые инфекции;
- избыточный вес и ожирение;
- псориаз;
- атопический дерматит;
- экзема;
- сахарный диабет;
- заболевания печени;
- ревматизм;
- контактная аллергия;
- дефицит или избыток витаминов.
Нередко пациенты не осознают, что имеют дело с аномалией. Некомпетентное лечение или отсутствие такового, а также регулярное воздействие раздражителя приводит к хроническому воспалению, атопии и эритеме. Чтобы быть уверенным, что состояние не представляет опасности, следует проконсультироваться с врачом-дерматологом при любых подозрительных поражениях кожи.
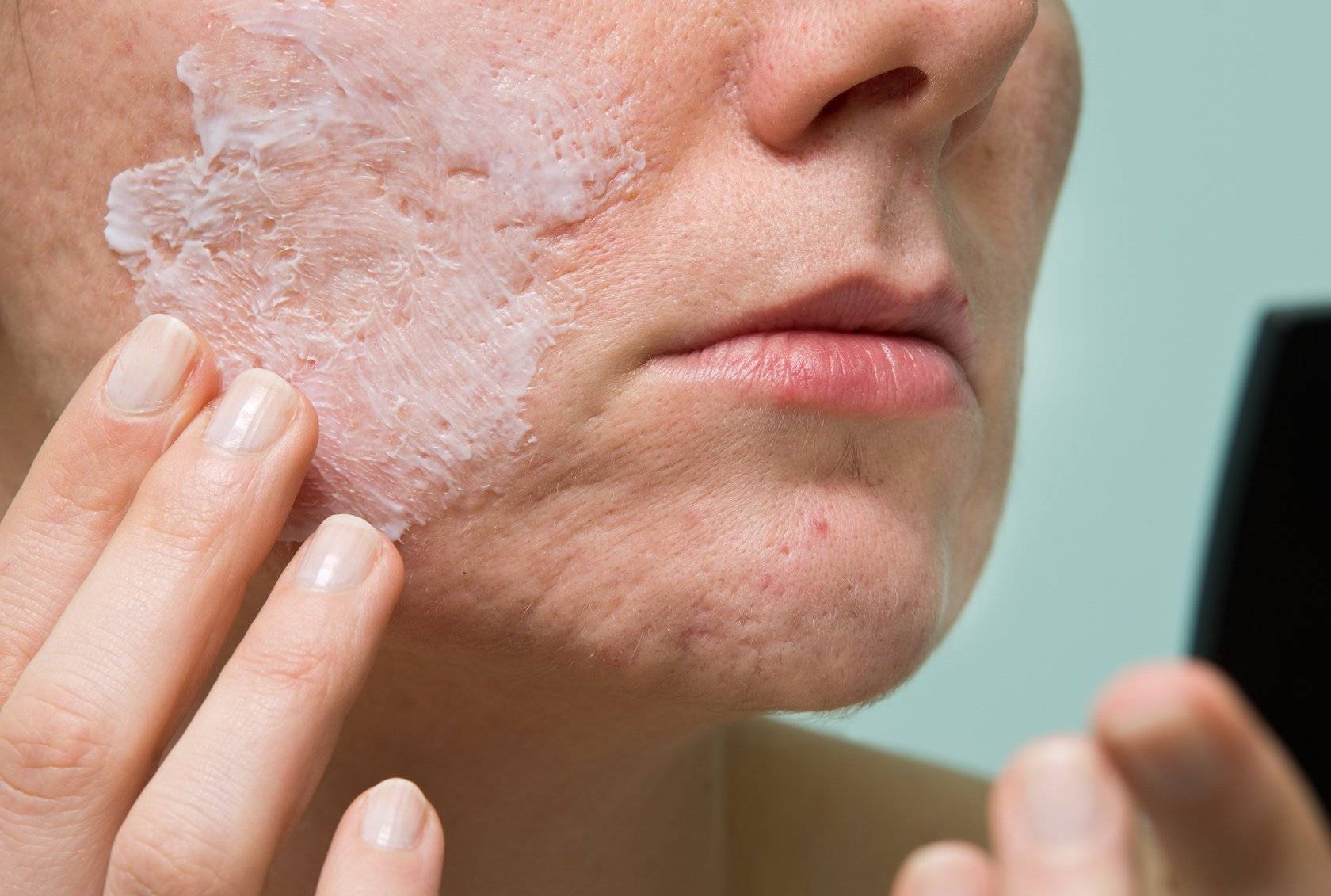
Гиперкератоз на лице: лечение
Методы лечения зависят от основной причины и типа ороговения. Многим достаточно курса косметологических процедур, но при тяжелых состояниях потребуется комплексное лечение. Способы устранения проблемы включают размягчение и отшелушивание ороговевших клеток с помощью таких методов207:
- использование мазей, гелей, содержащих мочевину (карбамид), которая является натуральным увлажняющим веществом;
- применение кислотных пилингов (Джесснера, молочного, азелаинового, салицилового, гликолевого);
- использование лазерного пилинга – луч воздействует на поврежденный участок, не травмируя соседние ткани и запуская процесс клеточного обновления;
- прохождения мезотерапии – для увлажнения, очищения пор применяют мезококтейли с гиалуроновой кислотой и другими индивидуально подобранными компонентами.
При наличии проблем с кожей лучше обратиться к квалифицированному специалисту, чтобы выявить истинную причину патологического состояния и предотвратить развитие серьезных осложнений. Как правило, достаточно визуального осмотра и сбора анамнеза, в некоторых случаях может потребоваться гистологическое исследование или анализ крови.
Пилинги при гиперкератозе лица также лучше делать в клинике под контролем специалиста, так как механическое отшелушивание с помощью скрабов может вызвать раздражение или вторичные инфекции.
Для домашнего ухода подбираются средства с ретиноидами, витаминами А и Е, увлажняющими компонентами (алоэ вера, глицерином), также врач может порекомендовать изменить рацион, назначить прием витаминного комплекса
Важно защищать лицо от солнца, мороза и холодного ветра207

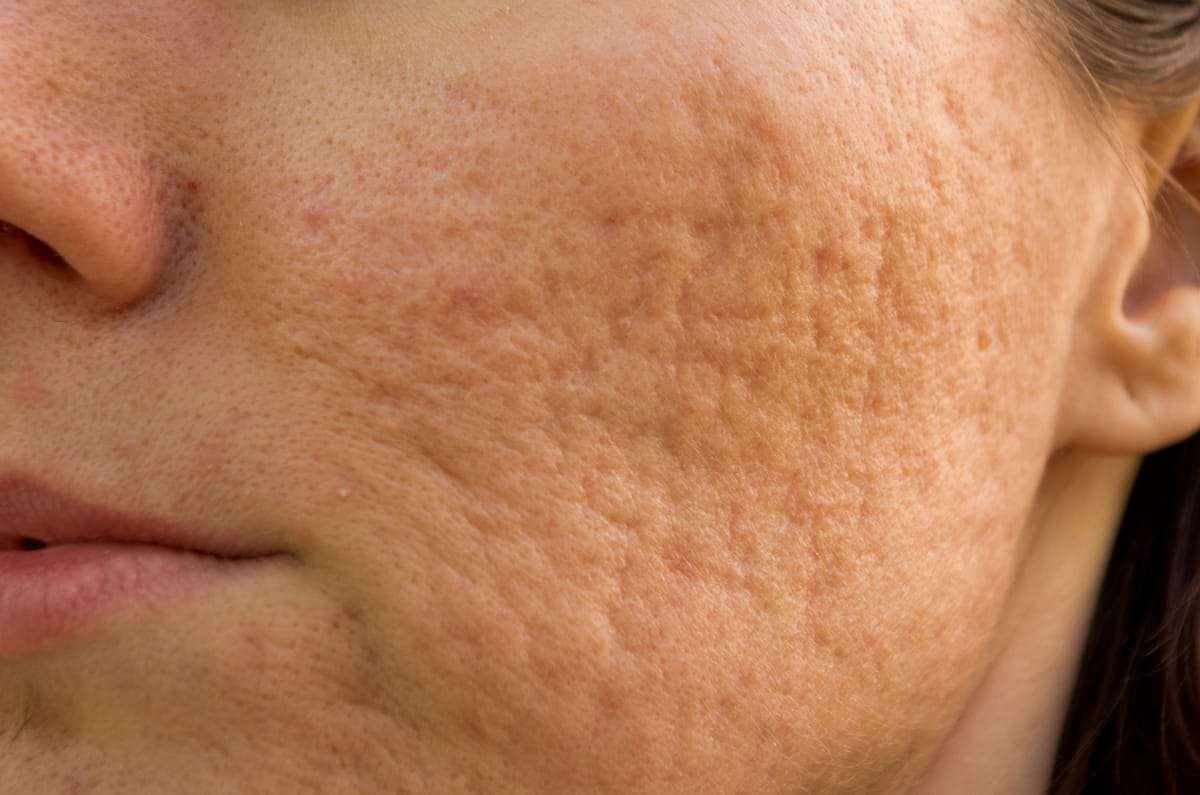
Симптомы гиперкератоза
Признаки гиперкератоза зависят от формы заболевания и особенностей его течения. Общими для всех типов являются сухость кожи и появление на ней бугорков.
Другие симптомы будут специфичны для каждого из видов кератоза.
- Фолликулярный. Возникает, когда фолликулы волос забиваются частичками эпителия. При этом заметными становятся воспаления и покраснения вокруг волосяных луковиц. Процесс сопровождается образованием небольших прыщиков или бугорков, шелушением кожи. Эта форма болезни поражает локти, колени, бедра.
- Бородавчатый. Узнать эту форму гиперкератоза можно по появлению небольших серых или желтых образований. По форме они похожи на бородавки. Время от времени они трескаются, после чего покрываются корочкой.
- Лентикулярный. Проявляется в образовании небольших (от 1 до 5 мм) безболезненных папул. Плотные узелки обычно окрашены в красный, коричневый, желтый или оранжевый цвет. В самом начале заболевания они обнаруживаются на нижних конечностях (стопы, голень, бедра). По мере его прогрессирования переходят на туловище, голову, могут распространяться на слизистые оболочки.
- Дессиминированный. Самая редкая форма патологии кожи. О ней идет речь, когда на коже обнаруживаются шипы, толстые волоски. Они могут располагаться как по отдельности, так и срастаться по 3-6 штук.
- Себорейный. При этой форме патологии поражается кожа головы. На поверхности появляются небольшие розовые или желтые пятна, покрытые жирной пленкой. Последняя легко удаляется. Если заболевание не лечить, пятна разрастаются и приобретают форму бородавок. Себорейный гиперкератоз сопровождается ломкостью и выпадением волос.
- Многоморфный. При такой форме патологии на коже могут обнаруживаться признаки гиперкератоза различных видов.
Отдельно стоит упомянуть патологию стоп. Она считается одной из наиболее распространенных. По статистике, с ней сталкиваются около 40% женщин и 20% мужчин старше 20 лет.
У этой формы гиперкератоза симптомы проявляются не только в утолщении кожи стоп. Человека начинают беспокоить неприятные ощущения, зуд и жжение во время ходьбы и в состоянии покоя. На стопе могут образовываться трещины различных размеров.
Диагностика
Диагностика гиперкератоза обычно включает в себя не только наружный осмотр пораженных участков кожи, но и тщательный сбор личного и семейного анамнеза пациента³.
В зависимости от имеющихся симптомов лечащий врач может задать следующие вопросы:
- Есть ли у родственников проблемы с кожей?
- Были ли раньше аллергии, в том числе в детстве)?
- Часто ли приходится находиться под воздействие прямых солнечных лучей?
- Используются ли зубные протезы или другие ортодонтические конструкции (вопрос актуален при гиперкератозе на слизистой полости рта)?
В большинстве случаев причину и форму гиперкератоза можно определить на основе симптомов и жалоб, результатов внешнего осмотра и сбора анамнеза.
Достаточно просто диагностируются натоптыши, мозоли, бородавки и хроническая экзема. Если врач подозревает связь экземы с аллергией, пациенту могут быть назначены аллергопробы.
 Гиперкератоз на локтях. Фото: Lernia VD, Ficarelli E, Zanelli M – Indian dermatology online journal / Open-i (CC BY-NC-SA 3.0)
Гиперкератоз на локтях. Фото: Lernia VD, Ficarelli E, Zanelli M – Indian dermatology online journal / Open-i (CC BY-NC-SA 3.0)
Для подтверждения диагноза может потребоваться биопсия: небольшой кусочек кожи забирается для исследования в лаборатории. Таким образом можно диагностировать актинический, себорейный гиперкератоз, а также провести дифференциальную диагностику со злокачественными новообразованиями кожи.
Если гиперкератоз поражает множественные участки тела у новорожденного ребенка, ставится вопрос о наследственной природе заболевания. В таком случае назначается консультация генетика и проводятся соответствующие исследования.
Профилактика
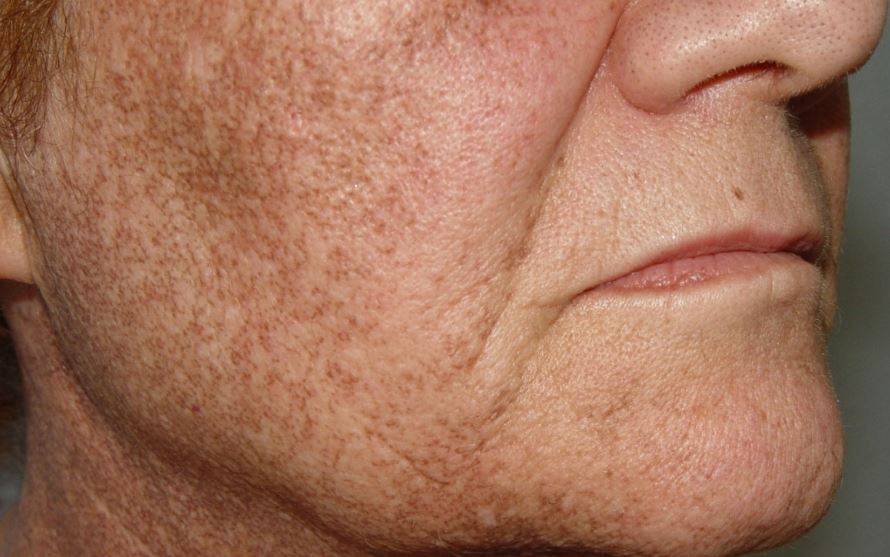
Фотозащита играет важную роль в профилактике актинического кератоза. Солнцезащитные средства следует подбирать с учетом цвета кожи, интенсивности излучения, а также времени пребывания кожи на солнце. Фактором, определяющим эффективность этого типа продуктов, является фактор защиты от солнца (SPF).
Индекс SPF определяет кратность времени, по истечении которого солнечная эритема возникает на коже, защищенной продуктом, по отношению к незащищенной области тела при тех же условиях.
Следует подчеркнуть, что солнцезащитные препараты, помимо защиты от УФ-В, должны также содержать ингредиенты, защищающие от УФ-А-лучей. Способность косметического средства обеспечивать такую защиту определяется сокращением PPD (стойкое потемнение пигмента) или IPD (промежуточное потемнение пигмента).
Ключевым элементом эффективной фотозащиты является правильное нанесение солнцезащитных средств. Их рекомендуется наносить за 20 минут до того, как надеть одежду. Была продемонстрирована временная зависимость между нанесением препарата и контактом продукта с одеждой, что указывает на влияние на фактическое значение SPF
Кроме того, очень важно количество используемого продукта. Он должен покрывать 2 мг/см2 кожи
Эффективность солнцезащитной косметики снижается в результате контакта с влагой, поэтому нанесение следует повторять каждые 2-3 часа и после каждого контакта кожи с водой.
Важный элемент солнцезащитного крема — избегать пребывания на солнце с 11.00 до 15.00. Не забывайте постепенно увеличивать время загара, накрывайте тело легкой одеждой, используйте защитную шапку и солнцезащитные очки.
Защита кожи от солнечных лучей — ключевой элемент ежедневного ухода за кожей. Профилактика кожи с помощью фотозащиты может предотвратить развитие плоскоклеточного рака кожи (SCC) или его раннюю форму.