Что такое гиперпигментация?
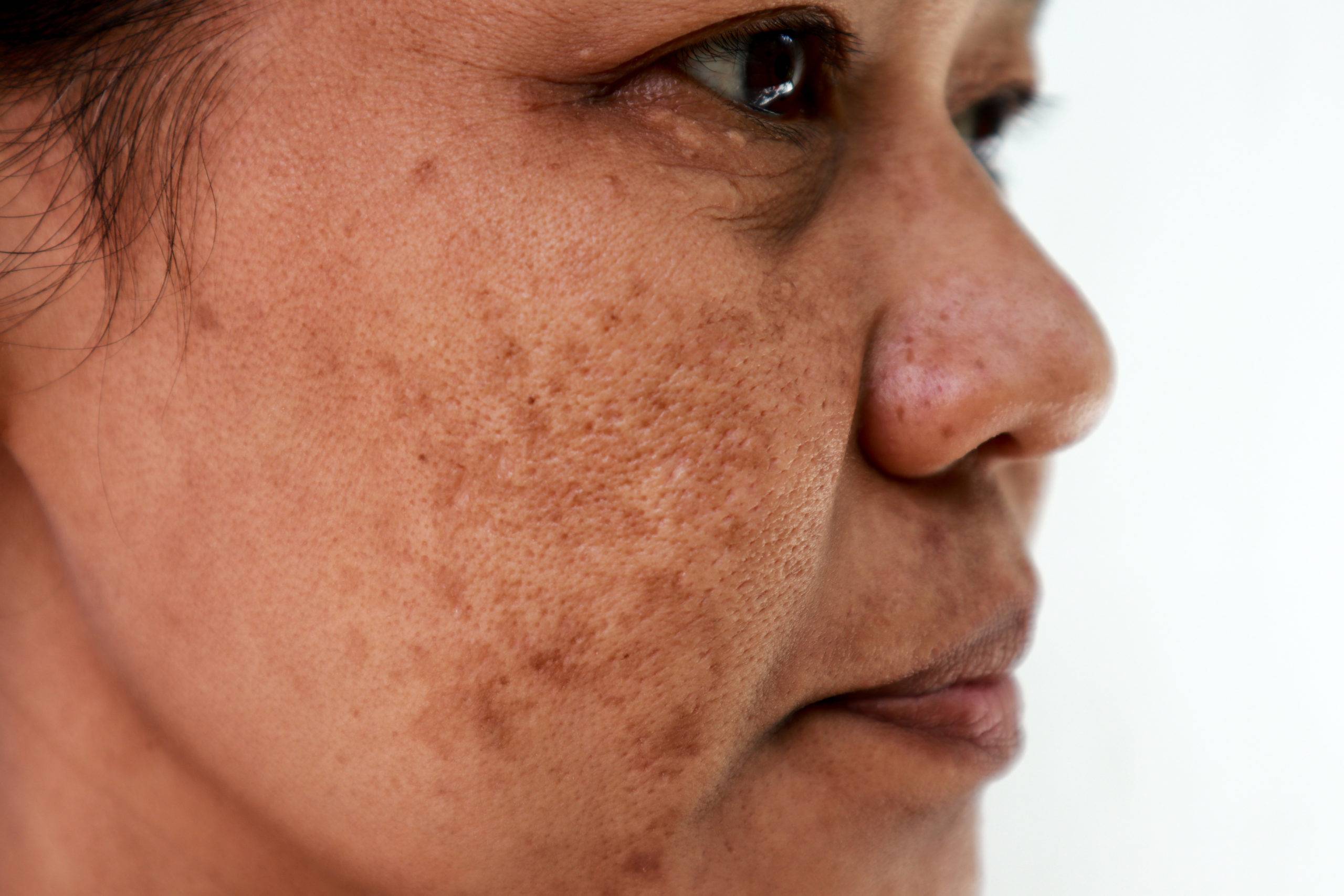
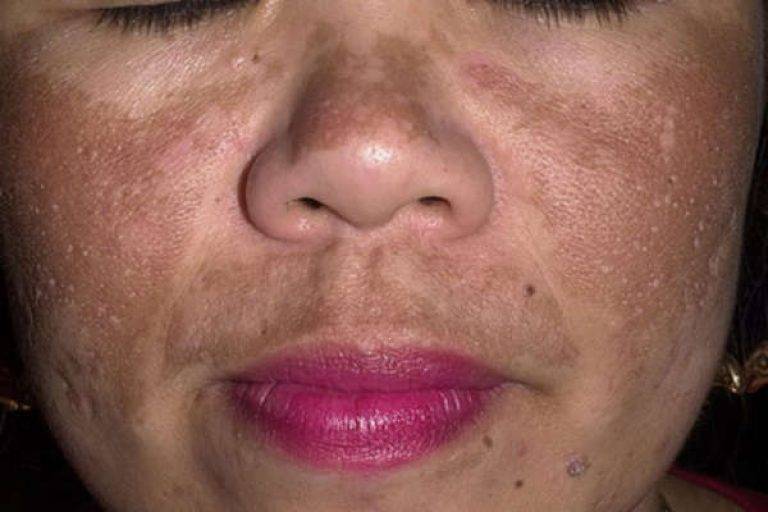
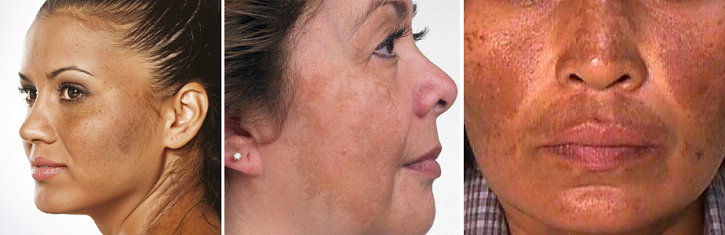
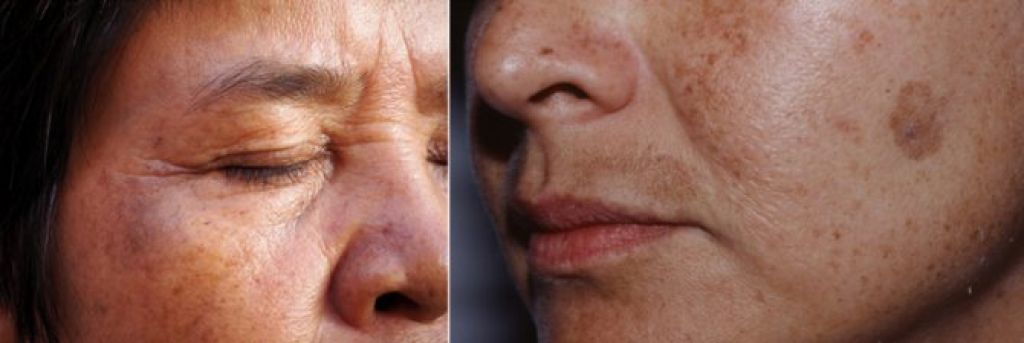
Гиперпигментация – это диффузное или очаговое отложение пигмента в коже, приводящее к потемнению всей поверхности тела или отдельных участков кожного покрова. Гиперпигментация кожи может быть обусловлена различными физиологическими и патологическими причинами, в связи с чем выделяют следующие ее виды: веснушки, меланодермия, хлоазма, околоротовой пигментный дерматит, вторичная гиперпигментация и др. Устранение гиперпигментации может включать терапию основных заболеваний и косметологические процедуры.
Цвет кожных покровов человека зависит от ряда факторов: наполнения кровеносных сосудов, толщины эпидермиса, кожного рисунка и т. д. Важнейшим фактором, влияющим на окраску кожных покровов, является наличие и концентрация особых красящих веществ – пигментов, определяющим из которых является пигмент меланин. В зависимости от количества меланина, содержащегося в коже, ее цвет может быть от телесного до темно-коричневого. Меланин вырабатывают специальные клетки эпидермиса – меланоциты. Наибольшая их концентрация в базальном слое кожи (базальной мембране).
Формирование пигментных пятен во многом зависит от состояния базальной мембраны.
Один квадратный сантиметр кожи человека содержит в среднем 1200 меланоцитов. Количество меланоцитов у рас с тёмной кожей незначительно больше, в то время как их функция образования меланина гораздо сильнее. Это предопределено генетически.
Меланин обладает способностью поглощать тепловые лучи, чем обеспечивает защиту организма от воздействия ультрафиолетовых и инфракрасных лучей. Таким образом, меланин служит основным средством защиты кожи от ожогов и перегревания организма.
Хлоазма во время беременности
Пигментация во время беременности усиливается, это нормальное явление с которым не стоит бороться. Темнеют ареолы, линия внизу живота, становятся заметнее веснушки. Гормональные перемены организма, работающего с двойной нагрузкой, провоцируют появление мелазмы.
Беременным женщинам желательно беречься от солнца, вовремя пить витамины, продумать рацион, богатый морской рыбой, зеленью, овощами и фруктами.
Если пятна все же появились, они сами исчезнут через 3-5 месяцев после родов. В том случае, если они не проходят, необходимо обратиться к врачу
Пигментация может сигналить о внутренних неполадках в организме, после беременности особенно важно проверить правильную работу яичников и щитовидной железы, работа этих органов может измениться за период беременности
Лечение в домашних условиях
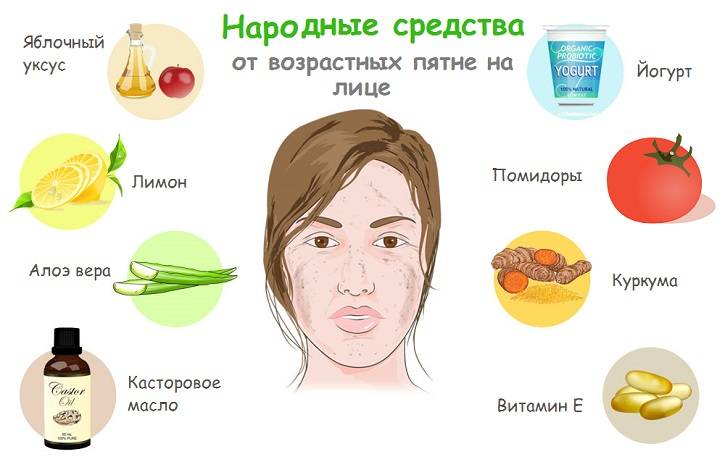
Немалый опыт лечения хлоазмы накоплен в народной медицине. Различные способы наружного отбеливания зачастую довольно эффективны в борьбе с пятнами на лице. Примочки и припарки, то есть маски и компрессы, делают курсами по нескольку дней подряд, наблюдая за изменениями.
Маски для лица
- Перекись водорода смешивают с пивными дрожжами и нашатырным спиртом в пропорции 2:1:1, наносят точечно на пятна, держат не больше четверти часа.
- В столовую ложку растертой зелени петрушки добавляют по половине чайной ложки меда и лимонного сока. Наносят на все лицо на 20 минут. Эта смесь отбеливает, питает и тонизирует кожу, оказывает выраженный эффект на возрастную и усталую кожу.
- Прекрасным отбеливающим свойством на кожу обладают кефир, йогурт, сметана, ацидофилин. Для удобства нанесения и защиты от быстрого высыхания кисломолочный продукт можно смешать с овсяными хлопьями, которые будут мягко отшелушивать верхний слой.
Лосьоны, Компрессы
Если маска готовится на раз, лосьон для отбеливания можно приготовить на несколько дней подряд. Кожу протирают ватным диском с лосьоном дважды в день.
Для интенсивного использования берут ватный диск или марлю складывают в несколько раз, пропитывают полезным составом и прикладывают к проблемным местам. Сверху укрывают пленкой и сухой тканью для сохранения тепла и эффективного воздействия.
- смесь яблочного уксуса и воды 1:1;
- огуречный лосьон: сок одного огурца смешивают с соком половинки лимона.
Методы аппаратной косметологии в борьбе с прыщами
В аппаратной косметологии существует два метода лечения угревой болезни:
- Ультразвуковая чистка. Одна из самых эффективных процедур. Она предотвращает причину возникновения заболевания — закупорку пор. Во время сеанса косметолог ультразвуковым скраббером обрабатывает поверхность кожи. Вибрации, создаваемые прибором, разрывают связи между клетками рогового слоя и отшелушивают их. Высокочастотные колебания выбивают из кожи все скопившиеся загрязнения и мертвые клетки.
- Дарсонвализация — физиотерапевтическая процедура воздействия на кожу микротоками. В результате чего происходит стимуляция обменных процессов во всех слоях кожи, стабилизируется работа сальных желез. Бывает двух видов: дистанционная, когда воздействие идет на поверхностные слои, и контактная, при которой воздействие идет на глубокие слои дермы.
Домашний уход против пигментации
Не стоит прибегать к сомнительным народным средствам – перед началом домашнего лечения рекомендуется проконсультироваться с косметологом. Самостоятельные эксперименты с кислотами, грубыми скрабами и отварами трав могут принести больше вреда, чем пользы. Вместо этого стоит выбирать качественную косметику, рекомендованную врачом. Почти у всех производителей есть линии для борьбы с пигментацией и предотвращения ее появления.
Уход за кожей, склонной к образованию пигментных пятен, начинается с профилактики появления пигментации. Если не использовать защитные средства, то все меры окажутся бесполезными, более того, могут привести к усугублению имеющихся проблем. Так что первое, что нужно сделать – купить солнцезащитный крем с высоким фактором SPF и начать использовать его при выходе на улицу в дневное время вне зависимости от погоды.
Для ухода за кожей рекомендуется использовать средства с антиоксидантным эффектом. В числе компонентов кремов и сывороток должны быть витамины C и E.
Рекомендуется регулярно использовать косметические средства с фруктовыми кислотами и салициловой кислотой. Для постоянного применения подходят кремы и лосьоны с низкой концентрацией кислот. Раз в неделю можно применять деликатные пилинги для домашнего применения – скрабы с синтетическими мягкими гранулами, маски-пленки, эксфолианты-скатки.
Классификация
Общепризнанной классификации не существует. В зависимости от причины возникновения пигментные пятна бывают:
- факультативными (физиологическими);
- патологическими (приобретенными);
- генетическими.
Основные виды пигментных пятен:
- Веснушки.Бурые, небольшие пятнышки, располагающиеся на лице или на ушах, груди, ногах, руках. Возникают вследствие постоянного воздействия ультрафиолета или по генетическим причинам. Веснушки не опасны, легко удаляются с помощью косметических процедур и средств.
- Лентиго.Возрастные изменения, возникающие в пожилом возрасте на лице, кистях, спине, груди, предплечье. Пятна локализуются в местах, которые в течение жизни подвергались солнечному облучению и могут замещать веснушки. Количество и интенсивность лентиго увеличивается в период менопаузы.
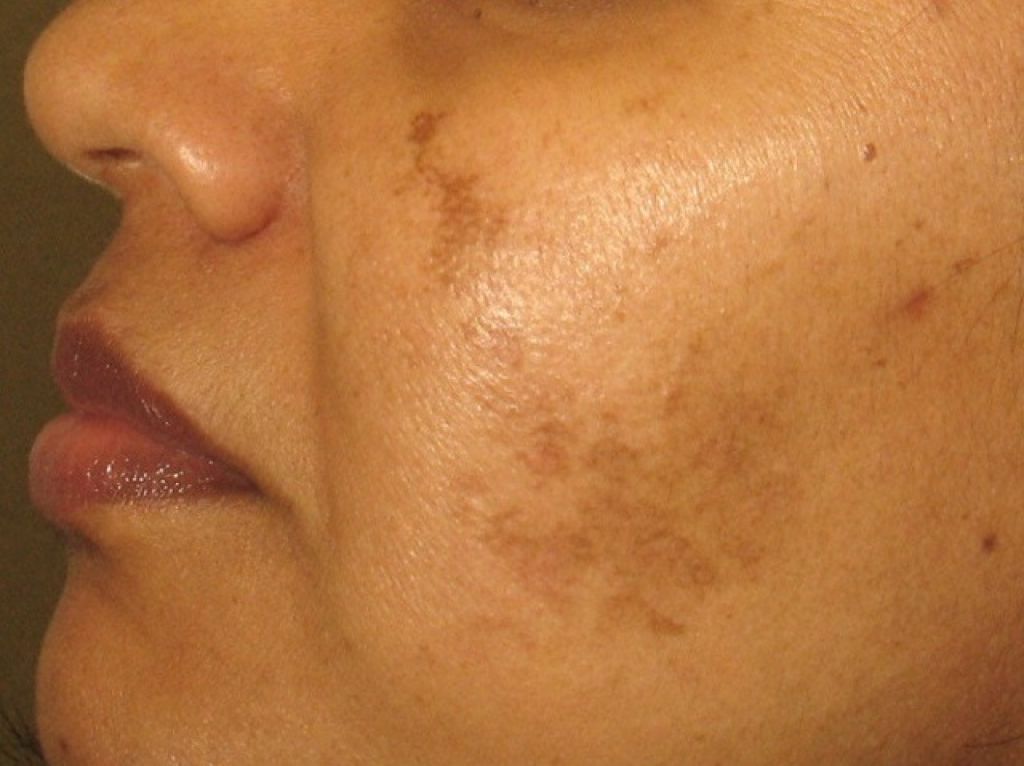
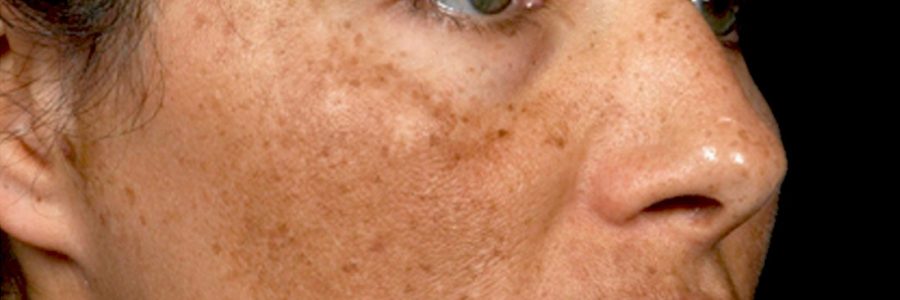
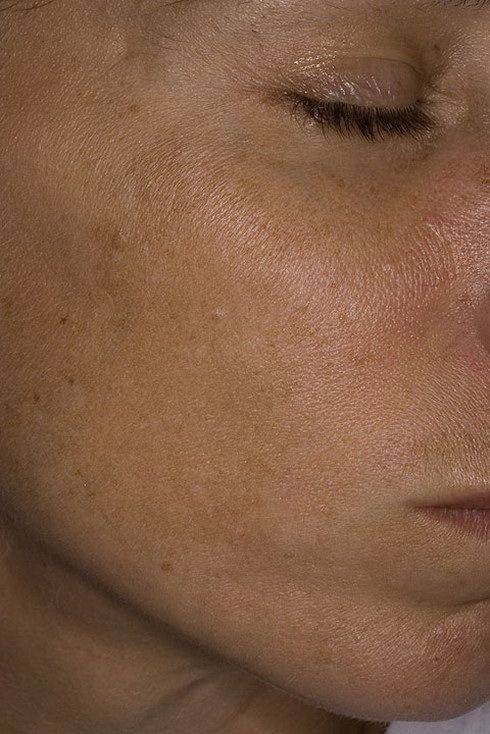
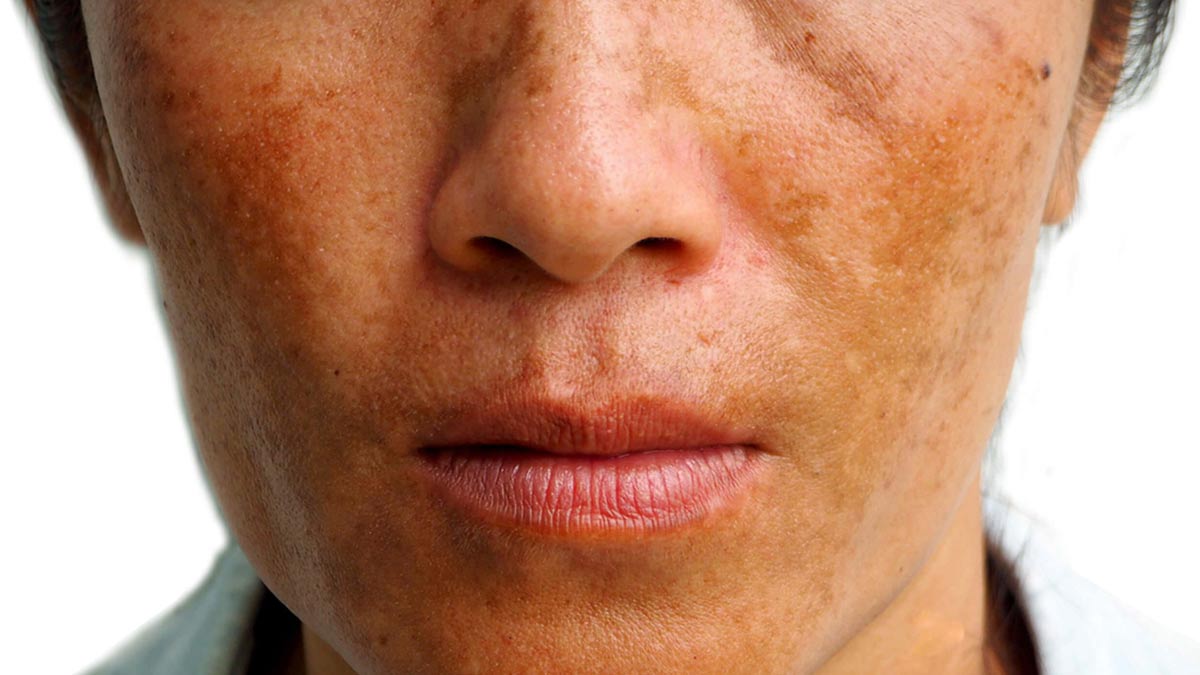
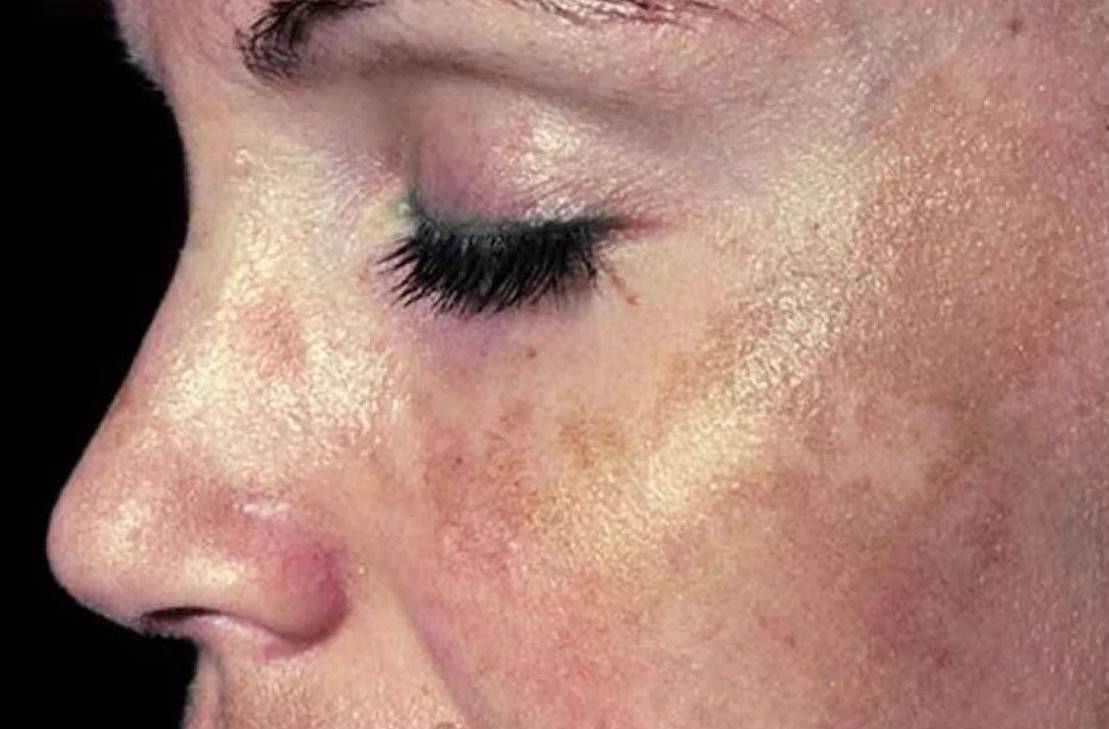
- Хлоазма.Крупные пятна, которые появляются у молодых девушек на лице, частично перемещаясь на шею и уши. Хлоазмы сливаются, образовывая темную область причудливой формы. Пятна возникают при гормональном дисбалансе и усиливаются после длительного пребывания на солнце.
- Невусы.Родимые пятна с ровными очерченными краями. Родинка не опасна, представляет собой скопление меланоцитов. Если их много и пятна увеличиваются, возможен риск возникновения рака кожи. Поэтому некоторые невусы обязательно нужно удалять, особенно в местах трения и на лице.
- Витилиго, альбинизм.Редкие патологии, тяжело поддающиеся лечению. При таких заболеваниях у человека частично или полностью отсутствуют мелантоциты, нарушена выработка меланина. Обесцвеченные пятна необходимо защищать от солнечных лучей. При альбинизме людям показаны контактные линзы, оберегающие глаза от ультрафиолета. Лечение направлено на улучшение состояния больного.
Что вызывает мелазму?
Точная причина неизвестна, но считается, что пигмент-продуцирующие клетки в коже (меланоциты) производят слишком много пигмента (меланина). Несколько факторов могут способствовать развитию мелазмы (меланодермии), включая беременность и использование гормональных препаратов, таких как противозачаточные таблетки и гормональная заместительная терапия. Изредка другие медицинские проблемы, которые влияют на гормоны (например, проблемы с щитовидной железой), могут вызывать мелазму, а также некоторые другие лекарства, такие как антиэпилептики.
Воздействие ультрафиолетового (УФ) света может вызвать мелазму или ухудшить ее.
Профилактика появления пигментных пятен
Любую неприятность легче предотвратить, чем потом бороться с ней. Избежать пигментации кожи можно, организовав правильное питание и соблюдая правила ухода за кожей. Среди мер, препятствующих пигментации кожи лица и тела:
- обеспечение достаточного поступления в организм витамина С и никотиновой кислоты (витамина РР) с продуктами и в виде препаратов – суточная доза 1,0-1,5 г и 0,03 г соотвественно;
- использование народных средств для сохранения белизны кожи – молока или молочной сыворотки, протирание кожи лица соком лимнона и петрушки (в попорции 1:1) перед нанесением питательного крема и др.;
- солнцезащитная косметика для лица с высоким фактором защиты от УФ-лучей (на этикетках указан знак SPF с цифрой от 4 до 60, умножением этой цифры на 15 подсчитывается время в минутах, в течение которого кожа будет защищена);
- солнцезащитный крем для рук, которым нужно пользоваться после каждого мытья конечностей, а также различные отбеливающие и отшелушивающие средства, позволяющие размягчать увядшую или сухую кожу рук, ретекструировать ее.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Может ли пигментация проявиться снова?
К сожалению,
да. При халатном отношении пациента и при несоблюдении рекомендации врача подобный исход возможен.
Происходит это по двум причинам:
- Игнорирование
рекомендаций врача в восстановительном периоде; - Игнорирование
необходимости комплексного лечения пигментных пятен патологического генеза
(связанных с заболеваниями эндокринной, гепатобилиарной, пищеварительной и
других систем).
Обращение к
некомпетентным и недобросовестным врачам также способно привести к плачевным
последствиям. Мало того, что пигментные пятна могут появиться снова – те, что
«удалялись», могут стать темнее, явнее и больше, если параметры оборудования
были заданы неправильно, или бурная реакция кожи осталась без внимания во время
сеанса.
Подходя к
удалению пигментных пятен с умом и осторожностью, вы гарантированно защитите
себя от их повторного появления.
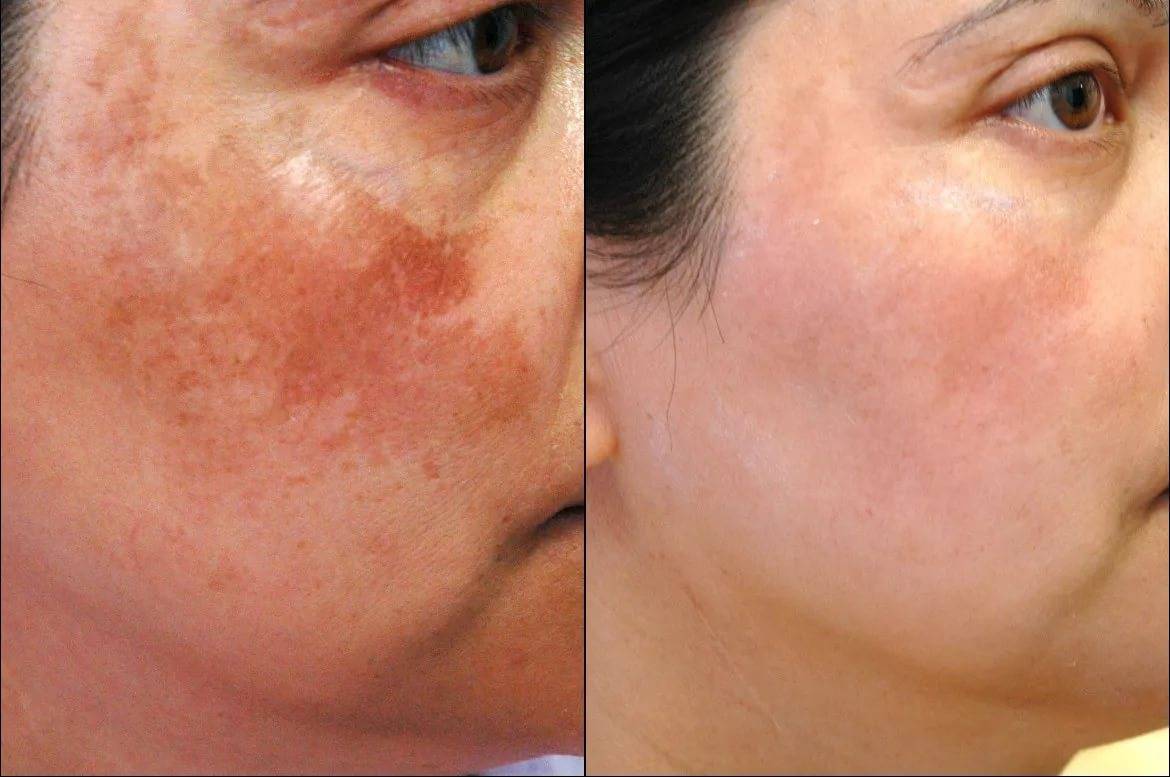
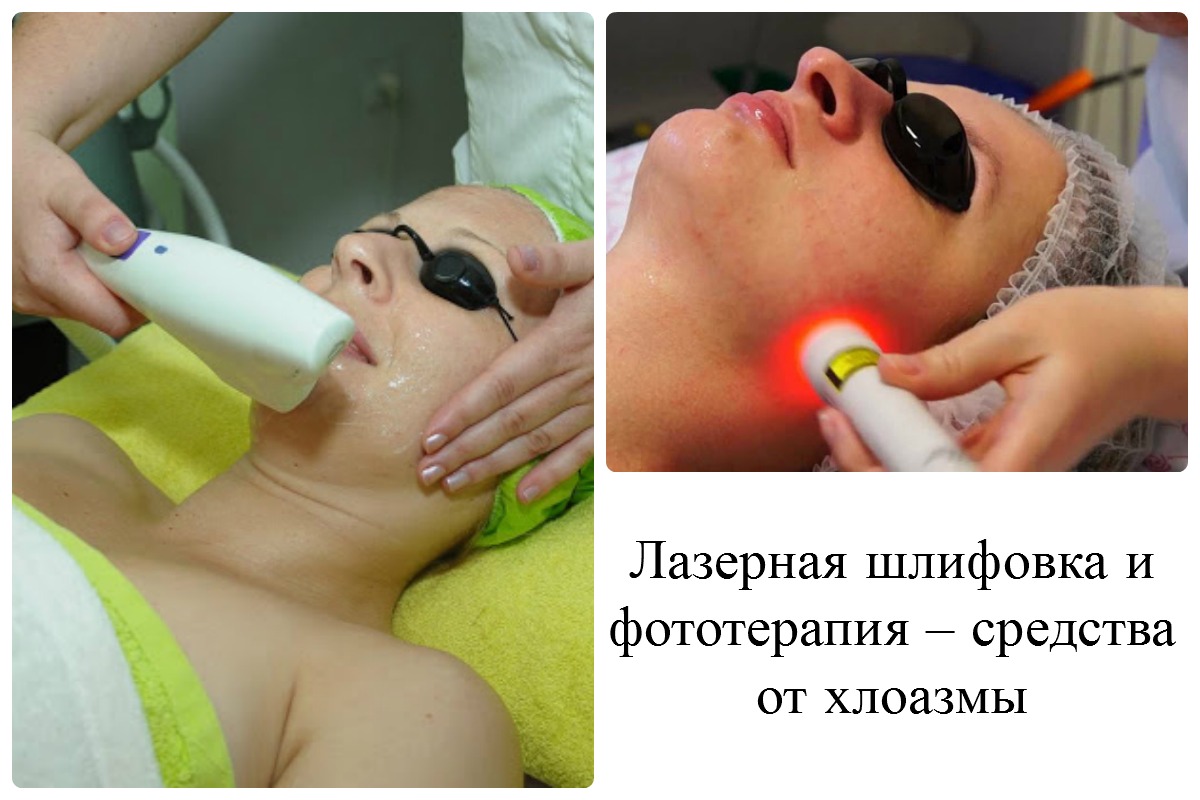
Профессиональное лечение пигментации
Предупредить появление гиперпигментации удается не всегда, особенно у пациентов со светлой кожей. Уже появившиеся пигментные пятна можно удалить. При этом лечение ведется в двух направлениях:
- Устранение основной причины появления пигментации;
- Устранение пигментных пятен – за счет осветления пигмента и обновления клеток кожи.
Начинается лечение с консультации косметолога. После постановки диагноза врач может порекомендовать сдачу анализов или консультацию эндокринолога, гинеколога, гастроэнтеролога и других специалистов. Одновременно проводится косметологическое лечение, направленное на устранение пятен.
Продолжительность терапии и рекомендованные процедуры подбираются индивидуально в зависимости от размера и расположения пигментных пятен, их вида, глубины залегания пигмента и других параметров. Иногда требуется комбинация нескольких методик для достижения оптимального результата.
Симптомы хлоазмы
Специалисты различают несколько типов хлоазмы. В виду этого пигментация может по-разному себя проявлять на лице.
Наиболее известные и распространенные типы хлоазмы:
- молярная – имеет уровень распространения около 20%, при которых пятна локализуются на щеках или носу;
- центрофациальная – у 70% людей с мелазмой проявляется именно такая форма заболевания. Пятна чаще всего располагаются на лбу, подбородке, щеках;
- эпидермальная – является наиболее распространенным типом мелазмы. Характерена пигментными пятнами поверхностного образования, которые достаточно легко поддаются лечению. При освещении пораженных мест лампой Вуда, можно четко определить цветовой контраст между участками кожи;
- мандибулярная – пятна проявляются по линии челюсти и поражают всего 10% от всей поверхности кожи лица;
- дермальная – труднее всего поддается лечению, так как отличие между пятнами и нормальной кожей проявляются очень четко;
- эпидермально-дермальная – проявляется не так резко как предыдущая форма, потому контраст между пигментными пятнами и кожей виден только на некоторых участках;
- бессимптомная – такую форму можно выявить только с применением лампы Вуда. Чаще всего такая форма заболевания встречается у людей, которые обладают темным типом кожи.
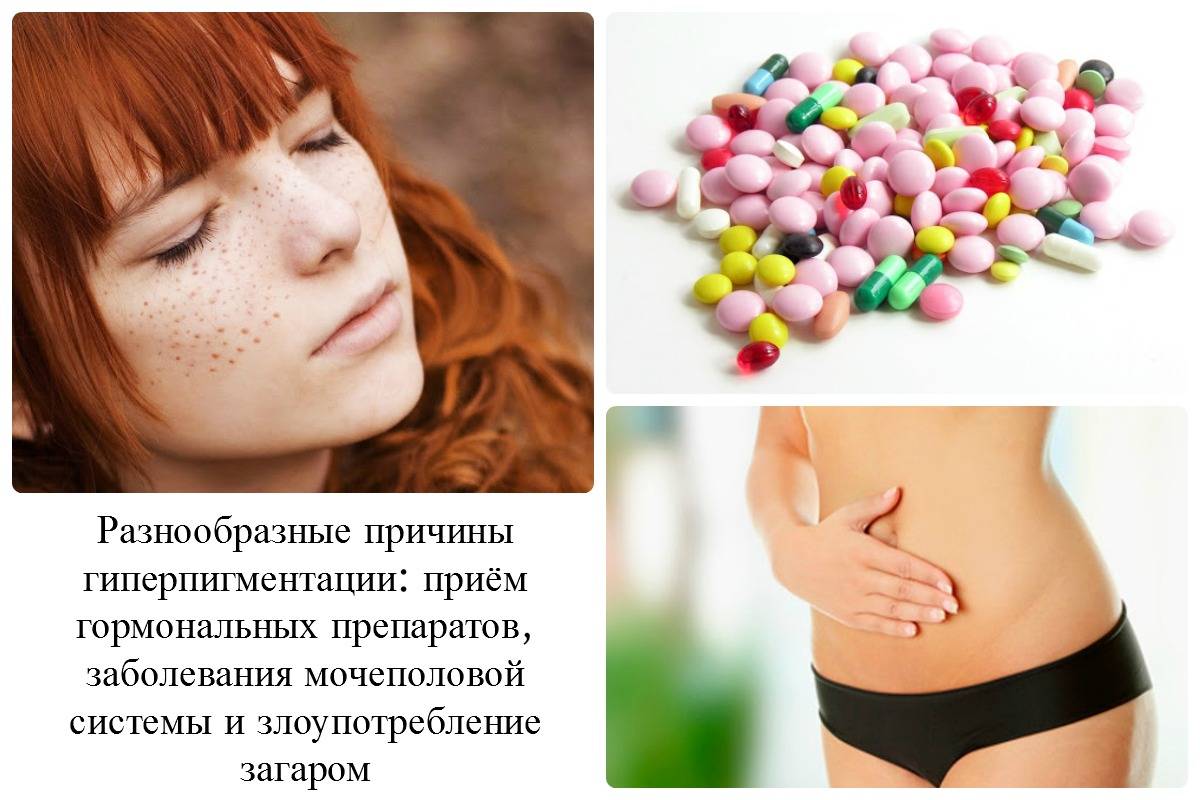
Причины возникновения пигментных пятен
Перед выбором средств к выведению пятен необходимо разобраться с их типом и причинами появления. Пигментация кожи возможна в любом возрасте, наиболее распространенные причины:
- гормональные изменения в организме – беременность, продолжительный прием некоторых лекарств или контрацептивов, использование косметики сомнительного качества;
- возраст за 40, вследствие потери клетками способности останавливать выработку пигмента, приводить к гормональному дисбалансу и усугублять ситуацию способна также менопауза;
- гинекологические заболевания – дисфункции яичников, воспалительные заболевания половых органов;
- болезни печени и желчевыводящих путей;
- нарушения функционирования щитовидной железы;
- нервные и хронические заболевания;
- работа на вредных химических производствах и в цехах с повышенной температурой;
- дефицит витамина С;
- попадание на кожу агрессивных веществ;
- использование раздражающих кожу мазей и кремов;
- последствия травм различного происхождения: удаление на коже новообразований, выдавливание угрей, использование прижигающих средств и пр.;
- в результате трения или давления каких-либо предметов (на теле – поясов, подвязок и пр.);
- воздействие солнечных лучей.
В появлении пигментных пятен солнце играет огромную роль. Весной наиболее заметными становятся веснушки, они рассыпаны по коже в виде мелких пятен овальной или округлой формы. Их особенность – они имеют желтовато-бурый цвет и не сливаются друг с другом. Во избежание негативного солнечного воздействия кожу лица весной и летом нужно защищать и стараться избегать попадания прямых солнечных лучей. При отдыхе на юге необходимо защитные средства – крем, молочко и пр. – подбирать индивидуально, в зависимости от особенностей кожи. Только в этом случае можно ожидать эффекта от использования средств. Избавиться от появившихся пигментных пятен поможет крем типа «загар без загара» и т.п.
Неправильно проведенные процедуры по уходу за кожей лица также могут стать причиной пигментации кожи. Например, гиперпигментацию способна вызвать неграмотно проведенная чистка лица, с использованием скрабов и пилинг-кремов без учета времени года. Нанесение на открытые участки кожи духов и других парфюмерных средств также способно провоцировать пигментацию кожи. Эфирные масла, входящие в их состав, повышают чувствительность кожи к солнечному воздействию. Результатом может стать возникновение фотодермита с последующей пигментацией. Коже может также не подойти состав губной помады или румян.
При беременности часто появляются пигментные пятна. У некоторых женщин с самых ранних сроков образуются хлоазмы – пигментные пятна с резко очерченным неправильным контуром. Они держатся в период беременности и некоторое время после родов, иногда могут сохраняться на протяжении нескольких лет.
При лечении веснушек и хлоазм в период беременности разрешается использование только слабо действующих веществ. Хотя продолжительность лечения при этом увеличивается вследствие снижения эффективности, но кожа при этом не страдает от воздействия препаратов. При вынашивании ребенка противопоказано использование средств, содержащих ртуть, салициловую кислоту, зеленое мыло и гидрохинон из-за возможности их отрицательного влияния на организм матери и состояние плода.
Пигментные пятна на руках
Если на лице пигментные пятна можно скрыть макияжем, а на ногах – спрятать под колготки или брюки, то с руками сложнее, пятна на них скрыть нечем. Истинный возраст человека часто выдают именно руки. Солнечному воздействию наиболее подвержена тыльная сторона рук, именно на ней раньше, чем на других частях тела, начинается возрастная пигментация кожи. С возрастом на руках могут появляться целые зоны гиперпигментации, получившие название «солнечное лентиго» (печеночные или старческие пятна). Такое лентиго появляется в среднем возрасте как результат регулярного воздействия на кожу солнечного излучения. Участки лентиго остаются темными, даже если бледнеет загар на коже. Это происходит вследствие повреждения ультрафиолетом клеток, отвечающих за производство меланина. Находящиеся в толще кожи меланоциты со временем образуют темные области, получившие название старческих пятен. Несмотря на безобидность с первого взгляда, пигментные пятна способны доставлять множество эстетических проблем для женщины.
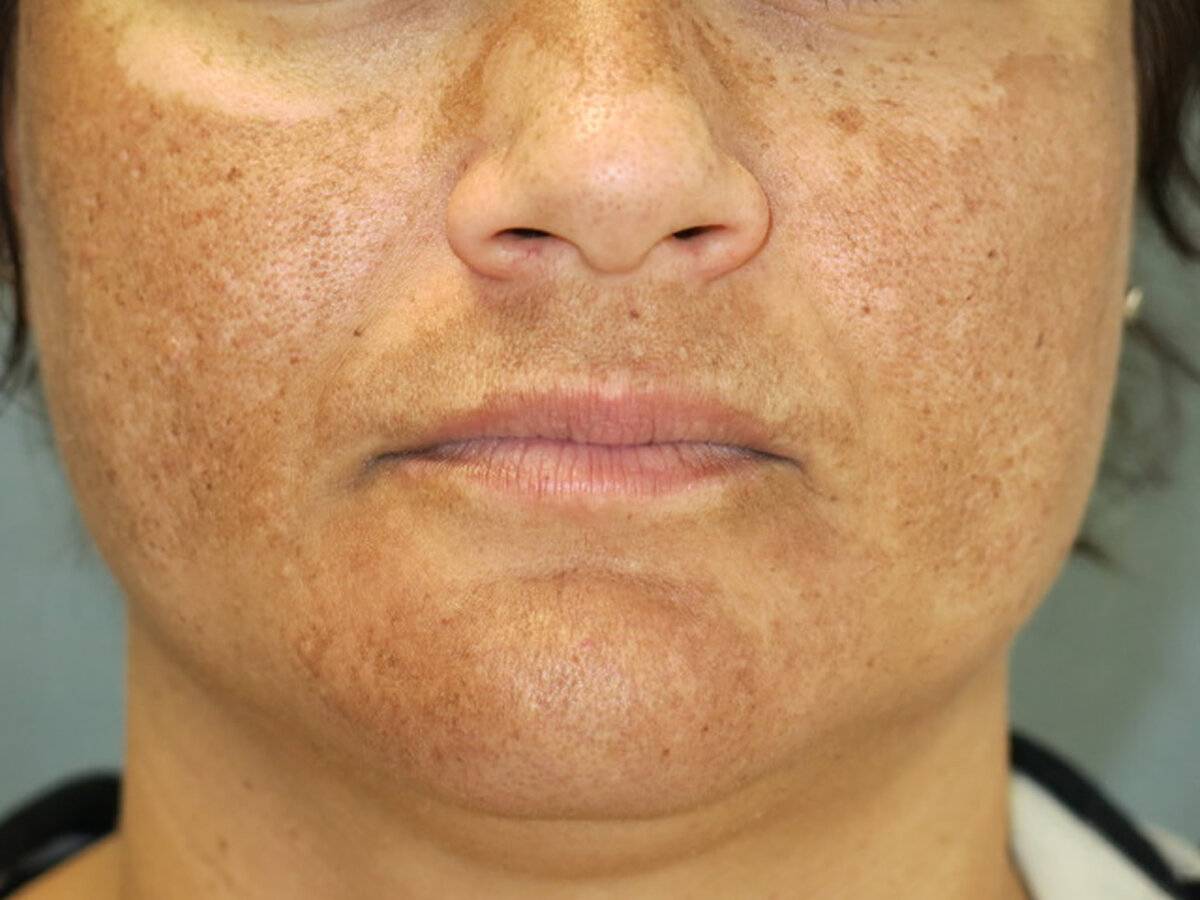
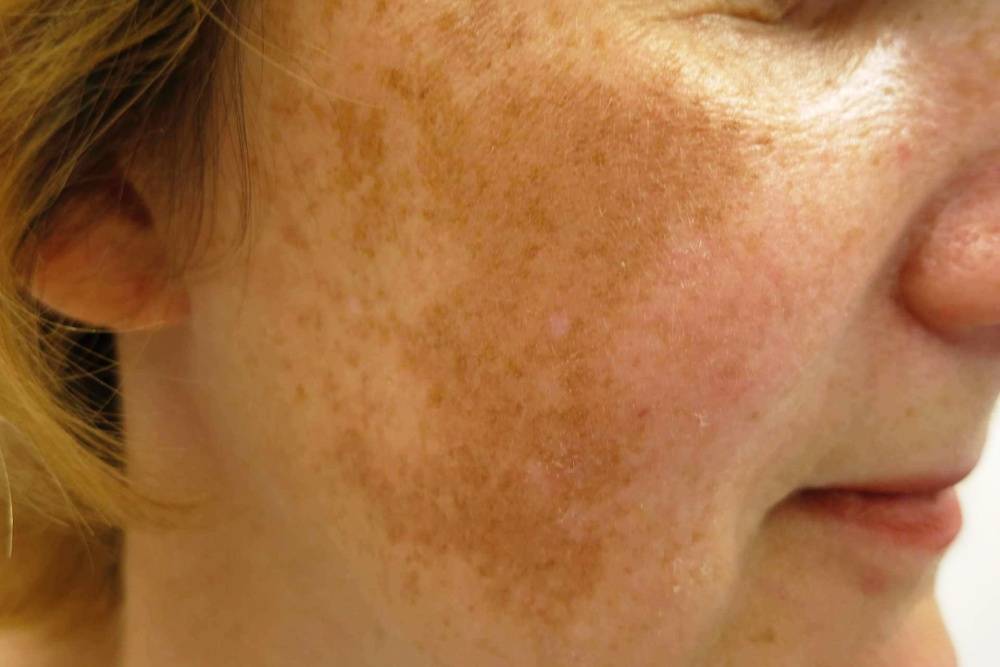
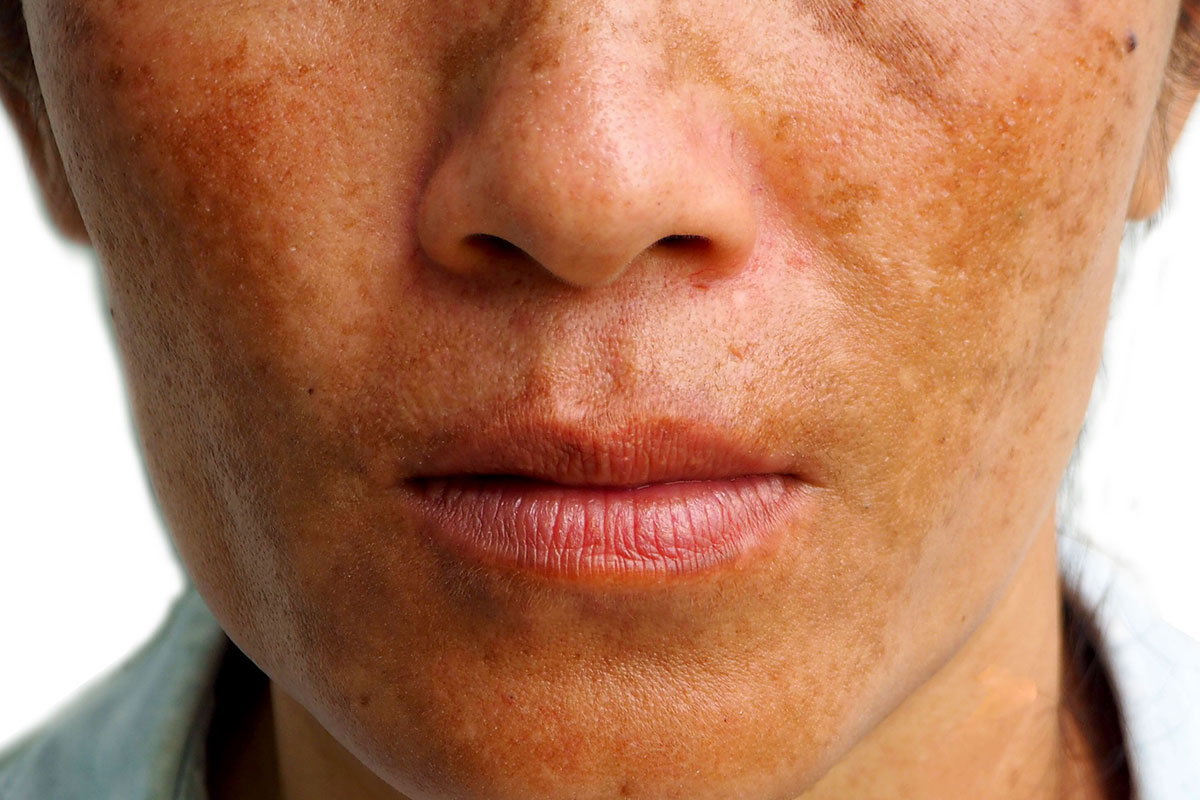
Что такое мелазма?
Мелазма (или меланодермия) – это довольно часто возникающее кожное заболевание. Характерными признаками становятся коричневые или серые пятна на коже. Пятна эти плоские, похожи на веснушки. Как правило, они появляются на лице и предплечьях, но могут поражать и другие участки кожи, подверженные солнечному свету. Часто мелазма возникает у беременных женщин (развивается у 15% – 50%). Наиболее подвержены развитию заболевания женщины случается в репродуктивном возрасте от 20 до 40 лет.
Существует три вида меланодермии:
· Эпидермальная: пятна имеют темно-коричневый цвет и четко очерченную границу.
· Кожная: светло-коричневые или светло-голубые пятнышки с размытой границей, которые с трудом поддается лечению.
· Смешанная: обычно самый распространенный тип заболевания, который иногда хорошо реагирует на лечение.
Мелазма никак не связан со злокачественными образованиями на коже, она безобидна, не зудит и не вызывает дискомфорта. Но это хроническое заболевание, которое может длится годами и обостряться в летние месяцы.
Причины
К сожалению, на данный момент не известны первопричины возникновения хлоазмы, большая часть исследователей склоняется к мнению, что патология развивается вследствие чрезмерного накопления меланина в определенной области из-за нарушений эндокринной системы или метаболических процессов. На этом фоне очень часто мелазма встречается у беременных, у женщин с гинекологическим воспалительным течением, а также при хронических печеночных заболеваниях и при применении пероральных контрацептивов.
Также одним из ведущих факторов развития считают длительное пребывание под солнечными лучами или увлечение соляриями. Иногда причиной становится генетическая предрасположенность, использование неподходящей или плохой некачественной косметики и лекарств, которые содержат в себе фотосенсибилизаторы, регрессирующие кожные болезни, поражение центральной нервной системы.
В зависимости от места локализации потемнений можно выяснить первопричину болезни:
- поражение головного мозга – лоб;
- нарушение функционирования органов таза – половые органы;
- отклонения печени – щеки, шея;
- изменения работы желудочно-кишечного тракта – подбородок, область вокруг рта.
Преимущественно мелазма поражает именно лицо, реже проявляется на шее, половых органах.
Диагностика
Дерматологи быстро диагностируют хлоазму. Достаточно осмотра пятна. Уточнив ситуацию и время появления, врач исключает родинки и потемнение кожи после повреждений, ссадин, ожогов.
Хлоазму необходимо дифференцировать от других видов пигментации:
- монгольское пятно;
- вторичные гиперпигментации;
- профессиональные меланодермии;
- пограничный и гигантский пигментные невусы.
При выявлении хлоазмы обследования делятся на два направления:
- Сиаскопия (осмотр прибором-сканером пятен в подробностях, позволяет заметить злокачественные изменения на самых ранних стадиях) и дерматоскопия (осмотр с помощью сильного увеличения). Эти исследования позволяют понять степень пигментации, глубину и назначить подходящее лечение этого косметического дефекта.
- Хлоазма является симптомом скрытых заболеваний, поэтому пациентам выдают направление на обследование внутренних органов. Без их выздоровления хлоазма будет возвращаться.
Причины появления пигментных пятен
Основная причина возникновения пигментных пятен – воздействие ультрафиолетового излучения. Поэтому пигментацию на коже еще называют фотостарением. Пигмент меланин служит для защиты от вредоносного воздействия УФ-лучей. Он поглощает и рассеивает ультрафиолетовое излучение, снижает риск повреждения кожи и мутаций в клетках. Концентрация меланина повышается по мере воздействия УФ-лучей, при его неравномерном распределении в коже возникают пигментные пятна.
Второй основной причиной их появления является возраст. Чем старше становится человек, тем неравномернее распределяются в эпидермисе меланоциты, их активность снижается, кожа становится более восприимчивой к солнечным лучам.
Выработку меланина на определенном участке кожи могут стимулировать травмы – ушибы, царапины, порезы, а также угревая сыпь, после которой и появляется постакне. Иногда пигментные пятна на лице возникают после агрессивных или неправильно проведенных косметологических процедур – пилингов, дермабразии.
Способствуют появлению гиперпигментации и некоторые заболевания, изменение гормонального фона, прием лекарственных препаратов, обладающих фотосенсибилизирующим действием.
Причины
В основе развития ксантелазм лежит нарушение процесса липидного обмена с постепенным развитием состояния гиперлипидемии, при котором в крови существенно увеличивается содержание липопротеидов различных фракций. Ассоциируются как с генетически обусловленными (первичными) нарушениями — первичные гиперлипидемии 2 и 4 типов, так и с расстройствами метаболизма жиров, в основе которых лежат различного рода нарушения/заболевания — повышенное содержание в крови холестерина; гипотиреоз, сахарный диабет, панкреатит, цирроз, липоидный нефроз, тяжелый гепатит.
В ряде случаев причиной появления ксантелазм являются возрастные изменения в организме, прием некоторых лекарственных средств (эстрогены, ГКС, анаболические стероиды, циклоспорин, антигипертензивные, ретиноиды), а также злоупотребление богатой холестеролом/жирами пищей и алкогольсодержащими напитками.
Первичные формы ксантоматоза встречаются преимущественно у лиц, до 40 лет, в том числе и у детей, в то время как вторичные формы встречаются в основном старшем /пожилом возрасте. Однако, ксантомы и ксантелазмы могут появляться и на фоне нормального липидного профиля вследствие воспалительного процесса на кожных покровах, контактного аллергического дерматита и эритродермии.
Классификация и стадии развития меланомы
В клинической практике используется международная классификация меланом по системе TNM Американской объединенной комиссии по злокачественным новообразованиям. Ее используют для многих злокачественных опухолей. В ходе оценки учитывается распространенность новообразования и наличие метастазов:
Т — первичная опухоль. Классифицируется в зависимости от толщины прорастания, наличия или отсутствия изъязвлений. Выставляется после гистологического исследования образца ткани опухоли.
- рT — первичная опухоль.
- pТХ — первичная опухоль не может быть оценена.
- pТ0 — отсутствие данных о первичной опухоли.
- pТis — меланома in situ (I уровень инвазии по Clark) (атипичная меланоцитарная гиперплазия, тяжелая меланоцитарная дисплазия, неинвазивное злокачественное поражение).
- pТ1 — меланома толщиной 1 мм или менее (pТ1а – уровень инвазии по Clark II или III без изъязвления, pТ1b – уровень инвазии по Clark IV или V или с изъязвлением).
- pТ2 — меланома толщиной более 1 мм, но не более 2 мм (pТ2а – без изъязвления, pТ2b – с изъязвлением).
- pТ3 — меланома толщиной более 2 мм, но не превышающая 4 мм (pТ3а — без изъязвления, pТ3b — с изъязвлением).
- pТ4 — меланома толщиной более 4 мм (pТ4а — без изъязвления, pТ4b — с изъязвлением).
N — отображает вовлеченность в патологический процесс лимфатических узлов.
- Nx — нет достоверных данных для правильной оценки.
- N0 — признаки поражения лимфатических узлов отсутствуют.
- N1 — метастазы в лимфатических узлах размером до 3 см.
- N2a — метастазы более 3 см.
- N2b — наличие метастазов в кожу или подкожную жировую клетчатку, расположенных на расстоянии более 2 см от основной опухоли (транзитные метастазы).
- N2c — наличие метастазов в лимфатические узлы размером более 3 см в сочетании с транзитными метастазами.
М — наличие отдаленных метастазов (выходящие за пределы анатомической области).
- Мх — нет данных для определения наличия отдаленных метастазов.
- М0 — отдаленные метастазы не определяются.
- М1а — отдаленные метастазы в лимфатических узлах, коже или подкожной жировой клетчатке.
- М1b — наличие метастазов во внутренние органы.
Глубина врастания (вертикального роста) меланомы разделяется на 5 уровней инвазии по Кларку:
- I уровень — неинвазивная опухоль, ограниченная эпидермисом;
- II уровень — опухолевые клетки располагаются в сосочковом слое дермы;
- III уровень — опухолевые клетки находятся между сосочковым и сетчатым слоем;
- IV уровень — опухолевые клетки обнаруживают в сетчатом слое дермы.
- V уровень — опухолевые клетки обнаруживают в подкожной жировой клетчатке.
На основе вышеизложенных критериев определяется клиническая стадия меланомы (рис. 2).