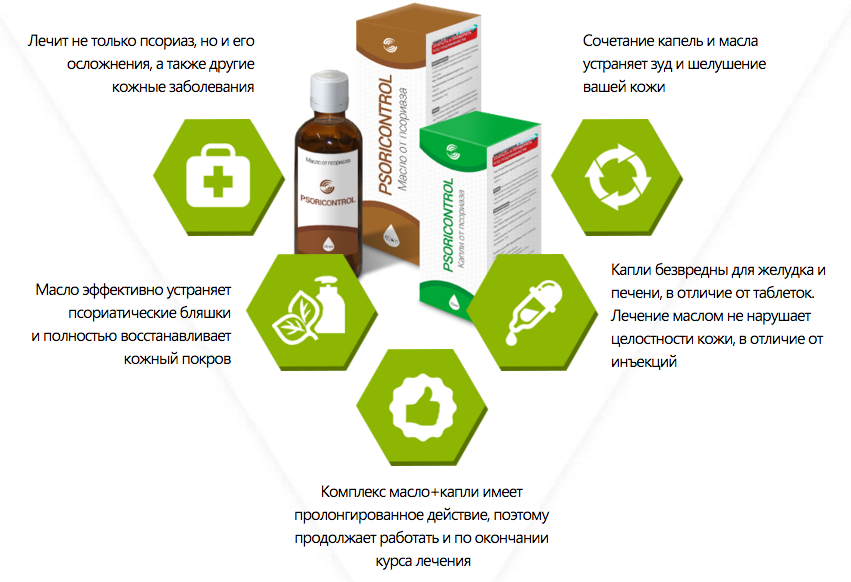
Содержание статьи
Псориаз – это хроническая болезнь, которая поражает поверхность кожи, ногти, а на тяжелых стадиях – даже суставы. В этом материале мы поговорим об одной из наиболее проблемных форм заболевания, при которой высыпания локализуются на руках (кистях, ладонях, пальцах, локтях). Хотя это не заразная болезнь, поражения выглядят крайне непривлекательно. Так как спрятать их сложно, люди нередко начинают вести закрытый образ жизни, избегают общения и становятся своеобразными затворниками.
В этой статье вы можете увидеть, как выглядит псориаз на руках, узнать о самых распространенных причинах болезни, лечении и предотвращения рецидивов. Хоть это заболевание тяжелое и хроническое, но можно уменьшить частоту рецидивов заболевания и улучшить качество жизни больного!
Псориатическая эритродермия
Врачи отдельно акцентируют внимание на таком виде псориаза, как псориатическая эритродермия. В этом случае патологический воспалительный процесс захватывает всю или почти всю кожу
Она становится грубой, стянутой, покрывается шелушащимися элементами, кожные покровы приобретают красный цвет.
Многие из наших пациентов жалуются на повышение температуры до субфебрильных значений, на плохое самочувствие. Отмечается увеличение периферических лимфоузлов. Эритродермия может развиться из-за неправильного лечения псориаза (прием ванн, слишком интенсивный загар, высокая концентрация лечебных мазей и др.). В других случаях процесс развивается у здоровых людей, если псориаз только начался и быстро прогрессирует.
Если псориатическая эритродермия существует длительное время, у пациентов могут отмечаться поражение ногтей и выпадение волос.
Диета при псориазе
Соблюдение определенных диетических правил может улучшить симптомы псориаза и уменьшить количество высыпаний. Оптимальная диета для больных псориазом практически не содержит продуктов и напитков, вызывающих воспалительные реакции в организме. Поэтому следует, например, ограничить потребление алкоголя, никотина и мяса. С другой стороны, фрукты и овощи, бобовые, рыба и растительные масла, содержащие омега-3 жирные кислоты, могут даже оказывать положительное влияние на очаги воспаления.
К пищевым продуктам, которые могут усиливать воспалительные процессы в организме и тем самым влиять на течение болезни, относятся:
- мясо и мясные продукты;
- молочные продукты;
- высоко обработанные продукты;
- рафинированный сахар.
Продукты, снижающие параметры воспаления, включают:
- жирная морская рыба;
- семена льна и льняное масло, оливковое масло, семена тыквы, грецкие орехи (растительные источники омега-3);
- свежие овощи и фрукты, в частности: морковь, тыква, шпинат, капуста и брокколи, черника, манго, клубника и инжир.
Но какая диета дает наилучшие результаты, зависит от человека. Например, некоторые больные особенно чувствительны к цитрусовым или острым специям, которые, в свою очередь, не вызывают никаких проблем у других пациентов. Чтобы отслеживать индивидуальные реакции организма на отдельные продукты, можно вести дневник питания.
Кроме того, в целом считается, что избыточный вес усугубляет псориаз. А именно, жировая ткань вырабатывает определенные вещества, вызывающие воспаление в организме. Соответственно, снижение веса может помочь уменьшить дискомфорт.
Виды псориаза
Существует несколько разновидностей данного заболевания, каждое из которых имеет свои особенности протекания и характерные симптомы.
- Простой/вульгарный/бляшковидный/бляшечный/ обыкновенный. Согласно Международной Классификации Болезней – prosiasis vulgaris. Эта форма встречается чаще других: примерно в 80-90% случаев заболевания речь идет именно о вульгарном псориазе. Характеризуется появлением «парафиновых озер» или псориатических бляшек.
- Обратный (inverse psoriasis). Данная разновидность болезни поражает преимущественно складки кожи, наружную поверхность бедер, паховую область с наружными половыми органами. Главное отличие обратного псориаза от вульгарного заключается в том, что при обратной форме заболевания на коже не образуются бляшки: кожные покровы покрываются красными пятнами, сопровождающимися воспалительным процессом. Опасность обратного псориаза заключается в том, что болезнь прогрессирует под воздействием пота и трения. За счет этого на коже образуются микротрещины, в которые попадает инфекция. В результате это может привести к поражению кожи кокками и грибами.
- Каплевидный (согласно МКБ – guttate psoriasis). Его отличие от остальных разновидностей состоит в том, что высыпания при каплевидном псориазе не объединяются в большие бляшки. Тело больного покрывают мелкие пятна, напоминающие капли (отсюда название заболевания), цвет которых варьируется от розоватого до лилового.
- Пустулезный/экссудативный. Если остальные разновидности болезни характеризуются сухими участками кожи, то пустулезный или экссудативный псориаз можно узнать по мокнущим волдырям, заполненным прозрачной жидкостью. При этом кожа вокруг волдырей обычно краснеет, местная температура поднимается. Если волдыри лопаются или если больной расчесывает их, возникает опасность инфицирования и последующего нагноения – в этом главная опасность пустулезной формы заболевания.
- Псориатическая эритродермия. Это одна из наиболее тяжелых форм протекания болезни, которая при неблагоприятном течении может привести к смерти пациента. Ее отличительная черта – отслаивание кожи, вследствие которого может произойти заражение патогенной микрофлорой. Первый признак и симптом этого типа заболевания – псориаз проявляется в виде сильного зуда кожных покровов, мелких красных высыпаний с белыми чешуйками, увеличении лимфоузлов, отечности тканей и повышении общей температуры тела до 38-39 градусов. Делится на генеразованный и гиперергический типы.
- Себорейный псориаз. Чаще всего данный тип заболевания поражает волосистую часть головы, однако в некоторых случаях он может захватывать носогубные складки, кожу возле ушных раковин, область лопаток. Характеризуется появлением перхоти (при локализации на голове), сильным зудом, налетом сероватого цвета.
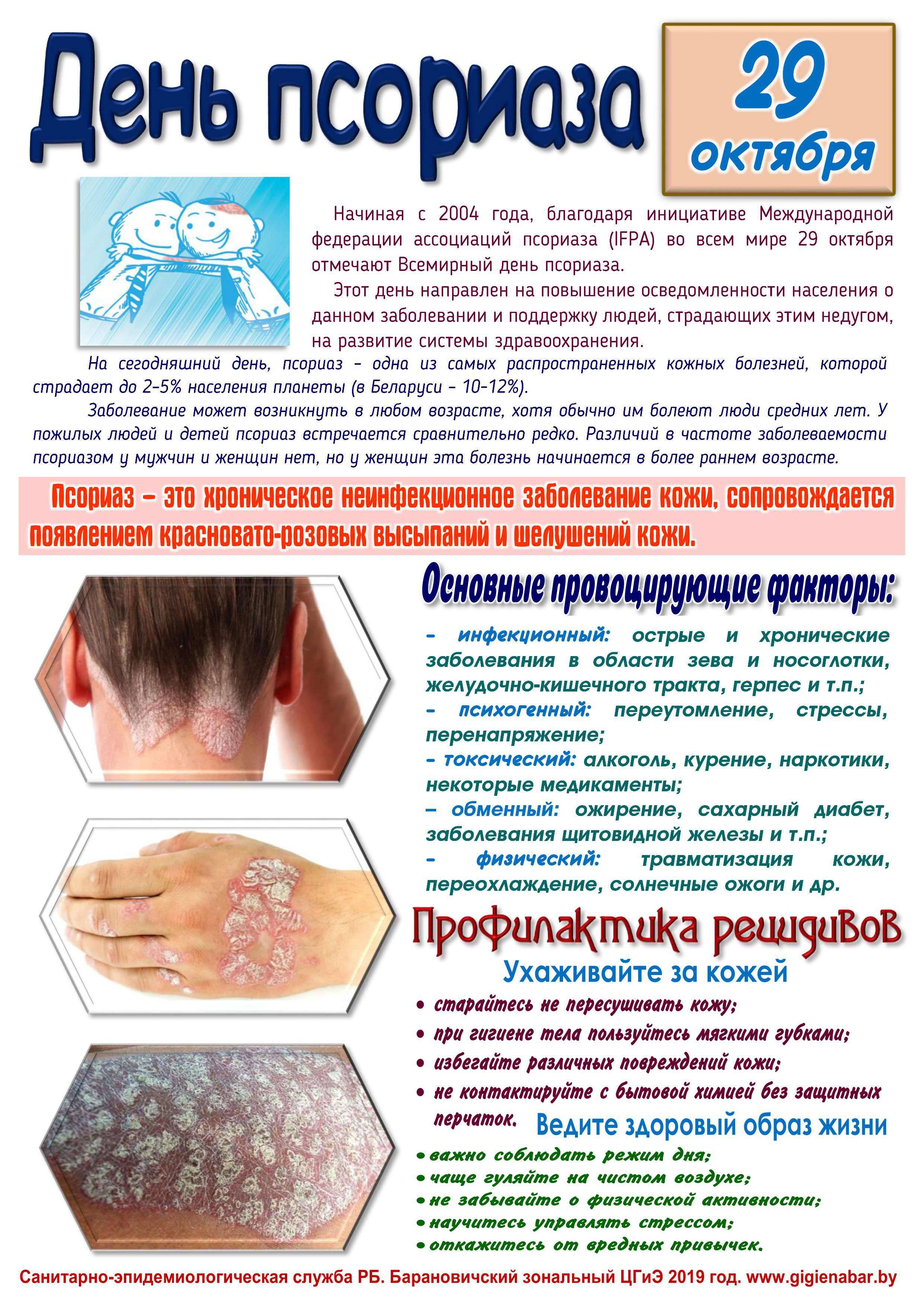
Симптомы псориаза на руках
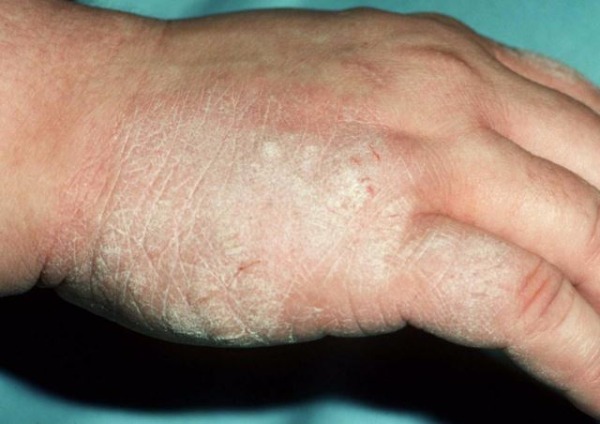
Симптомы псориаза на руках сопровождаются постоянным зудом, с которым помогает справиться грамотное лечение. Если пациент расчесывает высыпания, на его коже можно заметить многочисленные ранки. Обычно такие раны намного быстрее заживают у детей, чем у взрослых.
Главные симптомы псориаза на руках:
- кожа краснеет и иссыхает;
- пораженная область отекает и утолщается;
- псориатические поражения трескаются;
- единичные пятна сливаются, могут появляться на новых местах;
- шелушение обычно усиливается зимой;
- если болезнь не лечить, пальцы отекают и покрываются утолщенными болезненными бляшками;
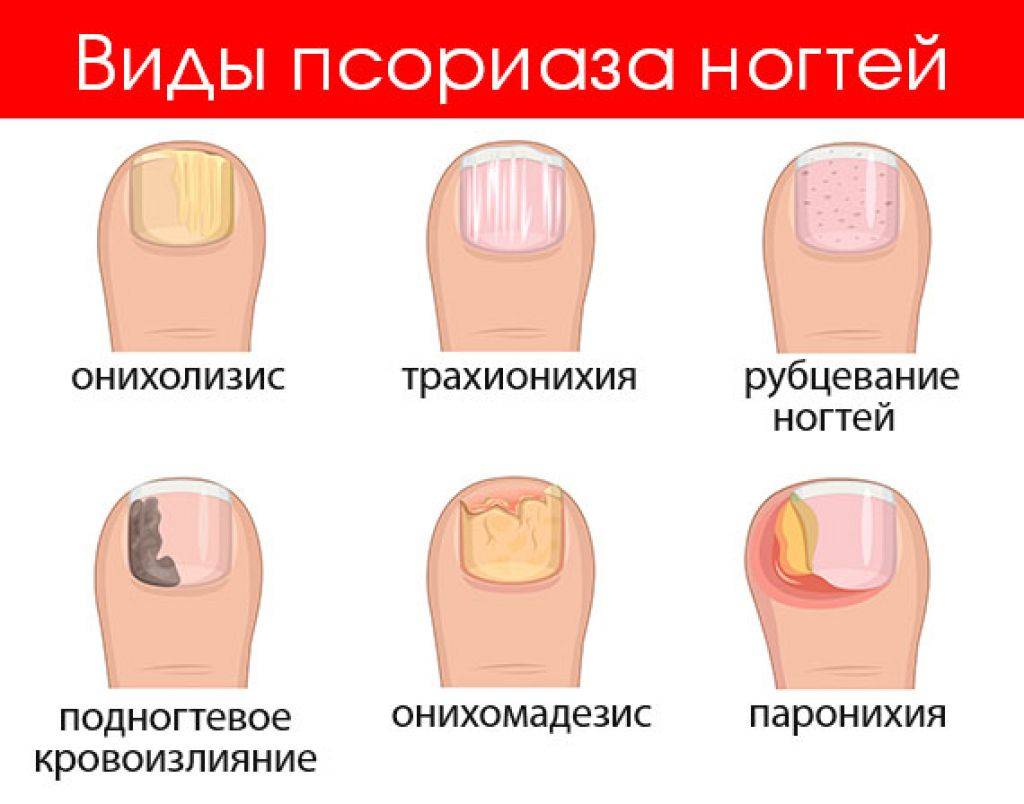
- ногти быстро повреждаются, меняют окраску (становятся желтоватыми или коричневыми), трескаются и покрываются пятнами.
Профилактика
После прохождения курса лечения, врач назначает профилактические меры, чтобы псориаз не возобновился. Для этого следует учесть природу и причину появления бляшек на теле. Эффективное лечение может оказаться бесполезным, если не проводить профилактических мероприятий.
К профилактике относят здоровый образ жизни, а также полное исключение негативных факторов, способствующих развитию заболевания. Иммунитет восстанавливается, у организма появляется больше сил, чтобы противостоять внешним раздражителям.
Человек проводит комплекс мер, которые направлены на поддержание здоровья организма. Для исключения повторных рецидивов следует:
Обеспечить качественный уход за кожей.
- Соблюдать диету в питании.
- Проходить курсы расслабляющих массажей.
- Отказаться от табака, алкоголя, иных вредных привычек
- Избегать стрессов, напряжения, депрессивных состояний.
- Исключить попадание на кожу химических реагентов.
- Поддерживать баланс содержания в организме минералов и микроэлементов.
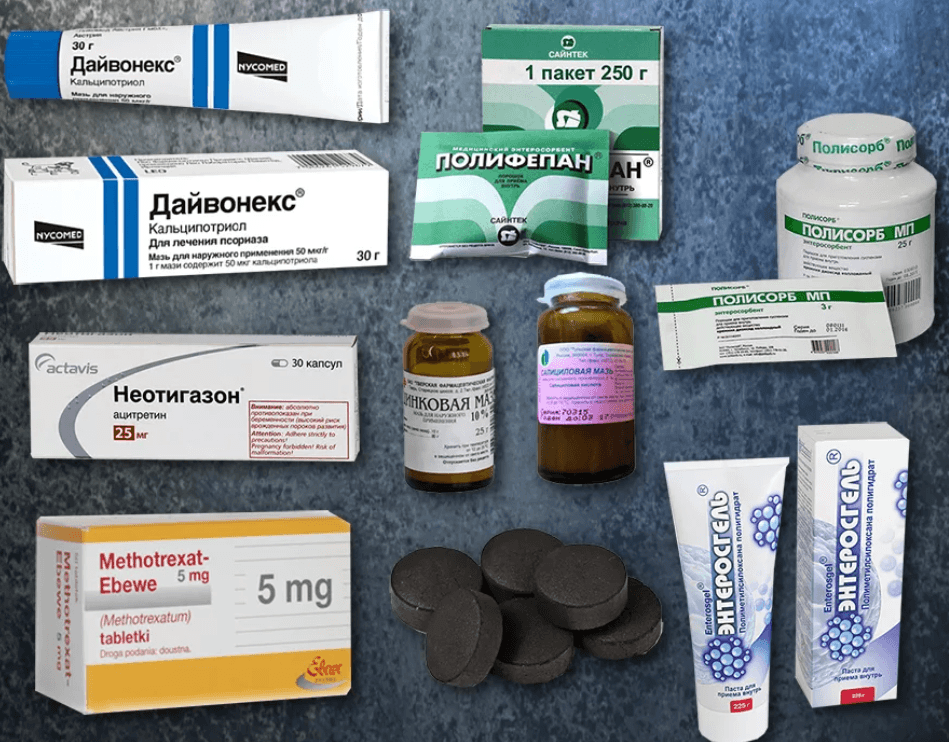
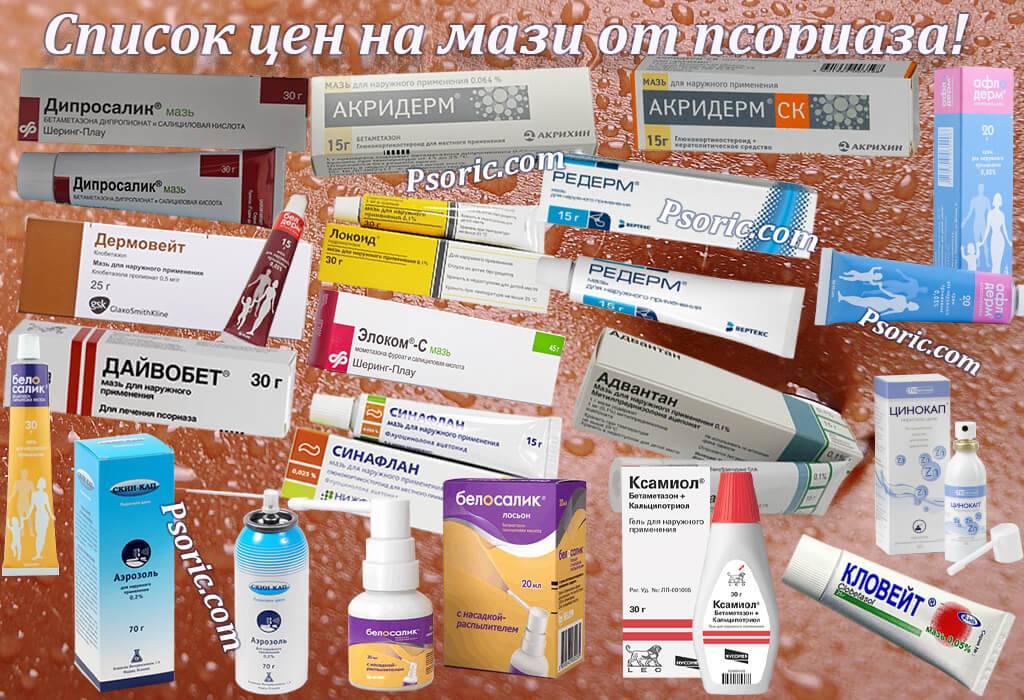
Традиционная наружная терапия
В 50-е годы прошлого века были созданы первые мази на основе синтетических ретиноидов – веществ, которые по своему строению сходны с витамином А. Они неплохо зарекомендовали себя в клинической практике, но и без побочных эффектов в виде повышенной сухости, истончения и шелушения здоровой кожи не обошлось.
Следующим шагом в борьбе с псориазом были гормональные лекарственные средства – глюкокортикостероиды. Эти препараты представлены в виде кремов и мазей для наружного применения. При обострении заболевания часто используются смягчающие, увлажняющие препараты с добавлением отшелушивающих средств (салициловая или молочная кислоты, мочевина); гормональные глюкокортикостероидные препараты либо сочетание глюкокортикостероидов и кальципотриола или глюкокортикостероидов с кератопластическими (отшелушивающими) средствами.
На протяжении длительного времени одним из основных способов лечения псориаза была фототерапия. Сначала в виде естественной солнечной инсоляции, а затем с применением специальных ламп, генерирующих только лучи определенного спектра и с определенной длиной волны. Часто при псориазе ультрафиолетовое излучение комбинируется с приемом специальных лекарств, фотосенсибилизаторов, усиливающих эффект солнечного воздействия. Результаты лечения обычно удовлетворительные, но при передозировке УФ-лучей не исключены ожоги, а со временем может повышаться вероятность развития новообразований кожи (меланома, базальноклеточный рак кожи, плоскоклеточный рак кожи) .
Все эти методы лечения псориаза приносят пациенту большее или меньшее облегчение: уменьшение площади бляшек, интенсивности зуда. Как правило, применяются они на начальной стадии заболевания, когда площадь кожных бляшек не превышает 10% от общей площади кожи. Но, к сожалению, все они не оказывают воздействия на саму причину заболевания – иммунные нарушения.
Причины псориаза
Псориаз возникает, когда клетки кожи делятся и обновляются быстрее обычного. Причины псориаза до конца не ясны. Организм производит новые клетки в самом глубоком слое кожи. Эти клетки постепенно перемещаются вверх. Выйдя на поверхность, они отмирают и шелушаться. Этот процесс в норме протекает постепенно и незаметно для нас. Клетки кожи обновляются раз в 3–4 недели.
У людей с псориазом этот процесс длится всего лишь 3–7 дней. В результате еще не полностью сформировавшиеся клетки быстро накапливаются на поверхности кожи, вызывая появление красных, шелушащихся и ороговевших высыпаний, покрытых серебристо-белыми чешуйками. Считается, что у больных псориазом клетки кожи меняются быстрее из-за нарушения иммунной системы.
Иммунная система — это защита организма, которая помогает ему бороться с инфекцией. Один из основных типов клеток, который использует иммунная система, называется Т-лимфоциты.
Т-лимфоциты обычно перемещаются по организму, находят инфекцию и борются с ними. У людей с псориазом они по ошибке атакуют здоровые клетки кожи. Это заставляет иммунную систему производить больше Т-лимфоцитов, а также воспроизводить новые клетки кожи быстрее обычного.
До конца не ясно, что именно вызывает нарушение иммунной системы, хотя может быть, что определенную роль в этом играют некоторые гены и экологические факторы.
Псориаз передается по наследству. Один из трех больных псориазом имеет близкого родственника с этой болезнью. Однако до сих пор неясно, какую именно роль играет генетика в возникновении псориаза. Результаты исследования свидетельствуют о том, за развитие псориаза могут отвечать многочисленные гены. Скорее всего, сделать человека более подверженным этому заболеванию могут их различные комбинации. Однако, наследуется не сам псориаз, а только предрасположенность к нему, то есть, наличие этих генов не означает, что у вас обязательно разовьется это заболевание.
Триггеры псориаза
У многих людей симптомы псориаза появляются или обостряются после определенного события, которое называется триггер. Если вы знаете ваши триггеры, это может помочь вам избежать обострения симптомов. Примеры распространенных триггеров:
- повреждение кожи, например, порез, царапина, укус насекомого или солнечный ожог (так называемый феномен Кебнера);
- злоупотребление алкоголем;
- курение;
- стресс;
- гормональные изменения, особенно у женщин (например, во время пубертатного периода и менопаузы);
- некоторые лекарственные средства, например, литий, некоторые противомалярийные лекарства, противовоспалительные средства, включая ибупрофен, ингибиторы АПФ (для лечения повышенного кровяного давления) и бета-блокаторы (для лечения застойной сердечной недостаточности);
- инфекции горла — у некоторых людей, в особенности у детей и молодых людей, после стрептококковой инфекции горла развивается форма псориаза, которая называется каплевидный псориаз, хотя в большинстве случаев после стрептококковой инфекции горла псориаз не возникает;
- другие нарушения иммунной системы, такие как ВИЧ, вызывающие появление или обострение псориаза.
Диагностика и дифференциальная диагностика
В типичных псориатических бляшках в эпидермисе видны заметный эпидермальный акантоз, гиперкератоз, и удлинение эпидермальных гребешков (А, нормальная кожа и В, кожа псориатической бляшки, окраска гематоксилин-эозин). Расширенные и извитые сосуды достигают кончиков дермальных сосочков (В, стрелки). Указана смешанная воспалительная инфильтрация с нейтрофилами, скопившимися в эпидермисе (В, звездочка). В отличие от нормальной кожи (С), иммуногистохимическое выявление CD3 рецептров рпоказывает множество Т клеток в дерме и эпидермисе псориатической бляшки (D, стрелки). Клеточные ядра, присутствующих в роговом слое эпидермиса также характерны для участка поражения псориатический кожи (Д, звездочка).
Генетические факторы
Больные псориазом имеют генетическую предрасположенность к заболеванию. Триггерное событие в большинстве случаев может быть неизвестно, но, вероятно, оно носит иммунологический характер. Первое поражение обычно появляется после инфекции верхних дыхательных путей.
Псориаз связан с некоторыми аллелями человеческого лейкоцитарного антигена (HLA), наиболее сильный из которых — человеческий лейкоцитарный антиген Cw6 (HLA-Cw6). В некоторых семьях псориаз передается по аутосомно — доминантному типу. Дополнительные антигены HLA, показавшие связь с псориазом и псориатическими подтипами, включают HLA-B27, HLA-B13, HLA-B17 и HLA-DR7.
Ожирение — еще один фактор, связанным с псориазом. Связано ли это только с весом, генетикой или комбинацией обоих факторов, неизвестно. Часто наблюдается начало или обострение патологии с увеличением веса и улучшение состояния при его потере.
Дифференциальная диагностика
Есть несколько состояний, вызывающих дискомфорт, похожий на псориаз. Шелушение и зуд кожи могут быть результатом, например, грибка кожи, атопического дерматита, кожного лишая или сифилиса. Помимо псориаза, причиной деформации и обесцвечивания ногтей может быть грибок ногтей. В свою очередь, жалобы на суставы часто возникают из-за классического артрита, не связанного с псориазом.
Дифференциальные диагнозы
- хронический атопический дерматит – атопический анамнез, обычно начинается в детстве. Спонгиоз легкой и средней степени тяжести, видимый при гистологии. Лихенизированные бляшки на сгибательных поверхностях и шее. Более зудящий, чем псориаз;
- контактный дерматит (аллергический, раздражающий);
- нуммулярный дерматит – сильно зудящие поражения в форме монеты, почти исключительно на конечностях;
- хронический отрубевидный лишай – распространен вокруг лодыжек;
- себорейный дерматит – выделение сальных желез;
- красный плоский лишай – сильный зуд, часто ассоциируется с гепатитом С. Биопсия позволит отличить псориаз от красного плоского лишая;
- опоясывающий лишай – чешуйки на переднем крае эритемы с просветлением в центре. Проверяется препаратом гидроксида калия (KOH);
- лекарственная сыпь – лекарственные высыпания часто сопровождаются крапивницей, экзантематозными или везикулярными или буллезными поражениями. Кроме того, системные симптомы более выражены, чем при классическом псориазе, включая лихорадку, лимфаденопатию и отек лица. На гистологии обычно наблюдается эозинофилия. Часто в этом замешаны нестероидные противовоспалительные препараты, сульфаниламиды и пенициллин;
- подострая кожная красная волчанка – антинуклеарные антитела будут положительными у большинства пациентов с этим заболеванием. Болезнь характеризуется кольцевидными бляшками с приподнятыми границами и просветами в центре или папулосквамозными поражениями, которые локализуются только на коже, подверженной воздействию солнца;
- хронический простой лишай – обычно папулы меньшего размера. Биопсия поможет дифференцировать от псориаза преимущественно CD8 + Т-клеточный инфильтрат;
- лимфоматоидный папулез – папулы, покрытые коркой, и папулы меньшего размера. Биопсия поможет дифференцировать от псориаза преимущественно CD30 + Т-клеточный инфильтрат;
- отрубевидный лишай – оранжево-красная, похожая на воск кератодермия ладоней и подошв. Для этого заболевания характерны островки нормальной кожи внутри более крупных бляшек. Отрубевидный лишай и псориаз гистологически отличаются, и биопсия поможет в постановке диагноза. У пациентов с псориазом часто встречается семейный анамнез;
- грибовидный микоз – ранний грибовидный микоз часто ошибочно диагностируется как псориаз. Со временем развивается генерализованная лимфаденопатия, циркулирующие злокачественные лимфоциты и соотношение CD4 / CD8, превышающее 10;
- вторичный сифилис – экспресс-тест с реактивом плазмы, история первичного шанкра и системные симптомы;
- эритема кольцевидная центробежная Дарье;
- экстрамаммарная болезнь Педжета;
- розовый отрубевидный лишай – предвестник, воротничок чешуи и ориентация поражений (рисунок «елочки» в линиях натяжения кожи). Не следует периодически рецидивирующему течению;
- покрытая коркой чесотка – чаще всего встречается у пожилых, ослабленных или помещенных в стационар пациентов;
- саркоидоз;
- реактивный артрит (синдром Рейтера);
- паранеопластический акрокератоз (синдром Базекса)
Ген семейства 14 домена рекрутирования каспазы (CARD14), связанный с папулосквамозной сыпью, относится к отличительному фенотипу с перекрывающимися признаками псориаза и отрубевидным лишаем. Пациенты обычно заболевают в раннем возрасте и сообщается о семейном анамнезе псориаза или отрубевидного лишая. Обычно поражаются щеки, подбородок и уши. Это заболевание трудно поддается лечению с помощью обычных методов лечения, в то время как лечение устекинумабом (одобрен для применения: ЕС, США), по-видимому, эффективно.
Взяв образец кожи или крови, врач обычно может внести ясность. Он отправляет их в лабораторию, где специалисты анализируют, что это за заболевание на самом деле. При артрите точный диагноз могут поставить методы визуализации, такие как, например, рентгенологическое исследование или магнитно-резонансная томография (МРТ).
Чем опасен псориаз
Исследования последних лет показали, что псориаз – это системное воспалительное заболевание, которое часто сопровождается множеством других состояний. Поэтому, хотя псориаз считается кожным заболеванием, в последние годы его больше классифицировали как мультисистемное заболевание, повышающее заболеваемость и даже смертность.
У больных повышен риск развития тяжелых сосудистых патологий – сердечно-сосудистых и цереброваскулярных заболеваний. Как и при других хронических воспалительных заболеваниях (артрит, воспаления желудочно-кишечного тракта, волчанка), воспалительные механизмы псориаза характерны для атеросклероза.
Обострение псориаза
Заболевание характеризуется хроническим волнообразным течением с периодами обострений и ремиссий. Уменьшение интенсивности симптомов обычно наблюдается в теплое время года, тогда как зимой и осенью болезнь обостряется.
Факторами, провоцирующими обострение заболевания, могут выступать:
- Стрессы, переживания.
- Несбалансированный график работы и отдыха.
- Ослабление организма после перенесенного инфекционного или вирусного заболевания.
- Резкий скачок гормонов.
- Прием некоторых медикаментов.
- Использование неподходящих косметических средств.
- Контакт кожи с бытовой химией.
- Дисфункции систем органов.
- Воздействие чрезмерно сухого, горячего или холодного воздуха.
- Не оправдано интенсивная личная гигиена.
- Укусы насекомых.
- Обострение аллергических реакций.
- Ношение тесной синтетической одежды.
- Переезд в непривычный климат.
Обострение любого заболевания кожи (и псориаза в том числе) приносит пациенту большой дискомфорт – причем не только физический, но и в большей степени психологический. Качество жизни человека, страдающего от сильного псориаза в стадии обострения, существенно снижается.
У больных псориазом часто возникают значительные затруднения и проблемы с социальной адаптацией, способные негативно повлиять на работу/учебу/личную жизнь. Человек отказывается от контактов с окружающими, предпочитая проводить большую часть времени в одиночестве. В результате этого у него развивается социофобия, способная со временем перерасти в серьезную депрессию.
Обострение болезни может привести к тому, что пациенту становится сложно ухаживать за собой и своими близкими, вести привычный образ жизни и даже спать. Если же высыпания локализуются в области половых органов, они могут причинять физический и психологический дискомфорт и стать причиной отказа партнеров от интимной близости.
Лечение псориаза лазером: плюсы и минусы
Преимуществ у лазеротерапии достаточно:
- безопасность и выборочное действие — настройки аппарата устанавливаются индивидуально под каждого пациента, а здоровые участки кожи не обрабатываются;
- эффективность — после курса процедур внешние проявления на некоторое время исчезают полностью, кожа приобретает здоровый цвет и структуру;
- комфортность — воздействие ощущается как легкое покалывание, потому обычно анестезия не требуется (для некоторых чувствительных участков, например, локтей или коленей может применяться анестезирующий крем).
Основной недостаток — необходимость повторять курс 1-2 раза в год. Сколько процедур в курсе потребуется, зависит от степени поражения эпидермиса, а также индивидуальной реакции на терапию. В среднем — 5-7 процедур. Если уменьшить влияние триггеров, то эффект от курса может сохраняться дольше.
Еще один минус — метод подходит не всем.
Механизм развития псориаза
Как уже говорилось, псориаз относится к мультифакторным, сложным, не до конца изученным заболеваниям. Ученым удалось установить ведущую роль иммунной системы в патогенезе болезни, а также механическую связь между генетикой и иммунитетом.
Псориатическое поражение кожи развивается в результате нарушения взаимодействий структур иммунной системы (врожденной и адаптивной) с кожными клетками. Внешние проявления иммунных нарушений – утолщение кожных покровов, усиленная кератинизация, зуд – признаки воспалительного процесса и защитной реакции организма, направленной на борьбу с патогенными микробами.
Диагностические методы
Записаться к дерматологу необходимо при первых признаках заболевания. Если на коже появились шелушащиеся бляшки, немедленно обратитесь к специалисту. Нанесение лечебных мазей может усугубить и смазать картину заболевания, поэтому не принимайте самостоятельных решений.
В большинстве случаев врач ставит правильный диагноз после внимательного осмотра кожных покровов. При необходимости проводится диагностика с помощью послойных соскобов (триада Ауспитца). Для получения детальной картины и формирования представления о состоянии организма назначаются следующие виды исследований:
- общий анализ крови;
- анализ крови на биохимию;
- анализ на ревматоидный фактор, иммуноглобулины (IgА, IgG, IgМ, IgЕ);
- коагулограмма.
В зависимости от характера жалоб и данных, полученных при осмотре, врачом могут назначаться дополнительные исследования. Симптомы псориаза иногда наблюдаются при таких заболеваниях как синдром Рейтера, нейродермит, розовый лишай, системная красная волчанка, себорейная экзема, папулезный сифилис.
В рамках уточненной диагностики врачи назначают дополнительные лабораторные анализы и биопсию. Что касается инструментальных методов обследования, их применяют редко, при осложненных формах, при которых поражаются суставы и внутренние органы. Это УЗИ сердца, почек, рентген суставов.