Как образуются келоидные рубцы?
Этот длительный воспалительный ответ обусловлен генетическими, системными, местными факторами риска. Генетические факторы включают однонуклеотидные полиморфизмы, в то время как системные факторы − гипертонию, гормональные изменения, связанные с беременностью или другими состояниями, изменение уровня цитокинов. Важный локальный фактор — механическая сила (натяжение) на рубце.
Места, предрасположенные к развитию келоидных рубцов: уши, щеки, край челюсти, подбородок, нижняя половина лица, шея, декольте, область грудины, верхняя часть груди, шея, плечи, руки, предплечья, верхняя часть спины.

Нормальный процесс заживления ран состоит из нескольких этапов. Первым из них является фаза воспалительной реакции, во время которой мигрируют фагоцитарные клетки − макрофаги, гранулоциты, моноциты. На втором этапе, пролиферации и ангиогенеза, эти клетки превращаются в фибробласты, продуцирующие волокна коллагена, и происходит капиллярная пролиферация. На третьем этапе, моделировании и ремоделировании, рубец становится мягким и бледным. Весь период занимает до 12 месяцев.
Однако не во всех случаях заживление раны происходит таким образом. Бывает, что шрам растет неконтролируемым образом. Становится твердым, толстым, не очень эластичным, имеет неприглядный вид. Он также может нарушать функцию суставов, особенно у детей.
Для лечения используются методы:
- хирургический;
- физиотерапевтический;
- медикаментозный.
Универсального метода нет, необходим лишь комплексный подход, желательно на ранней стадии, который поможет сделать келоид менее заметным и минимизировать возможность рецидива.
Источники
- Quinzi V., Scibetta ET., Marchetti E., Mummolo S., Giannì AB., Romano M., Beltramini G., Marzo G. Analyze my face. // J Biol Regul Homeost Agents – 2019 – Vol32 – N2 Suppl. 1 – p.149-158; PMID:29460535
- Chou CK., Lee SS., Lin TY., Huang YH., Takahashi H., Lai CS., Lin SD., Lin TM. Micro-autologous Fat Transplantation (MAFT) for Forehead Volumizing and Contouring. // Aesthetic Plast Surg – 2017 – Vol41 – N4 – p.845-855; PMID:28451799
- Singhal R., Rastogi P., Nandlal . Treatment of multiple adjacent gingival recessions in a single surgical approach with expanded subepithelial connective tissue graft – An innovative approach. // J Oral Biol Craniofac Res – 2015 – Vol2 – N2 – p.131-4; PMID:25737850
Симптомы
Внешне келоидные рубцы имеют неэстетичный вид ярко-красного или синеватого оттенка. Сам по себе рубец никогда не образуется. Он возникает в месте травматического или ожогового повреждения кожи, либо после хирургических манипуляций, в которых задействуется кожный покров.
Пациенты предъявляют жалобы на повышенную чувствительность в месте рубца, а иногда даже боль. В некоторых случаях присутствует чувство жжения и зуда. Обычно келоидный рубец не имеет тенденции увеличиваться, но иногда встречаются клинические ситуации, когда рубец не перестаёт расти и преобразуется в выросты на коже в форме бугорков.
Известны следующие разновидности данной патологии:
- Молодые;
- Застаревшие келоидные рубцы.
Молодые рубцы – это образования, которые существуют на теле не более 5 лет. Такие новообразования могут остановить свой рост, а могут продолжать расти, но при этом структура рубца остаётся гладкой, а цвет её остаётся красноватым. Когда рубец существует более 5 лет, тогда это новообразование называют застаревшим келоидным рубцом. На этой стадии своего развития рубец уже не растёт, структура перестаёт быть гладкой, появляются морщинки (углубления) и цвет становится бледно-розовым (иногда сохраняется синеватый оттенок).
Симптоматика келоидного рубца
Чтобы понять, что такое келоидный рубец, необходимо знать, как он выглядит. Итак: цвет рубца, как правило, имеет темно-красную или синеватую окраску; новообразование резко отличается от окружающей его кожи не только цветом, но и более плотной структурой; границы четкие, но они могут выходить далеко за пределы раны, захватывая даже здоровые участки кожных покровов.
Рис. 4. Лечение келоидного рубца холодом — это криотерапия.
Поскольку основная рана к моменту возникновения рубца болит уже редко, пациента должно насторожить возобновление болезненных ощущений и резкое повышение чувствительности поврежденного участка.
Со временем в келоид прорастают кровеносные сосуды, поэтому в отличие от многих других видов рубцов, побледнение или уменьшение объемов новообразования не происходит.
Рис. 5. Лечение келоидного рубца инъекциями гермонов.
Важно: если вы знаете о склонности своей кожи к образованию подобного типа рубцов, всегда предупреждайте доктора об этом, а по возможности — избегайте любых хирургических вмешательств и травм
Рис. 6. Лазерная шлифовка келоидного рубца.
Противопоказания к процедурам
Следует помнить, что любые методы, связанные с нарушением целостности кожи, могут принести больше вреда, чем пользы.
Не рекомендуется выполнять следующие процедуры:
- мезотерапия;
- инъекции филлеров;
- пирсинг;
- перманентный макияж;
- срединные и глубокие пилинги;
- нитевой лифтинг;
- радиочастотный лифтинг;
- лазерная эпиляция.
Профилактика считается приоритетной и должна использоваться до, во время и сразу после закрытия раны. Терапия келоидов основывается на уменьшении механического напряжения в зоне рубца, иссечении избыточной рубцовой ткани хирургическими методами. Также используются инъекционные способы — введение препаратов, которые стимулируют процесс разрушения коллагена, силиконовые повязки или гели.

Келоид никогда не исчезнет полностью, но, вероятно, станет менее симптоматичным. Большие поражения труднее поддаются лечению.
Пациент, у которого есть склонность к образованию келоидных рубцов, не должен подвергаться плановым или косметическим операциям на коже или процедурам, таким как пирсинг. Грамотный специалист обязан собрать анамнез, чтобы не допустить появление рубца
Когда дело доходит до келоидов, профилактика имеет важное значение, потому что современные методы лечения оставляют желать лучшего
Оценка результатов и воздействия разных типов лазеротерапии
Лазеры PDL и KTP наилучшим образом воздействуют на хромофоры оксигемоглобина и дезоксигемоглобина и эффективно используются для облегчения эритемы, связанной с послеоперационными рубцами с высокой степенью сосудистости. Также было показано, что PDL активирует p53, ингибируя пролиферацию клеток и уменьшая ангиогенез, который способствует аномальному рубцеванию. Оптимальные результаты были достигнуты после 3 процедур PDL. Интервалы лечения составляли от 2 до 10 недель. Во всех 4 исследованиях лечение было начато в день снятия швов, и оно оказалось безопасным и эффективным.
KTP, а также PDL-устройства показали существенное улучшение в аналогичных категориях лечения шрамов. Однако ни один из них не дал статистически значимых результатов по сравнению с другим. КТР-лазеры были связаны с большей болью после лечения, эритемой, а также отеками.
Хромофор, на который нацелены CO2 -лазеры, — это вода, содержащаяся в тканях. Лечение лазером CO 2 определено более агрессивным и приводит к значительному ремоделированию дермального матрикса, что, теоретически, приводит к благоприятному ремоделированию рубца. Половина исследований, посвященных лечению послеоперационных рубцов с использованием только CO 2 -лазера, сообщила о статистически незначимых результатах с совокупно низким SMD.
Сочетание различных методов может усилить уменьшение рубцов. Синергетический эффект может быть достигнут путем сочетания лечения PDL, направленного на васкуляризацию и пигментацию шрамов, с последующим фракционным введением CO2 нацеленного на улучшение текстуры, гибкости, а также высоты шрама. Кроме того, комбинация лазерного лечения с инъекцией триамцинолона показала многообещающие результаты, возможно, благодаря ингибированию фибробластов и TGF-β. Комбинация фракционной абляции Er: иттрий-алюминиевого граната (YAG) после лечения PDL улучшила пластичность рубца в дополнение к его внешнему виду.
Как образуются рубцы (шрамы)?
Повреждение кожи может зарастать несколькими способами. Неглубокие ранки обычно затягиваются, и на их месте появляется эпителиальная ткань, которая по виду и свойствам неотличима от остальной кожи. Более глубокие повреждения зарастают с помощью образования соединительной ткани – рубца.
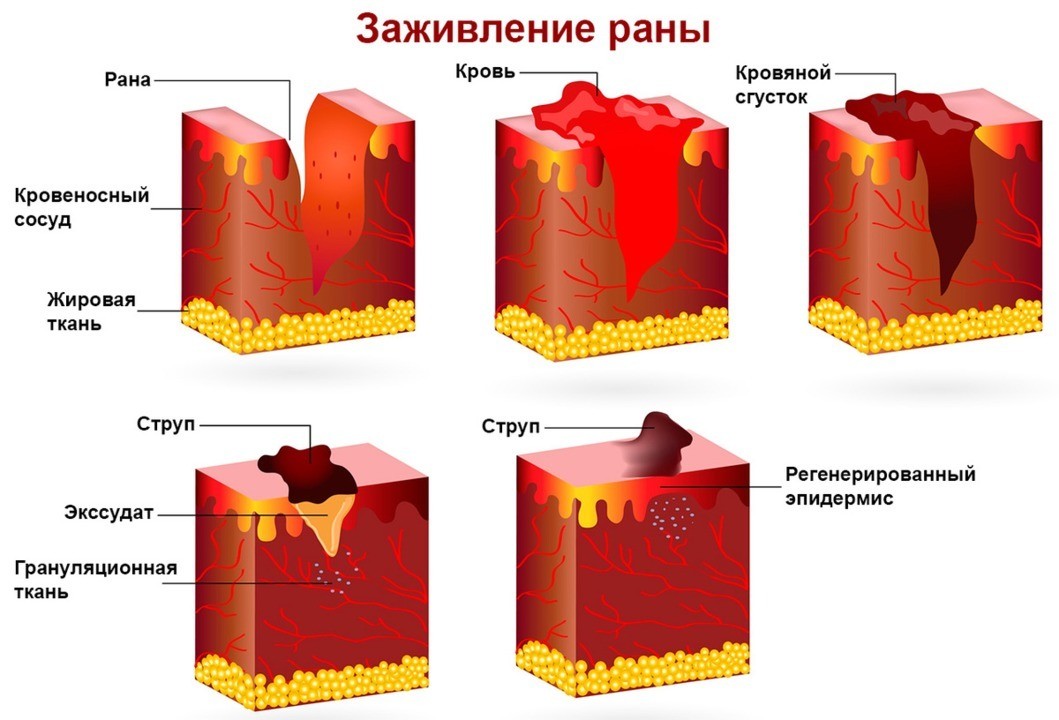 Рисунок 2. Заживление раневой поверхности. Изображение: megija / Depositphotos
Рисунок 2. Заживление раневой поверхности. Изображение: megija / Depositphotos
В норме рубец проходит несколько стадий развития:
- Стадия воспаления. Она длится первые 48-72 часа с момента повреждения кожи. В это время на месте ранки образуется сгусток свернувшейся крови, который останавливает кровотечение и служит матрицей для образования соединительной ткани.
- Стадия пролиферации (деления клеток). Продолжается до 6 недель после повреждения кожи. В эту фазу формируется молодая соединительная ткань, богатая кровеносными сосудами, а также синтезируется коллаген. Первым образуется эмбриональный коллаген (3 типа). Он представляет собой тонкие волокна, характеризуется хорошей эластичностью. В дальнейшем эмбриональный коллаген замещается на коллаген 1 типа (взрослый), состоящий из толстых волокон и обладающий меньшей эластичностью.
- Стадия ремоделирования и организации рубца. Длится в течение года и более после повреждения кожи. В это время синтезируются соединения, разрушающие компоненты внеклеточного вещества. Количество сосудов в соединительной ткани уменьшается, в результате чего рубец светлеет. Таким образом, на этой фазе регулируется баланс между синтезом и разрушением коллагена, в результате чего формируется нормальный рубец.
Келоидные рубцы – это результат нарушенного восстановления целостности кожи. Эти рубцы вначале развиваются так же, как нормальные. Но вторая стадия их образования затягивается, появляется все больше коллагена, рубец продолжает увеличиваться в размерах. Соединительная ткань рубца остается богата сосудами, которые не регрессируют, что обуславливает яркий цвет келоида.
Что такое рубцы
Это результат биологического процесса заживления ран. Он возникает на месте глубоких дефектов кожи при нарушении целостности дермы. При этом стоит учесть, что след от ожога, раны, операции, заболевания можно в равной степени называть и шрамом. Понятия практически идентичны. При «затягивании» массированного повреждения образуется новый слой, причем природа позаботилась о том, чтобы уплотнить место разрыва, увеличив количество клеток при регенерации именно на этом участке. В результате визуально он значительно отличается от находящейся вокруг кожи.
Стоит учесть, что успешное заживление послеоперационных рубцов зависит от многих факторов, так же как и восстановление кожных покровов после других повреждений. От вида шрама и отсутствия осложнений будет зависеть метод его коррекции. Этапы регенерации эпидермиса и более глубоких слоев сменяются постепенно и от того, насколько успешно завершен предыдущий, будет зависеть скорость прохождения следующего. Именно поэтому после проведения оперативных вмешательств любого уровня настолько большое значение придается послеоперационному периоду и профессиональному уходу до полного выздоровления. Коррекция рубцовых деформаций является одной из наиболее сложных задач в эстетической медицине. Проблема требует к себе комплексного подхода с использованием современного арсенала аппаратных и косметологических средств.
Перспектива использования кеналога и дипроспана при коллоидных рубцах
Лекарственные препараты Кеналог 40 и Дипроспан относятся к глюкокортикостероидам. Основное лечебное действие данных препаратов – ингибирование синтеза фибробластов. Из-за нежелательности проведения хирургических вмешательств у лиц, склонных к образованию келоидных рубцов, гормональная терапия является наиболее перспективной и эффективной у данных пациентов.
Рекомендованная  продолжительность курса составляет 1 – 7 инъекций, промежуток между ними должен составлять не менее 2 – 4 недель.
продолжительность курса составляет 1 – 7 инъекций, промежуток между ними должен составлять не менее 2 – 4 недель.
Количество инъекций строго индивидуально и назначается врачом в зависимости от зрелости рубцового образования, площади поражения, ответной реакции на введение препарата.
Доза лекарственного средства также индивидуальна, рассчитывается на 1 кв. см рубца 1 мг активного вещества.
Кеналог/дипроспан разводятся 1:1 0,9% раствором изотонического раствора или 2% раствором новокаина или лидокаина. Для уменьшения болезненных ощущений и точности дозировки вводимого препарата рекомендуется для инъекций брать инсулиновый шприц.
Мази с кортикостероидами (например, 1% гидрокортизоновая) применяют для фонофореза с целью размягчения рубцовой ткани. Применяется либо в виде монотерапии, либо комбинируется с фонофорезом контрактубексом.
Курс составляет не менее 10 процедур. Для выраженного положительного эффекта необходимо 3 – 4 курса. Дополнительно, с целью повышения дегидрационного эффекта, поверхность рубца можно смазывать Лиотоном 1000.
Диагностика
Келоидные рубцы хорошо видны невооружённым глазом, поэтому диагностировать заболевание специалистам не составляет труда. Для установки точного диагноза проводится дифференциальная диагностика с другими рубцовыми дефектами и с разрастаниями онкологической природы. Зачастую для этого рекомендуют проводить гистологическое исследование
Оно дает возможность достаточно точно дифференцировать келоид от других рубцовых разрастаний иной природы, что важно для успешного лечения. Если изучить под электронным микроскопом взятый материал, то келоидным рубцам присуща следующая картина – коллаген в них располагается пластами
В рубцовых разрастаниях иной природы имеется лишь прослойка коллагена, которая расположена параллельно кожному покрову.
Рубцы нужно удалять лазером
К сожалению, медицинское интернет-сообщество в нашей стране никак и никем не регламентируется. Поэтому обычные люди (потребители медицинских услуг) зачастую становятся обманутыми недобросовестными клиниками и врачами. Броская реклама и обещания избавиться от всего и сразу — лишь вводят в заблуждение.
Один из мифов о «правильном» лечении рубцов — это использование лазера (при этом сразу вспоминаются лозунги, что операцию тоже нужно было делать лазером и только в «клинике лазерной медицины»). В реальности же лазерное воздействие на ткани не творит чудеса, оно лишь позволяет убрать грубые дефекты в области рубца — например, бугорки и другие неровности. Но сделать рубец меньше или уже — лазер не может!
Возможные осложнения после удаления
Реабилитационный период предполагает соблюдение всех рекомендаций врача-хирурга, а именно:
Избегать соприкосновения обработанной области с водой в течение 48 часов;
Регулярно менять повязки. Они должны быть чистыми и стерильными;
Производить обработку раны;
Если необходимо, использовать противовоспалительные средства;
Избегать действия высоких температур.
Какие неприятные симптомы или осложнения могут возникнуть?
После хирургического вмешательства они встречаются крайне редко. Обычно они связаны либо с несоблюдением правил реабилитационного периода, либо с некомпетентностью хирурга.
Давайте рассмотрим, какие бывают побочные эффекты после хирургического удаления атеромы:
попадание инфекции;
небольшое повышение температуры;
кровотечение;
скопление жидкости в подкожной клетчатке;
разошедшиеся швы;
рецидив (повторное появление атеромы). Может возникнуть, если оболочка атеромы не была полностью удалена;
формирование шрама.
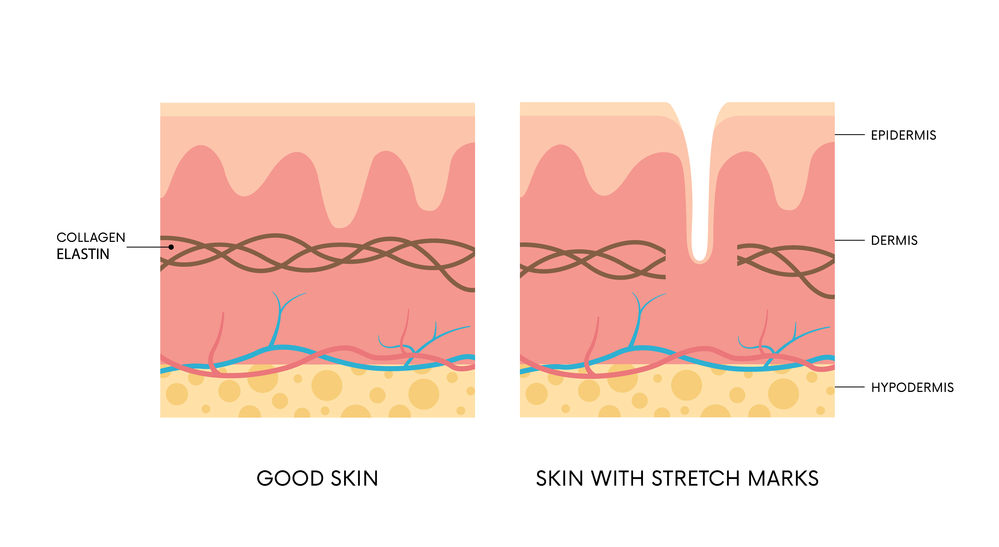
Причины возникновения рубцовых образований
Келоидным (коллоидным)(от греческого «chele» – клешня краба) рубцом называется беспорядочное разрастание соединительной ткани, представляющее собой бугристое плотное образование, возвышающееся над окружающими эпидермисом и дермой. Как правило, имеет ярко-розовый или багровый цвет.
Форма может быть различная: линейная, звездчатая, неправильная и т.д. Келоиды имеют четкие границы. Локализуются преимущественно на задней поверхности шеи, ушных раковинах, в области декольте, плеч.
Патологическое 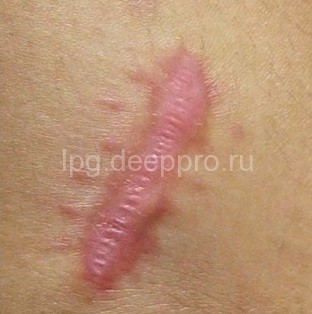 рубцевание является большой эстетической проблемой, которую решают врачи различных специальностей.
рубцевание является большой эстетической проблемой, которую решают врачи различных специальностей.
Чаще всего формирование келоидного рубца происходит после ожогов, травматического поражения, хирургического вмешательства, прокалывания ушей, сведения татуировок, при этом вероятность его возникновения не зависит от размера площади повреждения.
Могут образовываться даже от незначительного повреждения кожных покровов – укола иглой, укуса насекомых и т.д.
Такой вид рубцовой ткани одинаково часто встречается у представителей как мужского, так женского пола в возрасте 15 – 35 лет.
Предрасполагающими факторами для развития коллоидного рубца являются:
- Наследственная предрасположенность;
- Этническая принадлежность (чаще встречается у представителей негроидной расы);
- Воспалительные поражения кожи (в результате воспаления или попадания в рану инородных тел происходит чрезмерное натяжение краев раны, увеличивающее риск развития келоидных рубцов);
- Обширная ожоговая поверхность;
- Неправильное сопоставление краев зияющей раны;
- Гормональный дисбаланс;
- Иммунодефицит;
- Нарушение регуляторной функции нервной системы.
В формировании келоидных рубцов ведущую роль играет несоответствие процессов синтеза и распада коллагеновых волокон, их чрезмерная продукция, происходящая под действием медиаторов тучных клеток.
Нельзя недооценивать и влияние меланоцитов, что доказывает отсутствие подобной патологии у альбиносов и предрасположенность к рубцовой деформации темнокожих людей.
Избыточный синтез коллагена встречается также при другом виде патологического рубцевания – гипертрофическом, но при келоидах происходит развитие соединительной ткани за пределами исходного поражения.
Способы удаления атеромы
Поставить точный диагноз может врач-дерматолог, терапевт или онколог. Лечение оперативным путем – задача хирурга.
Самый эффективный результат устранения данного заболевания – это хирургическое удаление кисты вместе с капсулой. Благодаря такому подходу риски повторных заболеваний сильно снижаются.
Удаление атеромы может проводиться несколькими способами. К малотравматичным относятся:
Радиоволновой метод.
Процедура проводится с применением радиоволнового ножа. Благодаря высокочастотным радиоволнам происходит испарение капсулы и ее содержимого. Процедура не оставляет следов или шрамов, сроки заживления и кровотечения – минимальны.

Лазерное удаление.
В этом случае киста вместе с ее содержимым разрушается с помощью интенсивного узконаправленного лазерного пучка, который оказывает точечное воздействие, не затрагивая близлежащие ткани. Лазерный луч испаряет из новообразования жидкость, разрушает его и одномоментно запаивает поврежденные сосуды. Поэтому риск кровотечения, инфицирования и образования шрама практически исключен.
Электрокоагуляция.
Во время процедуры хирург удаляет кисту с помощью высокочастотного электрического тока. Однако, если капсула с содержимым была не полностью удалена, то риск рецидива значительно возрастает.
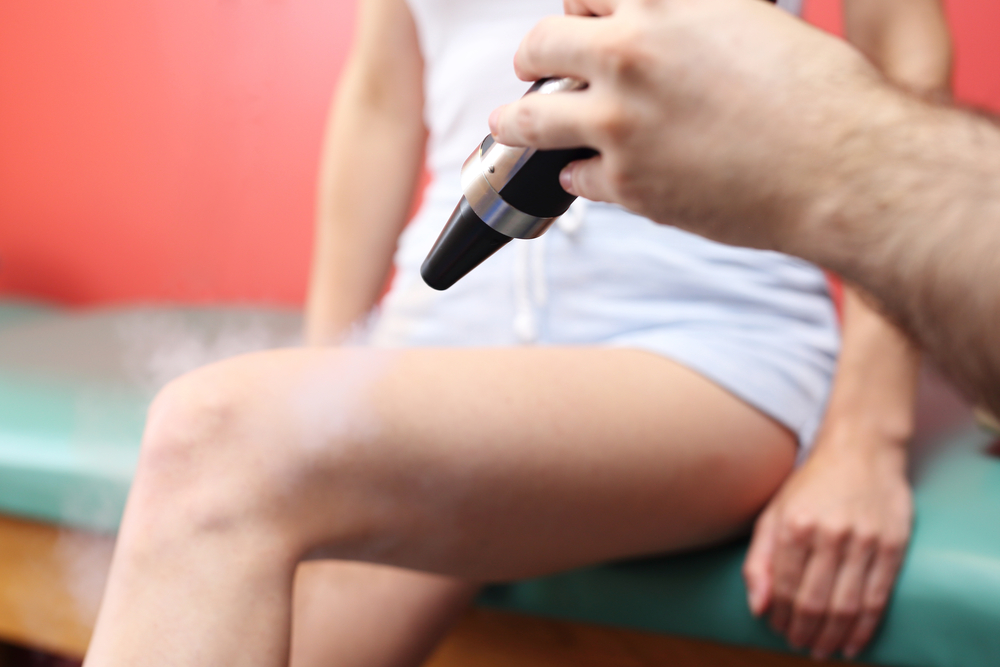
Криодеструкция (при помощи жидкого азота).
Суть процедуры заключается в том, что хирург с помощью жидкого азота низкой температуры замораживает кровеносные сосуды, питающие кисту. патологические клетки гибнут и киста рассасывается.
Вид удаления определяет хирург, исходя из клинического случая каждого пациента. Использование перечисленных методик возможно лишь в случае небольшого размера атеромы.
К более травматичному способу относится хирургическое иссечение. Этот метод предназначен для больших образований размером от 3 см. Удаление производится при помощи скальпеля.
Реабилитация будет составлять примерно три недели. Сопровождается шрамом.
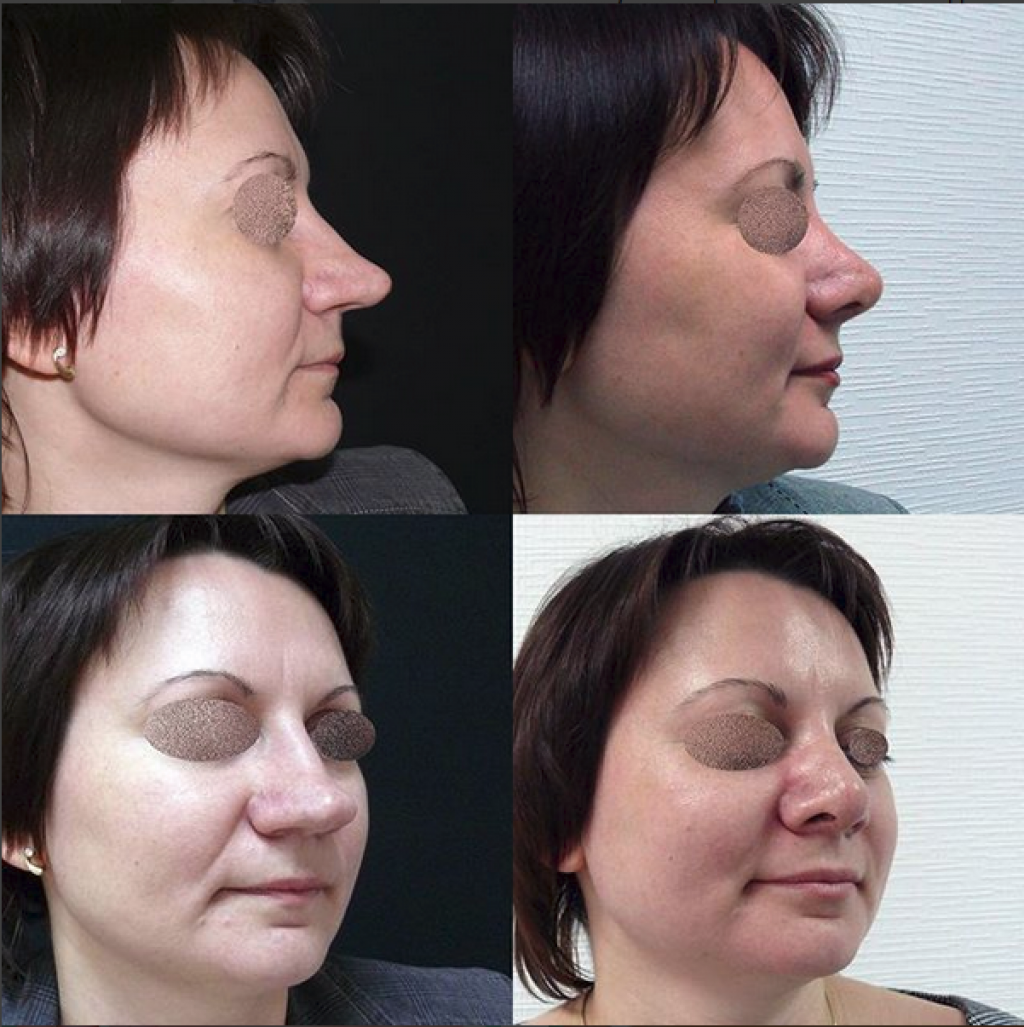
Коррекция рубцов в Санкт-Петербурге
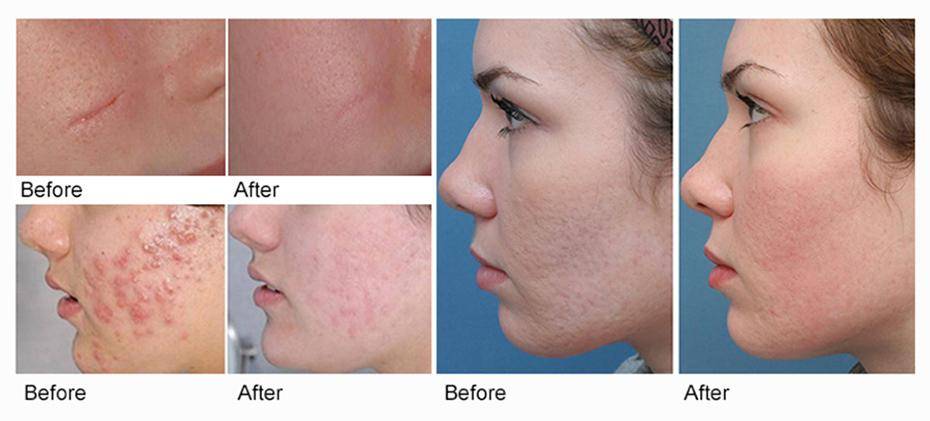
Медицинский центр «Юнион Клиник» предлагает своим пациентам лучшие условия коррекции любых видов рубцов. Обычные нормотрофические нарушения редко нуждаются в корректировке. Коррекция атрофических рубцов предполагает их сравнивание с кожей, для чего используются специальные гели (на основе гиалуроновой кислоты) или собственный жир пациента (липофилинг). В некоторых случаях прибегают к «шлифованию» рубца, целью которого является стирание видимой границы перехода от пораженной кожи к нормальной.
Стоимость пластики рубцов
Краткий прайс (от)
Пожалуйста, уточняйте цены по телефону (812) 600-67-67
| Бесплатная консультацияЗаписаться | 0р. |
| Удаление рубцов размерами до 1 кв. см Записаться | 4 000р. |
| Удаление рубцов размерами до 3 кв. см Записаться | 8 000р. |
| Удаление рубцов размерами 5 кв. см Записаться | 12 000р. |
| Удаление рубцов размерами до 15 кв. см Записаться | 25 000р. |
| Удаление рубцов размерами свыше 15 кв. см Записаться | 35 000р. |
| Экспандерная пластика (без стоимости экспандера) Записаться | 30 000р. |
| Липома, атерома, фибролипома, размером до 1 смЗаписаться | 4 000р. |
| Липома, атерома, фибролипома, размером до 3 см Записаться | 10 000р. |
| Липома, атерома, фибролипома, размером до 5 смЗаписаться | 15 000р. |
| Липома, атерома, фибролипома, свыше 5 смЗаписаться | 20 000р. |
Полный список стоимости услуг
| Бесплатная консультация* | Запишитесь на прием по телефону +7 (812) 600-67-67 |
*Кроме интимной пластики
«ЮНИОН КЛИНИК» гарантирует полную конфиденциальность Вашего обращения.
Липофилинг делится на 2 этапа:
- Забор необходимого количества жира через проколы длиной 3-4 милиметра (проводится под местным или общим наркозом);
- Введение подготовленного жира через такие же проколы, но уже в область западения рубца.
Эффект от липофилинга проявляется не сразу, окончательные результаты можно увидеть только через 3-4 месяца.
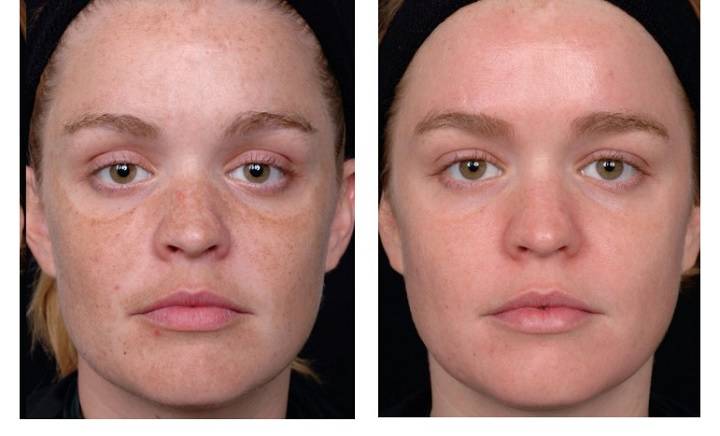
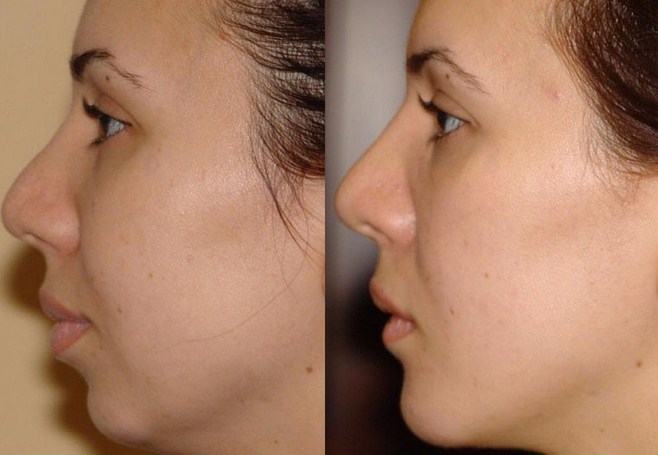
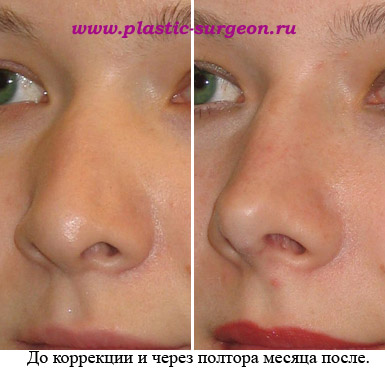
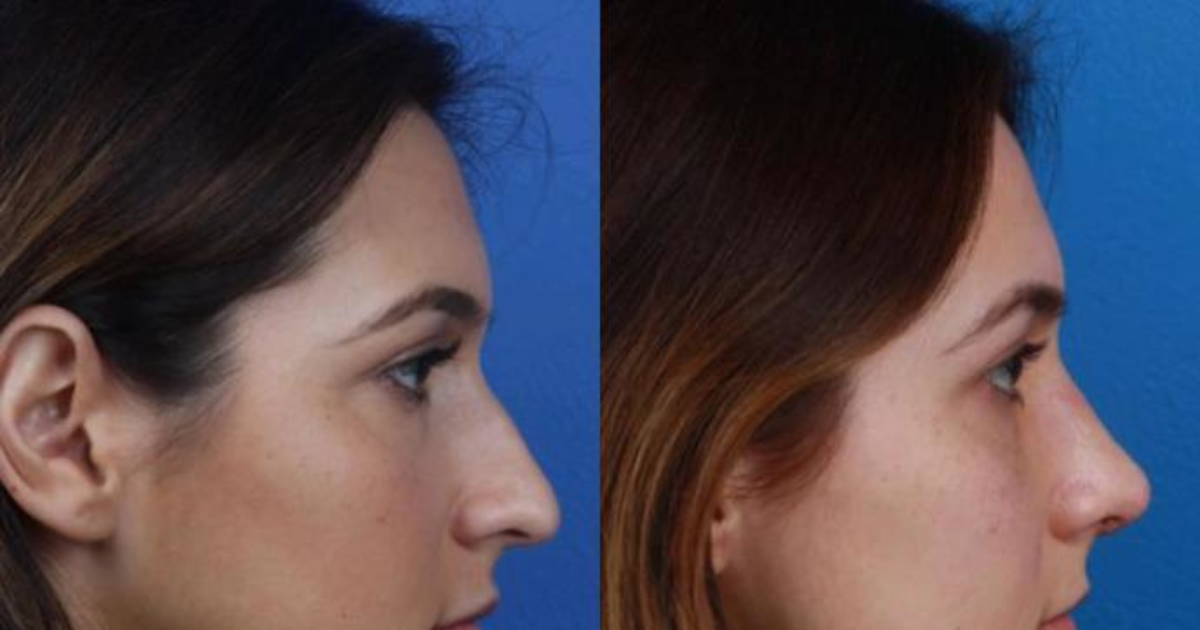
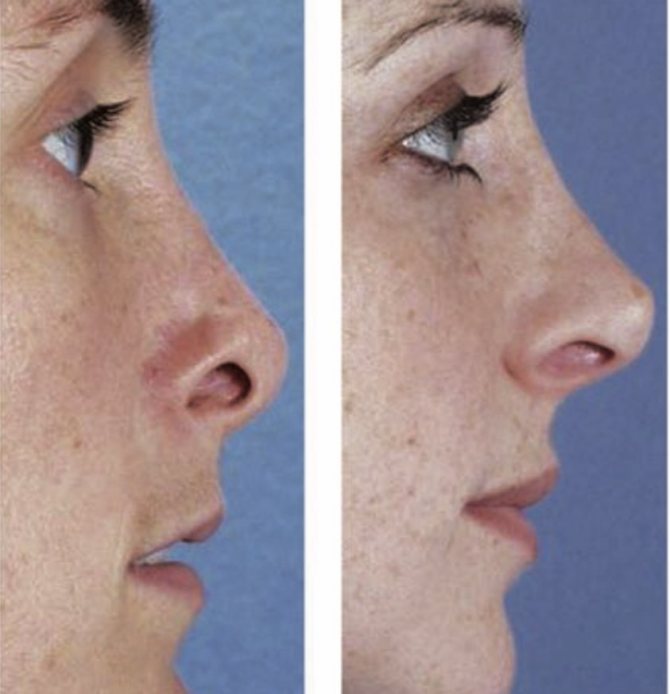
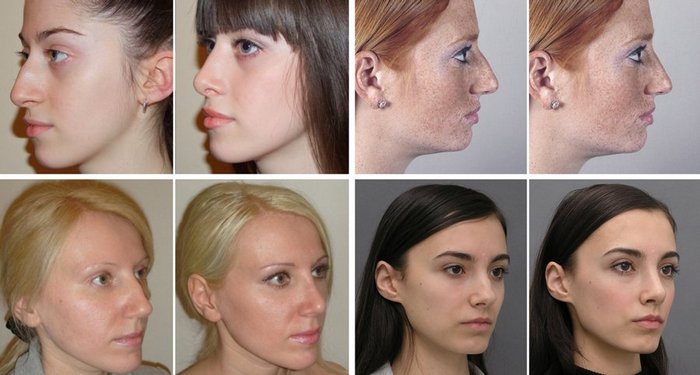
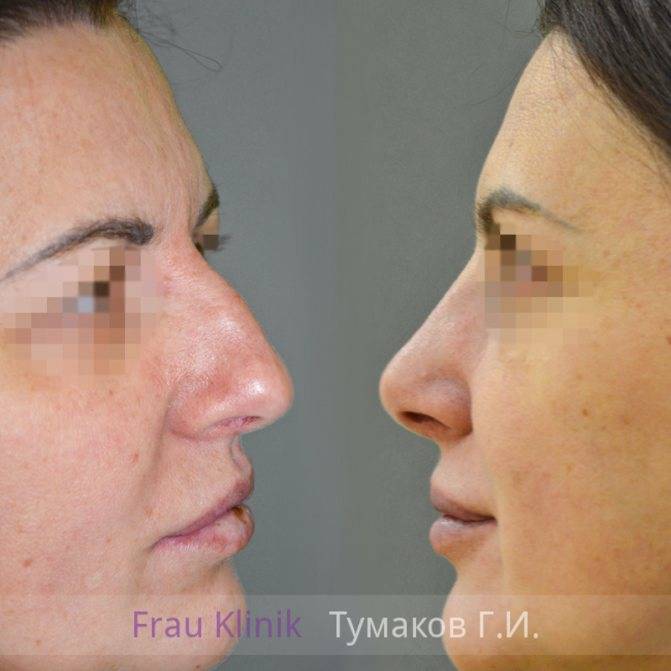
Фото ДО и ПОСЛЕ пластики рубцов
В случае широких рубцов используется другой метод коррекции – иссечение. За счет данной операции не только сокращается ширина пораженной ткани, но и проводится более точная и органичная ее адаптация. При ушивании тканей можно добиться поднятия западаний до уровня кожи за счет образования небольшой складки.
Гораздо сложнее решаются проблемы с гипертрофическими и келоидными рубцами. Для их лечения используется комбинированный метод, объединяющий кортикостероидные инъекции (дипросан, кеналог), ношение тугих повязок (в качестве примера можно привести специальную клипсу, которую носят при келоидах силиконовых пластин или мочек ушей) и терапевтическое лечение. После завершения этого этапа приступают к хирургическому вмешательству
При коррекции гипертрофических рубцов особое внимание уделяется планировке микроразрезов для аккуратного ушивания краев раны
В большинстве случаев гипертрофические и келоидные повреждения имеют большие размеры и при размещении на шее или конечностях могут существенно сковывать движения. Поэтому обычное рассечение не только не принесет результата, но может ухудшить текущую ситуацию. При планировании вмешательства хирургу необходимо учесть прошедшее после формирования рубца время, уровень натяжения тканей, размеры, расположение и общий характер травмы.
Виды коррекции сложных рубцов
Для коррекции сложных типов рубцов применяются специальные правила, позволяющие значительно сократить размеры пораженной кожи и добиться хорошего эстетического эффекта. Способы коррекции, применяемые нашими специалистами:
- Z-пластика;
- N-пластика;
- Свободная пластика;
- Перемещение многолепестковых и однокомпонентных лоскутов.
Применение данных способов пластики позволяет удлинить рубец для более быстрого и равномерного заживления раны. Посредством подобных манипуляций можно добиться формирования рубцов шириной не более 1 мм.
Восстановление после операции
Для безопасного восстановления после пластики рубцов необходимо полностью выполнять все рекомендации Вашего врача. В большинстве случаев реабилитация проходит в домашних условиях, так как операции проводятся амбулаторно и не требуют обязательной госпитализации. Условия поведения в восстановительный период обсуждаются с хирургом в ходе первичной консультации еще до проведения вмешательства.
| Бесплатная консультация* | Запишитесь на прием по телефону +7 (812) 600-67-67 |
*Кроме интимной пластики
«ЮНИОН КЛИНИК» гарантирует полную конфиденциальность Вашего обращения.
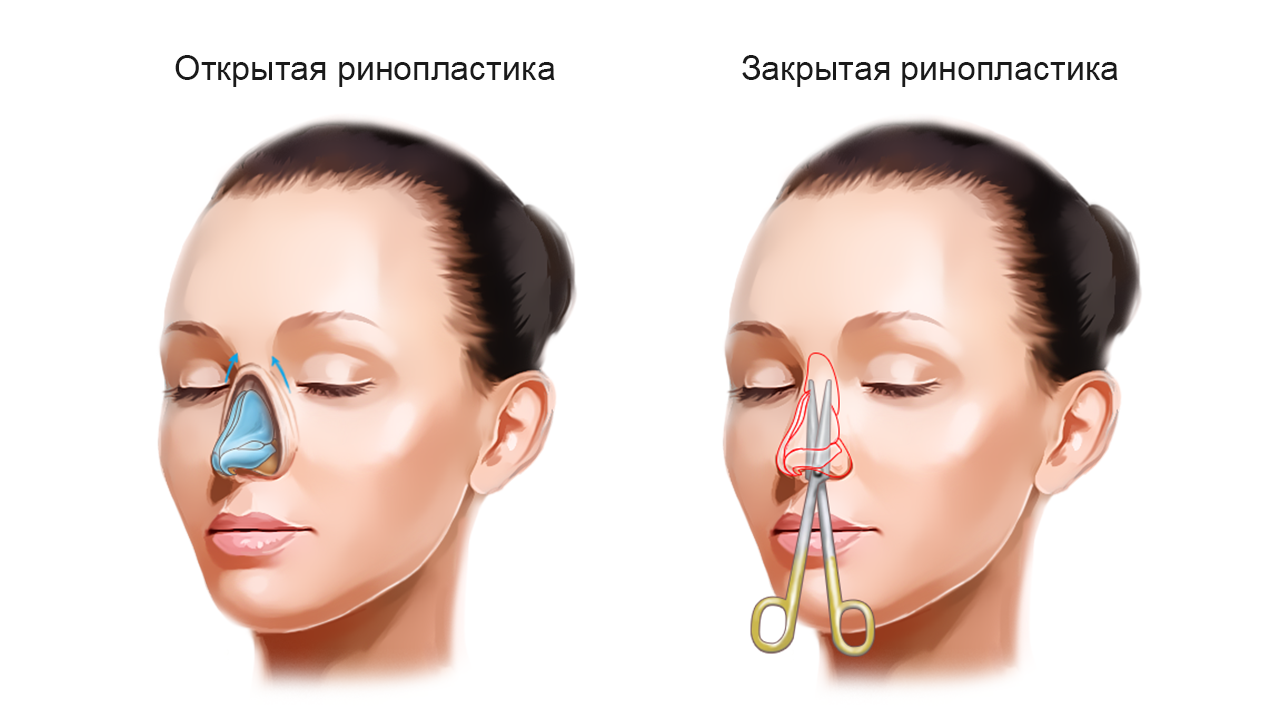
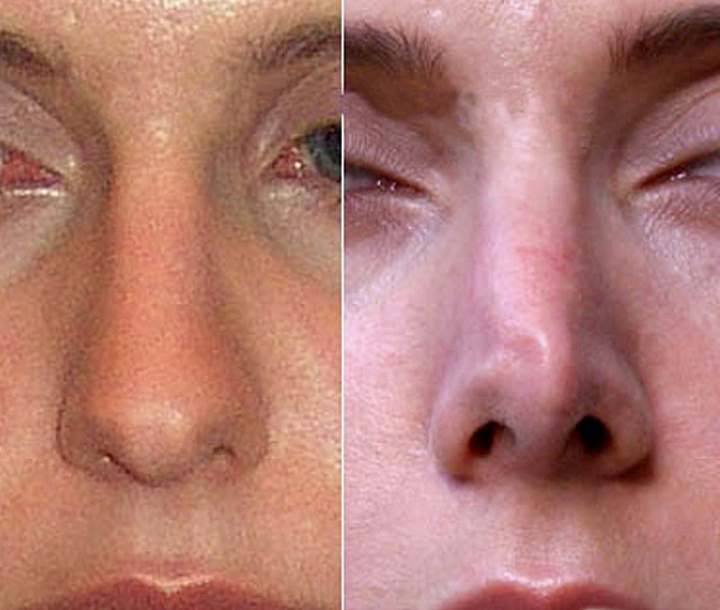
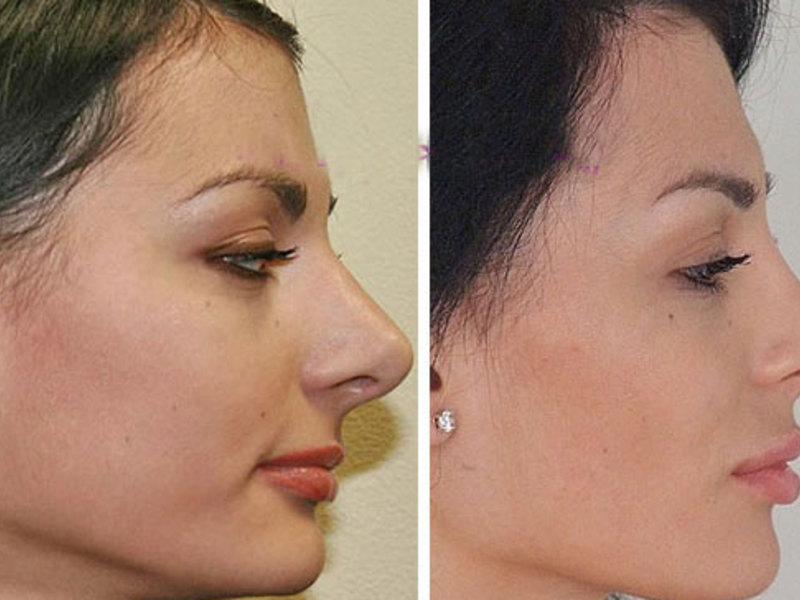
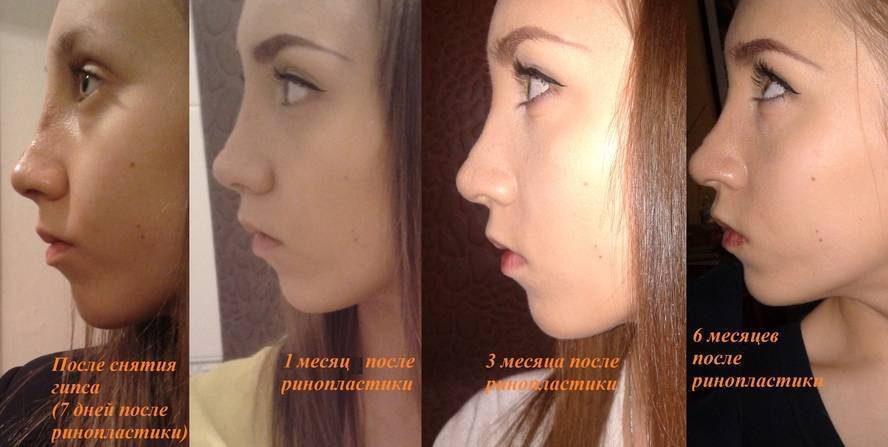
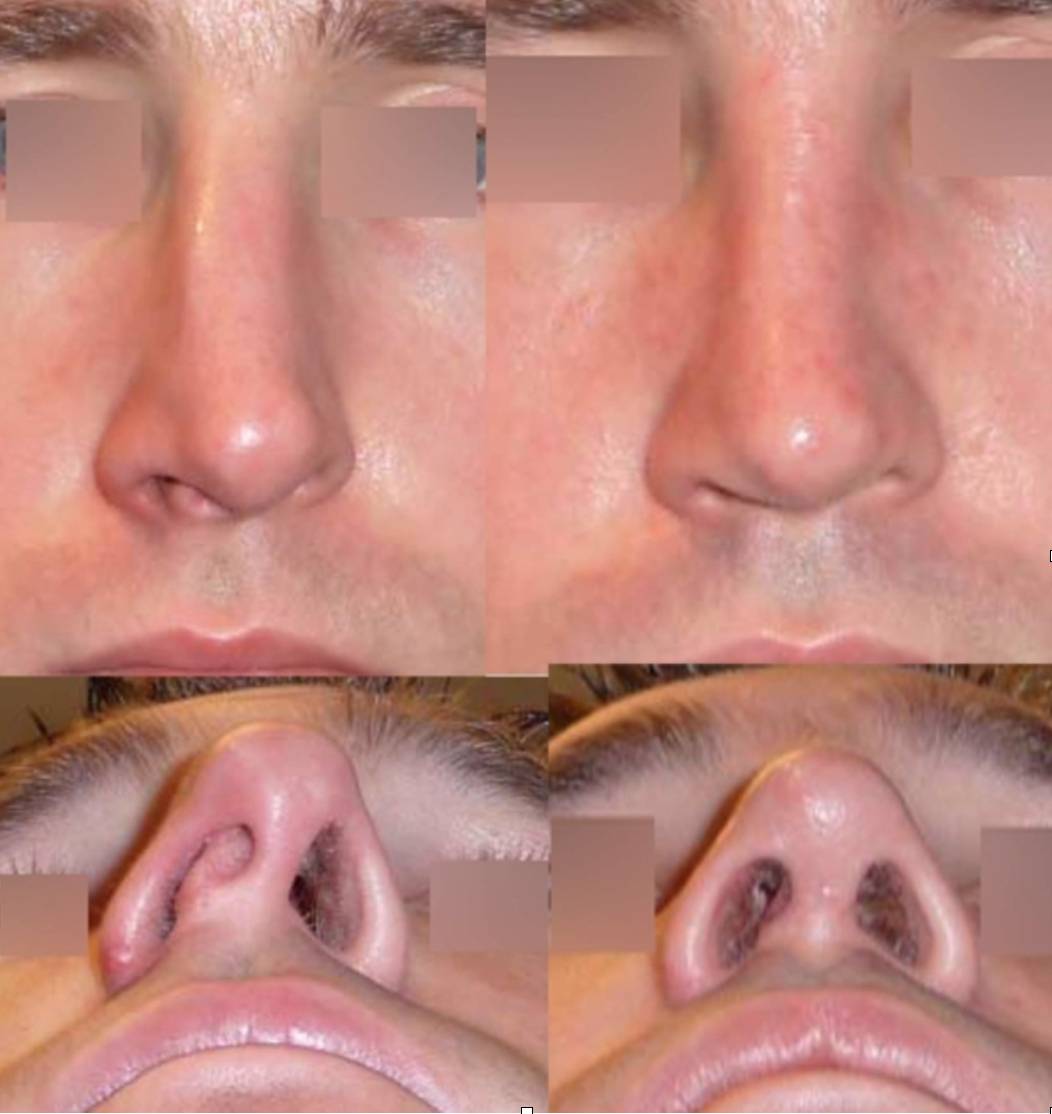
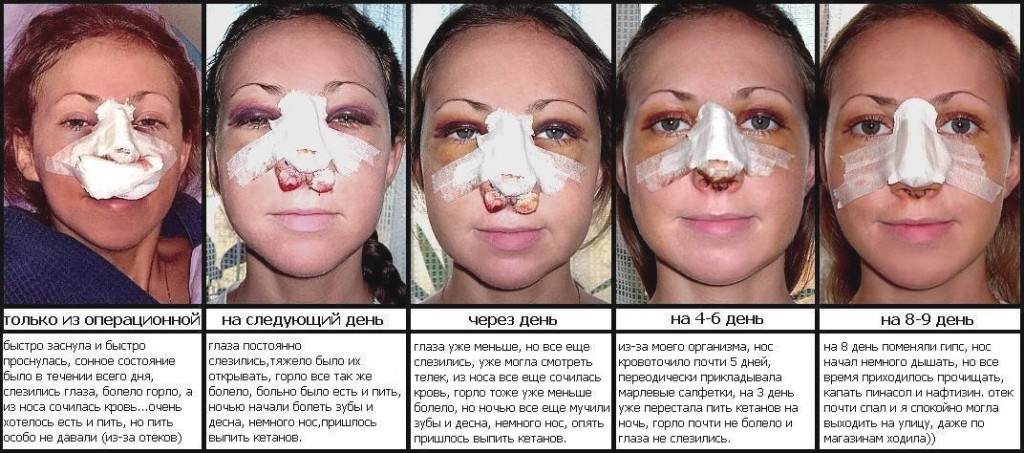
Рекомендации по предупреждению осложнений после ринопластики
Во время планирования операции пациенту необходимо соблюдать некоторые рекомендации, которые помогут снизить риск возможных осложнений. Вот основные из них:
- За 2-3 месяца до ринопластики следует воздержаться от курения, поскольку никотин отрицательно влияет на процессы регенерации и восстановления в тканях;
- До и после операции не стоит принимать аспирин и содержащие аспирин лекарственные средства, ухудшающие свертываемость крови;
- В послеоперационном периоде категорически противопоказаны любые физические нагрузки и наклоны головы вперед;
- Для уменьшения послеоперационных отеков спать рекомендуется на спине, на приподнятом изголовье;
- В течение 2-3 недель после ринопластики нельзя посещать сауны, бани, бассейны, пляжи с открытым доступом солнечных лучей, повязка должна быть всегда сухой и чистой;
- Женщинам в ближайшие 6-12 месяцев не планировать беременность.
Особые рекомендации:
- В течение 1-2 недели после ринопластики категорически нельзя снимать фиксирующую гипсовую повязку, только с разрешения своего лечащего врача
- Запрещено принимать слишком холодную или горячую пищу и жидкость в течение первого месяца после операции;
- Не следует носить очки и отсмаркиваться в течение 1-1,5 месяцев.
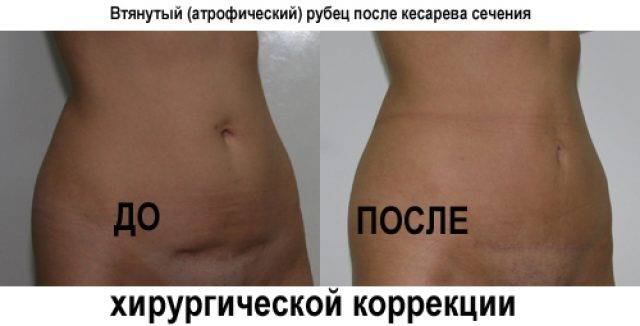
Коррекция или удаление рубцов методами пластической хирургии
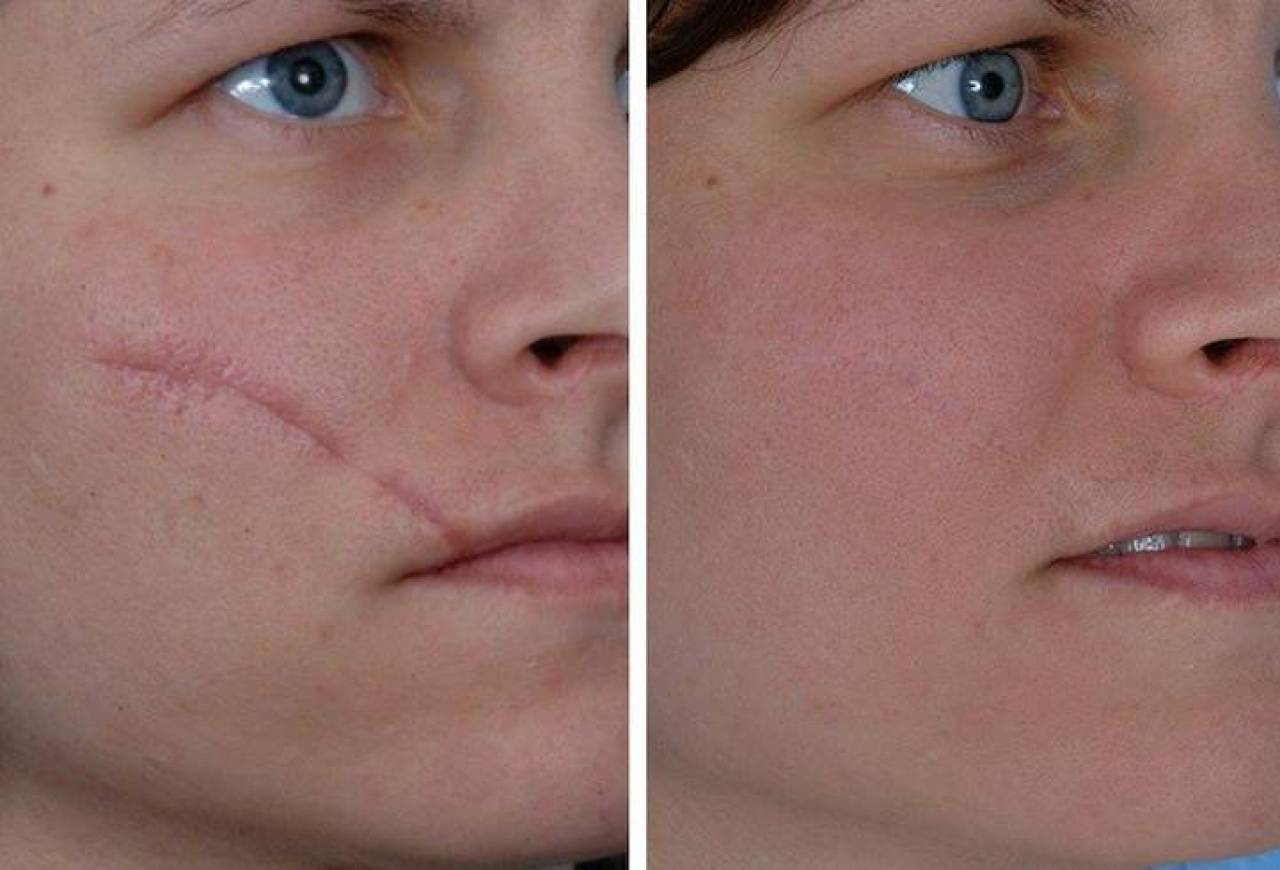
Современная пластическая хирургия предлагает нексолько способов коррекции или удаления рубцовой ткани. Не смотря на это, полностью рубец невозможно удалить, это надо понимать, возможно только существенно уменьшить его в размерах, перенаправить натяжение, улучшить его внешний вид, сделать почти не заметным, но все же он останется навсегда на теле. Суть хирургической коррекции заключается в следующем: рубец иссекают, а затем либо сшивают там же, удалив больные участики кожи, либо перемещают немного окружающей кожи или даже смещают шрам полностью, чтобы сделать его не заметным. В каждом конкретном случае необходима консультация опытного пластического хирурга, который проведет полный анализ шрама, его историю возникновения, состояние, местонахождение и какие органы еще затронуты при заживлении и образовании рубцовой ткани.
Хирургические методы удаления рубцов
Существует несколько методик в пластической хирургии для коррекции рубцов, Результатом таких опраций является удаление страшного рубца, вместо которого остается тонкий, едва заметный шрам, рубцовая ткань удаляется, а здоровая сшивается, за счет этого уменьшается напряжение, шрам становится более эластичным и подвижным.
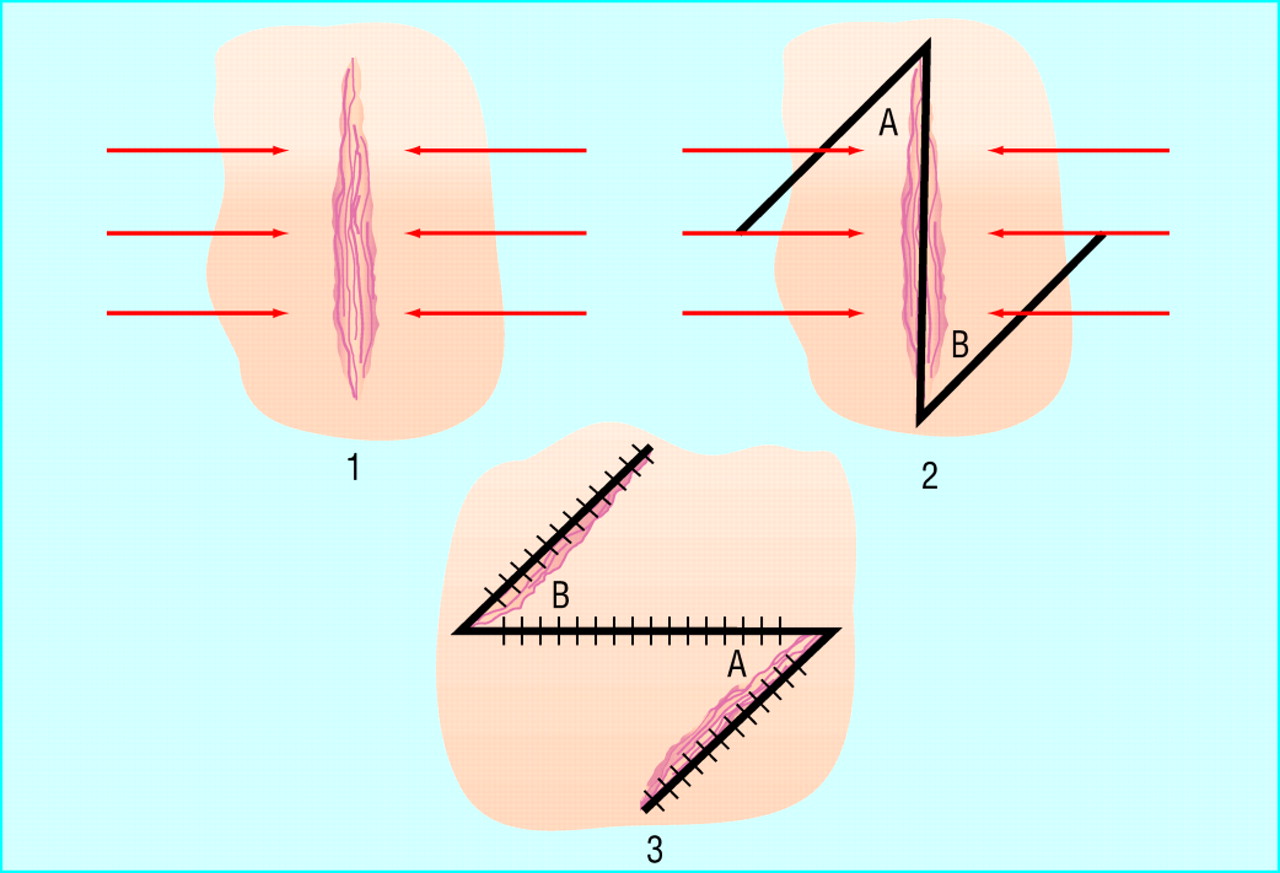
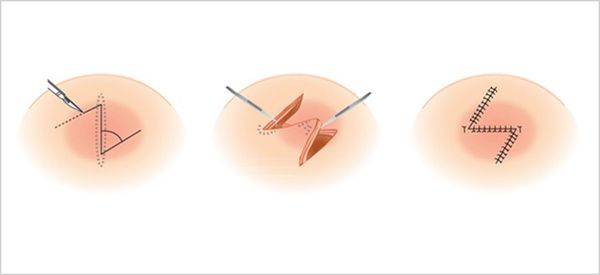
Z-пластика
Метод Z-пластики применяется для изменения направления шрама, чтобы направление сделать более естственным, параллельно природным линиям и складкам. Технология заключается в том, что рубец иссекают, а новые разрезы выполняют под углом 60 градусов от каждого конца, образовывая небольшие треугольники, это создает зигзагообразную форму разреза, откуда и пошло название Z-пластика. В результате напряжение рубца перенаправляется и перераспртеделяется, что уменьшает рубцовую контрактуру. Для улучшения эффекта выполняют множественную Z-пластику маленькими кусочками. Такая технология позволяет уменьшить очень грубые рубцы.

W-пластика
W-пластика применяется также при грубых рубцах, технология заключается в следующем: вокруг рубца иссекается кожа маленькими треуголниками, грубая, болная кожа рубца удалается, а треуголные лоскуты кожа соединяются в виде зубьев и рана закрывется новыми куском кожи. Маленькие разносторонние кусочки не повзоляют образованию большого толстого рубца, ткань заживает более равномерно, не создавая сильного натяжения.
Пересадка кожи
Пересадку кожи применяют чаще всего при ожогах или очень больших шрамах по размеру, это очень сложный и серьезный метод удлаения рубцов. Рубец или целый участок кожи иссекают, а с другого места берут донорский участок и покрывают больное место. При этой технологии шрамы остаются и в участках пересадки, и в доносрких участках.
Лоскутная пластика
Это наиболее сложная операция по коррекции рубцов, так как предполагает пересадку не только куска кожи, но подкожной жировой клетчатки с кровеносными сосудами, а иногда и мышцами. Здесь задействованы не только пластические хирурги, а еще и сосудистые, так как для восстановления кровоснабжения, необходимо переподключение сосудов на новом месте. Но по опыту считается, что лоскутные операции дают лучший косметический результат, чем пересадка только кожи.
После операции
Удаление рубцов по любой технологии сопровождается кровоподтеками, течностью, покраснением и дискомфортом в течение некоторого времени
В этот промежуток времени важно соблюдать все рекомендации лечащего врача, быть очень осторожным в движениях, швы удалят через несколько дней, но кожа – живой организм и должно пройти время для ее заживления и реабилитации. Полый срок исцеления кожи после оперций по коррекции рубцов может варьироваться от 6 до 12 месяцев, в зависимости от от величины и расположения шрама, свойств кожи и качеству соблюдения рекомендаций врача
Операции по коррекции рубцов – плод совместной деятельности врачей хирургов многих специализаций, уровень компетенции которых должен быть на самом высоком уровне. В клинике «Семейная» на базе Научно-практического центра хирургии скоцентрированы лучшие хирурги, Москвы, обладающие высшими научными званиями, постоянно повышающие свой профессиональный уровень, а так же занимающиеся исследовательской работой, что говорит о том, что мы прменяем только самые новейшие технологии и методы лечения во всех направлениях.