Как предотвратить получение синяков под глазами
Чтобы уменьшить риск получения синяка под глазом, всегда носите защитные очки, спортивные очки или даже защитные головные уборы с щитком для лица, когда участвуете в потенциально опасных видах деятельности, в том числе при занятиях спортом.
Пристегивание ремнями безопасности также имеет важное значение, является обязательным требованием и значительно снижает риск получить синяк при мелких дорожно-транспортных происшествиях. Кроме того, вы можете принять некоторые меры у себя дома, чтобы предотвратить получение синяка под глазом
Например, не оставляйте никакие предметы на лестнице, так как это может легко привести к падению и травме глаз. Кроме того, всегда есть возможность споткнуться о ковры на полу, поэтому проверьте, чтобы они не задирались и все складки были разглажены
Кроме того, вы можете принять некоторые меры у себя дома, чтобы предотвратить получение синяка под глазом. Например, не оставляйте никакие предметы на лестнице, так как это может легко привести к падению и травме глаз. Кроме того, всегда есть возможность споткнуться о ковры на полу, поэтому проверьте, чтобы они не задирались и все складки были разглажены.
Страница опубликована в ноябрь 2020
Страница обновлена в июнь 2021
Диагностика
Для каждого типа отека в зависимости от этиологии характерна клиническая картина. Диагностический поиск начинается с осмотра больного, сбора анамнеза и жалоб, дополнительных клинических и лабораторных исследований.
Воспалительный отек век характеризуется выраженным покраснением, болевым синдромом, повышением местной температуры, болезненностью при пальпации и наличием уплотнения в этом месте. При обширном воспалении может сочетаться с отеком лица на стороне поражения. Такой отек век всегда служит указанием на какое-нибудь заболевание самого глаза или его вспомогательных органов. Часто бывает односторонним, может быть локализован как на нижнем, так и на верхнем веке (при ячмене). Может сочетаться с увеличением и болезненностью регионарных лимфоузлов. Необходима консультация врача-офтальмолога и назначение ряда общеклинических лабораторных исследований (общий анализ крови, мочи, посев отделяемого на флору и чувствительность)2, 4.
Невоспалительные отеки век носят частый или рецидивирующий характер. Они как правило двусторонние, сильнее выражены по утрам (при почечных заболеваниях), по вечерам (при сердечной патологии); кожа век бледная, напряжена, пастозна, отсутствует температурная реакция и болезненность, глазная щель сужена или совсем закрыта (при микседеме), при спадании отека кожа легко собирается в складки, сочетаются с отеками ног и асцитом. При данных клинических проявлениях помимо консультации врача-офтальмолога необходима помощь узких специалистов (кардиолог, нефролог, эндокринолог, гастроэнтеролог, иммунолог), которые помогут правильно установить главную причину отеков глаз. Также необходимо применение ряда лабораторных (общеклинические анализы, биохимический анализ крови) и инструментальных (ЭКГ, УЗИ) методов исследований5.
Травматический отек век имеет синюшный или синюшно-багровый цвет, почти всегда сопровождается обширными подкожными кровозлияниями, ссадинами на коже век и периорбитальной области. Эмфизема век может дать сходную с отеком картину. Причина – перелом костей носа, придаточных пазух, внутренней стенки орбиты. Характерен хруст (крепитация) и легкая смещаемость припухлости в рыхлой подкожной клетчатке. Этот отек может быть признаком состояния опасного для жизни и требует немедленного обращения за медицинской помощью. Необходимо проведение рентгенографии костей черепа, КТ, МРТ6.
Лечение
Головная боль при мигрени чаще не купируется стандартными обезболивающими препаратами, а только специфическими. Их может назначить только невропатолог, а аптеки отпускают по рецепту.
Лечение принципиально включает два направления: купирование приступа мигрени и профилактическое лечение, т.е. направленное на уменьшение частоты приступов. Последнее в свою очередь включает немедикаментозные методы и медикаментозные.
Немедикаментозные методы подразумевают избегание триггерных факторов, в том числе оптимизацию режима труда и отдыха, гигиену сна, прогулки на свежем воздухе и дозированные физические нагрузки.
Для медикаментозной профилактики используются препараты самых разных классов, поэтому доктор подбирает препарат с учетом индивидуальных особенностей пациента.
Профилактическая терапия подразумевает под собой ежедневный прием препарата на протяжении 6-12 мес.
Самой современной группой препаратов для профилактики мигрени являются моноклональные антитела, которые действуют на так называемый белок СGRP (кальцитонин-ген связанный пептид) или его рецептор. Этот белок – один из медиаторов боли, который выделяется в системе тройничного нерва и отвечает за головную боль при приступе мигрени.
Описанные препараты блокируют путь возникновения боли, в котором участвует белок CGRP. Препарат вводится в виде подкожной инъекции 1 раз в месяц.
Если вы обнаружили у себя признаки мигрени – обратитесь к врачу и он определит наиболее эффективную индивидуальную тактику.
В нашем медицинском центре работают доктора, прошедшие специализированную подготовку по диагностике и лечению головной боли. Они установят диагноз, подберут необходимый курс лечения и определят стратегию профилактики головной боли.
Лекарственное средство и дозу специалист подбирает персонально. Лечебно-профилактическая тактика при мигрени разная на разных этапах состояния, поэтому самолечение недопустимо.
Дополнительные методы лечения – физиотерапия и иглорефлексотерапия. Также необходима работа с психологом, направленная на преодоление хронических стрессов и депрессивных состояний.
Пациенту рекомендуется как до первого визита, так и во время лечения вести так называемый «дневник головной боли», который легко найти в сети интернет в свободном доступе. С его помощью можно отследить количество приступов в месяц, индивидуальные провоцирующие факторы, точные характеристики каждого приступа головной боли и в последующем отследить эффективность проводимого лечения.
Без квалифицированного лечения мигрени могут развиться осложнения – неврозы, психосоматические заболевания, депрессии. Может также присоединиться фоновая головная боль, плохо поддающаяся лечению.
Как избавиться от синяка под глазом
Синяк под глазом обычно проходит в течение пары недель
В период заживления важно обеспечить защиту глаза от дальнейшего повреждения; не занимайтесь деятельностью, при которой можно получить дополнительную травму
Вы, вероятно, заметите изменение цвета синяка по мере заживления. Нередко появляются оттенки фиолетового, синего и даже зеленого или желтого цвета.
Несмотря на отсутствие чудодейственных средств, позволяющих в одночасье избавиться от синяка под глазом, следуя приведенным ниже рекомендациям, вы можете ускорить процесс заживления, чтобы улучшить вид глаза и свое самочувствие:
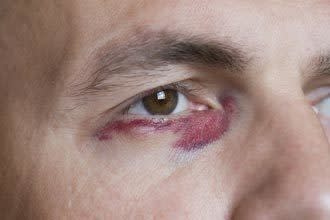
Слабо выраженный синяк под глазом может сначала выглядеть красным и затем потемнеть, а припухлость со временем может увеличиться. Когда синяк под глазом начинает заживать, он может стать фиолетовым, синим, зеленым или даже желтым.
Начните с применения холода. Как можно скорее после травмы, а затем часто в течение первых 24 часов прикладывайте пакет с замороженным зеленым горошком, охлажденную ложку или используйте какой-то другой способ, чтобы снизить температуру в области вокруг глаза.
Переключитесь на тепло
Через один–два дня прикладывания охлаждающих пакетов, попробуйте осторожно приложить к синяку теплые (не горячие) компрессы. Это увеличит приток крови к поврежденному участку, способствуя заживлению
Аккуратно массажируйте область вокруг синяка (не сам синяк под глазом) в течение нескольких дней после травмы. Легкий массаж активирует лимфатическую систему вблизи синяка, что ускорит процесс заживления.
Употребляйте ананас. Этот тропический фрукт содержит смесь ферментов, которые уменьшают воспаление и укоряют заживление, что может способствовать исчезновению вашего «фонаря».
Витамин С. Хотя витамин С в большей степени снижает риск образования синяков (за счет укрепления кровеносных сосудов, вследствие чего они меньше повреждаются при тупой травме), он также может ускорить заживление синяка.
Экстракт черники. Черника — это ягода, родственная голубике и клюкве; она содержит мощные антиоксиданты, способствующие уменьшению и устранению синяков за счет повышения эффективности витамина С и укрепления капилляров.
В большинстве случаев в течение недели вы увидите заметное улучшение внешнего вида вашего синяка.
Медикаментозные средства
Если веко сильно заплыло после травмы, а отёчность распространилась на большой участок, для устранения симптоматики лучше использовать медикаментозные средства. По сравнению с народными рецептами они отличаются более сильным воздействием и помогут быстрее снять внешние проявления травмы. Перед использованием любого препарата необходимо внимательно прочитать прилагающуюся инструкцию и убедиться в отсутствии противопоказаний.
Троксевазин
Средство производится в виде геля, обладает выраженным противовоспалительным и противоотёчным действием. Чтобы снять припухлость, препарат рекомендуется наносить на поражённый участок дважды в сутки и втирать лёгкими массажными движениями.

Индовазин
Гель способствует рассасыванию гематом, уменьшению отёчности и снятию болезненной симптоматики после удара. Входящие в состав средства компоненты заживляют ткани, укрепляют стенки капилляров и нормализуют кровоток. Из-за возможных побочных эффектов пользоваться Индовазином для снятия отёка после удара не рекомендуется при:
- нарушении свёртываемости крови;
- заболеваниях желудочно-кишечного тракта;
- беременности;
- возрасте до 14 лет.
Обычно обработка области вокруг глаза проводится 3 раза в день до полного устранения симптоматики.
Бадяга
Несмотря на натуральность и минимальное количество противопоказаний, средство относится к быстродействующим и поможет в кратчайший срок уменьшить выраженность отёка.

Бадяга выпускается в форме порошка и геля. Чтобы снять отёк после удара, рекомендуется использовать гель, поскольку он уже готов к применению.
Первые двое суток обработка поражённого места проводится трижды в день, гель оставляют для воздействия на 15 минут. В последующие дни количество обработок может быть уменьшено до двух раз.
Кетонал
Кетонал – нестероидная противовоспалительная мазь, которая по действию схожа с Троксевазином. Препарат обладает комплексным воздействием и поможет быстро снять болезненную симптоматику. Как правило, обработка Кетоналом проводится, если травма сопровождается воспалением и сильной болезненностью.

Почему появляются мешки под глазами и можно ли их убрать без операции?
Причины этого явления кроются не в постоянной усталости и недосыпании, как думают многие. Мешки под глазами вызваны возрастными изменениями, приводящими к снижению упругости тканей и потере ими эластичности.
В нижнем веке имеются три жировые прокладки: средняя, центральная и боковая. Во многих случаях более крупная средняя подразделяется на две, имеющие меньший объем. Внутри век находится волокнистая ткань, называемая орбитальный перегородкой или фасцией век. Её задача – удерживать жир в физиологическом состоянии. Однако со временем она слабеет и не может уже выполнять свою функцию. Это приводит к появлению жировых грыж – так называемых мешков под глазами.
Иногда ситуация может развиваться по-другому. С возрастом количество жира в области глаз уменьшается. В этом случае мешки образуются из-за растянутой, отвисшей кожи. Поскольку она очень тонкая, через неё просвечивают кровеносные сосуды, что приводит к появлению темных кругов под глазами.
Возможен комбинированный вариант, при котором в одном месте глаза возникают жировые грыжи, а в другом, наоборот, не хватает естественного жира.
Иногда мешки сочетаются с ксантомами и ксантелазмами — желтоватыми выпуклыми образованиями или плоскими бляшками, возникающими в области глаз. Эти образования вызываются отложением холестерина и триглицеридов. Их причина – значительное превышение уровня холестерина в крови, при которой он откладывается вместе с жиром на веках.
В этой зоне также образуются акрохорды – нитевидные наросты, вызванные папилломавирусной инфекцией. Всё это отрицательно сказывается на внешности.
Попытки убрать мешки и другие изменения тканей в этой области с помощью травяных настоев и косметических средств безрезультатны или дают только временный эффект. Полностью и надолго избавиться от проблемы можно, лишь сделав операцию блефаропластики.
Мешки под глазами
Что такое синяк под глазом?
Клинический термин для обозначения синяка под глазом — периорбитальная гематома. Хотя этот медицинский термин труднее выговорить, он более точно описывает данное состояние: скопление крови (гематома) в тканях, которые окружают глаз (в периорбитальной области).
Синяк может появиться под глазом или вокруг него.
При травме от удара тупым предметом в глазницу или окружающую ее область повреждаются мелкие кровеносные сосуды под кожей, из которых начинает вытекать кровь, образуя синяк под глазом.
Поскольку кожа вокруг глаз относительно тонкая и прозрачная, даже небольшое скопление крови приводит к очень заметному изменению цвета. Кроме того, поскольку ткань в этой области относительно неплотная, то кровь, вытекшая из кровеносных сосудов, легко скапливается вокруг глаза, образуя припухший синяк под глазом.
Как можно снять отек глаз и губ

Иногда из-за удара под глазами появляется синяк, а сам глаз начинает серьезно увеличиваться в размерах. Отек глаз приносит много дискомфорта, а выглядит не очень эстетично.
При этом после удара необходимо обязательно проконсультироваться с окулистом, ведь даже незначительный удар может привести к серьезным проблемам со зрением
Очень важно чтобы не пострадал ни хрусталик, ни сетчатка
Также настоятельно рекомендуется посетить врача, если замечено даже небольшое головокружение. Когда человек чувствует себя хорошо, поход к специалисту можно отложить, а отечность попытаться снять в одиночку.
Удары по губе не заканчиваются простым отеком. Из-за того что кожный покров на губе очень тонкий и нежен, губа трескается. Также спровоцировать разрыв кожи могут еще капилляры, которые близко расположены. Если от удара пошла кровь, необходимо сразу продезинфицировать место ушиба.
Вслед за дезинфекцией желательно моментально приложить что-нибудь холодное. Идеальным вариантом считается лед, завернутый в пакет. Кожа губ после разрыва будет нуждаться в дополнительном уходе. Необходимо всегда помнить, что губы нужно вовремя увлажнять и питать.
Халязион и отек века
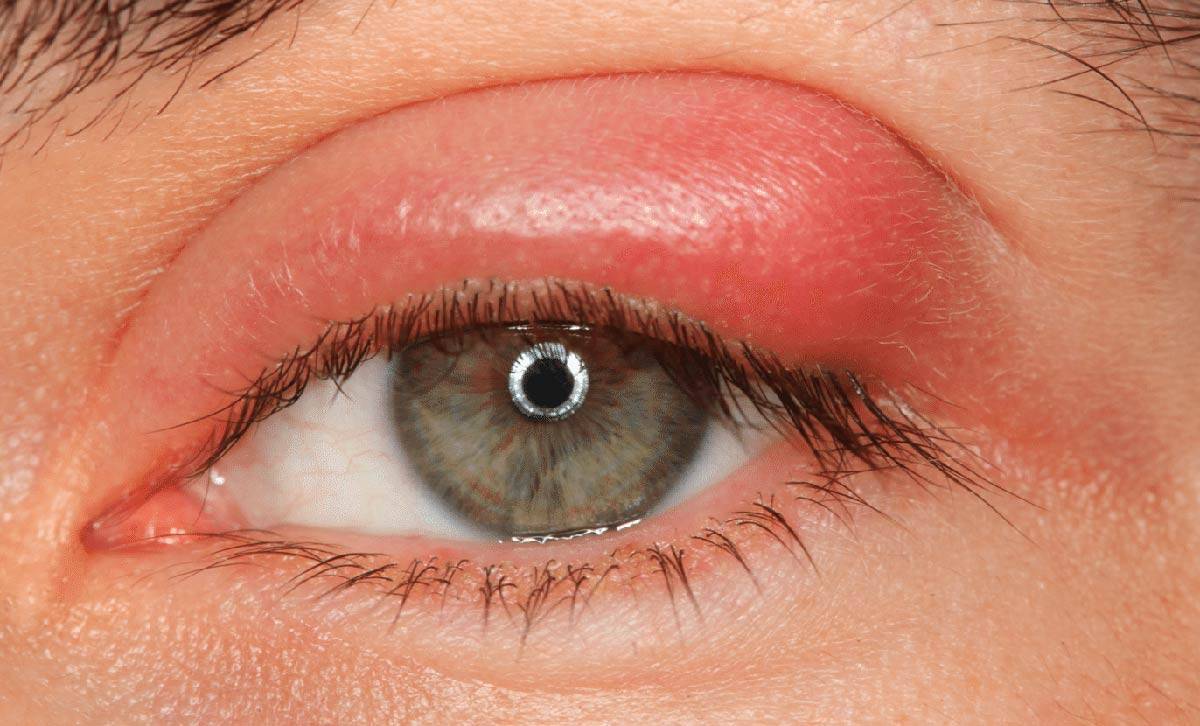
Халязион представляет собой доброкачественное уплотнение в веке. Образуется оно из-за непроходимости выводных протоков желез, расположенных по краям век. Жировой секрет, необходимый для смазывания поверхности глазного яблока, застаивается в протоках. Любой микроб может спровоцировать развитие халязиона. Нередко он диагностируется при ячмене и блефарите.
Уплотнение в толще века изначально небольшое, но постепенно оно увеличивается и может достигать 5-6 мм в диаметре. Рост градины вызывает отек века. Иногда отечность приводит к полному закрытию глаза. На начальном этапе болезни пациента беспокоят зуд, покраснение века и конъюнктивы, слезотечение. Если патология осложняется, что бывает из-за неправильного лечения, появляются такие симптомы:
- пульсирующая боль в глазном яблоке и голове;
- покраснение кожи лица;
- распространение отечности на второй глаз;
- повышение температуры тела.
Причины появления
1) Гормональный сбой. С возрастом выработка женских половых гормонов замедляется. А эстрогены — это прямые “начальники” коллагена. Поэтому на снижение синтеза гормонов кожа реагирует мгновенно: становится более тонкой, сухой, дряблой, морщинистой.
2) Активная мимика. В области губ подкожно-жировая клетчатка имеет очень тонкий слой, поэтому после 25 лет (рубеж, когда гиалуроновая кислота начинает вырабатываться в меньшем количестве) в результате активной мимики, а также привычки жевать жвачку или употреблять напитки через трубочку появляется гипертонус мышц, а в итоге образуются морщины.
3) Естественный процесс старения костной ткани. Тонкая эмаль, неправильный прикус, потеря зубов – еще один триггер появления вертикальных складок над губами.
4) Курение. Кисетные морщины не зря называют морщинами курильщика. Никотин бьет по коже двумя способами и изнутри, нарушая обменные процессы и всасывание питательных веществ, и снаружи, так как курильщик систематически напрягает мышцы, вытягивая губы трубочкой.
5) Обезвоживание. При недостатке влаги коллаген начинает синтезироваться в гораздо меньших объемах, предоставляя морщинам преимущество.
6) Неблагоприятные факторы окружающей среды. Осадки, смог, загазованный воздух, ветер – все это источники свободных радикалов. Они способствуют снижению защитных функций дермы и повреждают ДНК клеток кожи.
7) Фотостарение. Наступает раньше биологического, снижая уровень влаги в клетках и провоцируя истончение кожи и раннее появление кисетных морщин.
8) Сухая кожа. Если не ухаживать за ней особенно тщательно, кисетные морщины могут появиться с большей вероятностью.
9) Генетическая предрасположенность. Возможно, кисетные морщины – это особенность ваших родственников, которая передается из поколения в поколение.
Как снять отек после удара в нос. Симптомы и лечение ушиба носа

Статью проверила врач отоларинголог
Наталья Александровна Наумова, клиника Медис
Ушиб носа, независимо от диагноза — серьезная травма лицевой части черепа, с возможными, далеко идущими последствиями.
Как отличить ушиб от перелома?
Травма носа не всегда заканчивается переломом. Это зависит от физических особенностей человека и силы полученного удара
При оказании помощи, бывает важно определить степень травмированности пострадавшего. Как отличаются симптомы перелома от обычного ушиба?
При ушибе носа получившие травму испытывают:
- острую боль в месте удара;
- ощутимое затруднение дыхания;
- слабые болевые ощущения при пальпации.
Ушиб сопровождается быстро образующимся отеком.
Признаки характерные для перелома:
- обильное кровотечение;
- сильная боль при пальпации;
- гематома на переносице с распространением в область глаз;
- видимое повреждение костей носа.
Установить полный диагноз, и определить последствия травмы, можно при клиническом обследовании в медицинском центре.
Первая помощь при ушибах и травмах носа
Твердая основа носа, прикрытая кожей и мягкими тканями, состоит из нескольких хрящей по бокам и одного образующего носовую перегородку.
Врачи выделяют следующие виды травм:
- ушиб верхних тканей;
- травма носовой перегородки;
- перелом костей со смещением или без смещения.
Данные виды повреждений бывают закрытыми и открытыми, которые, в свою очередь, классифицируются как проникающие или не проникающие в носовую полость.
Первая, оперативно и грамотно оказанная, помощь при ушибе носа избавит пострадавшего от обширных гематом, потери крови и возможных последующих осложнений.
Первоначальная задача при оказании помощи — успокоить травмированного, не позволяя делать резких движений. Если ушиблен нос у ребенка, отвлеките малыша, и добейтесь прекращения плача, приводящего к усилению отечности.
Далее:
- при сильном кровотечении, наклоните голову пострадавшего вперед;
- вставьте в нос ватные тампоны, предварительно, смочив их в перекиси водорода и оставьте их в носовых полостях на 10 минут.
Если кровотечение отсутствует:
- запрокиньте голову пострадавшего назад, это ослабит боль и остановит увеличение опухоли;
- на переносицу и затылок наложите компресс изо льда и держите 15–20 минут.
При травме носа, ледяные компрессы используют трижды в сутки. Лед заворачивают в плотную ткань или используют сильно охлажденную воду, перелитую в грелку.
Открытые раны, образовавшиеся при ушибе носа, обрабатывают перекисью водорода, с последующим наложением повязки.
Последствия травмы носа — продолжительная головная боль. Чтобы избавиться от боли принимают препараты, относящиеся к группе анальгетиков.
Важно: Применение болеутоляющих средств нестероидной группы (аспирина, средств народной медицины) способно привести к усилению кровотечения
Как лечить травмы носа
Оказав пострадавшему от удара в нос первую помощь, посоветуйте ему обратиться к врачу. Особенность подобных травм состоит в сложности визуального определения характера полученных повреждений. Чтобы убедиться, что нос не сломан, проводят диагностическое обследование пострадавшего. Помимо того, такие ушибы, нередко, сопровождаются сотрясениями мозга, что требует отдельного ухода и стационарного лечения.
Травмы без осложнений лечат:
- холодными компрессами, которые накладывают в течение 1—2 сутки;
- локализацией гематом мазями.
Для быстрого удаления гематом врачи рекомендуют использовать Троксевазиновую мазь. Данное средства эффективно укрепляет сосуды, снимает отек слизистой и способствует рассасыванию тромбов. Мазь наносят 2—3 раза в течение 24 часов, каждый раз накладывая свежую марлевую повязку.
Аналогичные средства — мазь Траумель и другие препараты, содержащие гепарин.
При наличии внешних повреждений и открытых ран, проводят обработку травмированного места антисептиками и накладывают стерильные повязки.
Для уменьшения давления врачи рекомендуют использовать капли сужающие кровеносные сосуды:
По истечении 2—3 дней, после получения травмы, приступают к физиопроцедурам:
- электрофорезу;
- лазерной терапии;
- согревающим компрессам.
Режим дня во время лечения
Лечебные, восстановительные процедуры усилят кровоток, снимут отек и избавят от болевых ощущений.
Обязательное условие при лечении ушиба носа — полный покой и постельный режим для пострадавшего, в течение 2—3 дней.
При получении травмы ребенком ограничьте малыша в активных действиях: беге, прыжках, кувырках и пр. Наблюдайте за ребенком и прислушивайтесь к жалобам на боль. Помните, что травма носа, часто, сопровождается сотрясением мозга, что опасно и требует отдельного ухода.