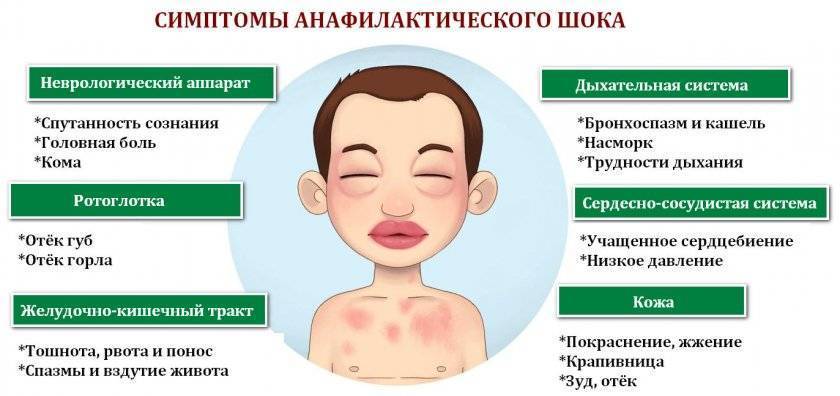
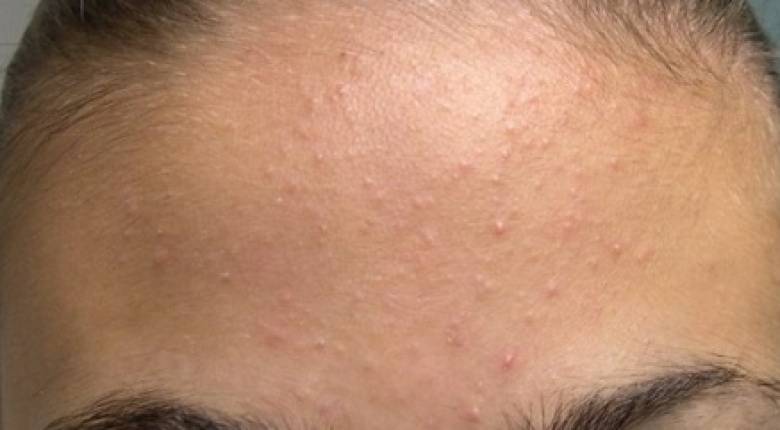
Диагностика
Диагностика дерматита заключается в изначальном исследовании крови. Исключение возможного присоединения к актуальным процессам микотического кожного поражения также проводится посев и микроскопическое исследование чешуек с той области, которая подверглась поражению.
Аллергические дерматиты требуют проведения различных вариантов аллергологических тестов, в основном для этого применяются надкожные пробы. В частых случаях аллергическая природа фактора, выступающего в качестве раздражителя, определяется посредством анализа крови (повышенный показатель уровня lg E). На основании результатов проведенных исследований делается соответствующая оценка состояния больного.
Причины шелушения – внешние факторы и неправильный уход
Итак, какие причины шелушения кожи на лице? Существует три типа кожи: жирная, нормальная, сухая. Обладательницы сухой кожи страдают шелушением чаще остальных. Это закономерно
Однако, если со временем ситуация усугубляется, следует обратить внимание на следующие факторы
почему шелушится кожа на лице
Одним из них является недостаток влаги в организме. Ветра, морозы, испепеляющее солнце, сухой воздух в помещениях в отопительный период – все это иссушает кожу, заставляя ее шелушиться. Поэтому следует всячески избегать подобных воздействий окружающей среды и усилить уход за кожей.
Ухаживая за лицом, важно помнить, что чрезмерное частое умывание (особенно горячей водой), а также использование мыльных средств может негативно сказаться на коже, вызвать сухость и раздражение. Если своим уходом вы добились обратного эффекта, не отчаивайтесь! Замените обычное мыло на увлажняющее средство для кожи и воспользуйтесь питательным кремом
Это поможет коже лица восстановиться.
Если своим уходом вы добились обратного эффекта, не отчаивайтесь! Замените обычное мыло на увлажняющее средство для кожи и воспользуйтесь питательным кремом. Это поможет коже лица восстановиться.
Также воздержитесь от растирания кожи после умывания. Это может ей повредить. Лучше аккуратно промокните лицо мягким полотенцем.
Нехватка витаминов
Отсутствие в организме витаминов или их дефицит также приводит к шелушению кожи. Что следует делать в такой ситуации? Необходимо помочь организму накопить питательные вещества. Для этого включите в рацион побольше фруктов (особенно в период осенне-весеннего авитаминоза).
Аллергия
Зачастую шелушение кожи лица возникает в результате аллергической реакции на содержащуюся в средствах для умывания ланолиновую кислоту. Цветение растений, аллергенные продукты, лекарства также могут вызвать реакцию кожи.
Если проблема заключается в средстве для умывания, следует обратиться за консультацией к профессионалу. В случае непрекращающегося зуда не затягивайте с визитом к врачу. Поскольку данное явление может быть не простым раздражением, а симптомом инфекционного кожного заболевания.
Сухая кожа
Как мы уже отмечали, основная проблема кожи – это отсутствие влаги. Как ее решить? Необходимо прекратить пользоваться мылом при умывании. Рекомендуется заменить его на мягкие, очищающие, не спиртосодержащие средства, такие как:
- пенки,
- муссы,
- гели.
причины шелушения кожи
Что такое купероз и как от него избавиться?
Купероз может быть как самостоятельным проявлением изменений в коже, так и признаком серьезных болезней. Купероз протекает в несколько стадий:
- Быстрое покраснение без явных причин. Через время краснота пропадает без последствий – сосуды еще эластичны, чтобы восстановить свое первоначальное состояние.
- На коже появляется характерный узор из сосудов. Это признак того, что сосуды не могут вернуться к нормальному состоянию.
- Хронические нарушения циркуляции крови и недостаток питания клеток кожи.
Как лечить розацеа и купероз знает врач-косметолог. Избавиться от кожных патологий можно комплексно, установив причину заболевания. Если купероз вызван болезнью внутренних органов, в первую очередь лечить нужно их. Применение только наружных средств устранит проявления купероза, но не застрахует от появления новых сосудистых звёздочек. Сочетание методов терапии, которые дополняют друг друга, позволит добиться стойкого результата.
Пустулы – мелкие гнойнички на лице
Пустула – воспалительный угревой элемент, внутри которого содержится полость, наполненная гнойным содержимым. Ее размер может достигать 10 мм. Форма бывает конусообразной, плоской, полушаровидной. Пустула может образоваться как самостоятельный элемент или из папулы. При появлении гнойничков на лице причину необходимо искать в воспалительном процессе, протекающем в коже.
Понять, что образовалась именно пустула можно по белой головке прыща*. Его содержимое обычно белого, желтоватого, а иногда зеленоватого оттенка. Содержимое пустулы может подсыхать, сверху на ней образуется корочка, отпадение которой может привести к появлению пятна гиперпигментации.
При возникновении даже маленьких гнойничков на лице необходимо принять меры, так как они могут превратиться в индуративные угри. При этой форме акне воспаление распространяется в глубокие слои кожи. Разрешение таких угревых элементов может оставлять после себя атрофические рубцы.32
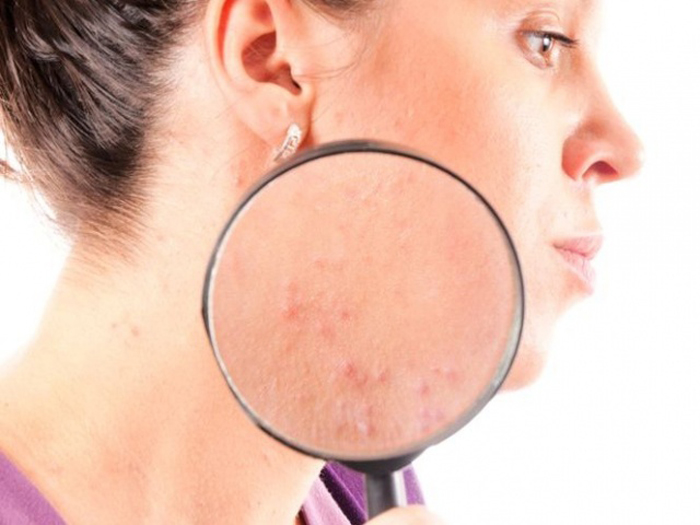
Аллергия на лице: причины
Механизм развития аллергии на лице обычно объясняется отклонениями в работе иммунной системы. Сенсибилизация ¬– сложное и сугубо индивидуальное явление, поэтому у всех людей реакция на одно и то же вещество может быть разной.
Одна из наиболее частых причин возникновения аллергии на лице заключается в наследственности. Поэтому если у одного или обоих родителей наблюдается аллергия, скорее всего, она передастся по наследству их ребенку.
Склонность к аллергии на лице может появиться не только в младенчестве, но и в течение жизни. Особенно часто такая вероятность возникает после перенесенных тяжелых продолжительных заболеваний, ослабляющих организм. Длительный курс приема медикаментов также может стать серьезной предпосылкой для появления и развития аллергических реакций на лице.
В последнее время стали выделять еще один фактор, влияющий на появление аллергии. Речь идет о загрязненной экологии. Также на склонность к аллергическим реакциям влияют хроническая усталость, постоянные стрессы, недосыпания, несбалансированное питание и прочие факторы, подрывающие защитные силы организма.
Можно выделить такие основные причины появления аллергии на коже лица:
- Пищевая аллергия на лице провоцируется употреблением некоторых продуктов питания. Наиболее опасными для аллергиков считаются орехи, ягоды, фрукты и овощи красного цвета, продукты пчеловодства, яйца, морепродукты, шоколад, цитрусовые, консервы, чипсы.
- Физический контакт с веществом-аллергеном. В качестве раздражителя обычно выступают сплавы металлов, изделия из латекса, средства бытовой химии и так далее. Очень распространена аллергия на косметику на лице.
- Контакт с животным. Белок, вырабатываемый собаками, кошками и другими домашним питомцами зачастую оказывается раздражающим фактором, способным вызвать у чувствительных людей аллергию в виде сыпи и пятен на лице и глазах (веках).
- Иногда аллергия становится ответной реакцией организма на употребление медикаментов или вдыхания определенных веществ (пыли, пыльцы растений, химических испарений).
- Укусы насекомых. У некоторых людей места укусов комаров, слепней, ос и других насекомых сильно распухают, отекают и краснеют. Обычно такая реакция проходит в течение одних-двух суток.
- Холодовая аллергия на лице. Может проявиться от пребывания человека в холодном помещении или на улице, от ветра, контакта с холодной водой, а иногда – от употребления холодных напитков и еды.
- Аллергия на лице на солнце (фотодерматит). Проявляется от пребывания под прямыми солнечными лучами.
Обзор
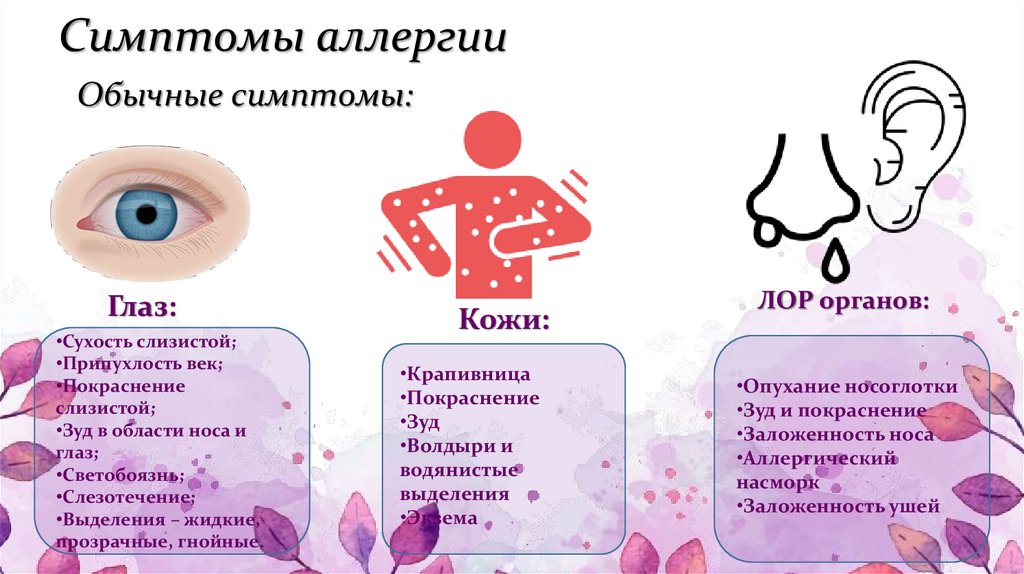
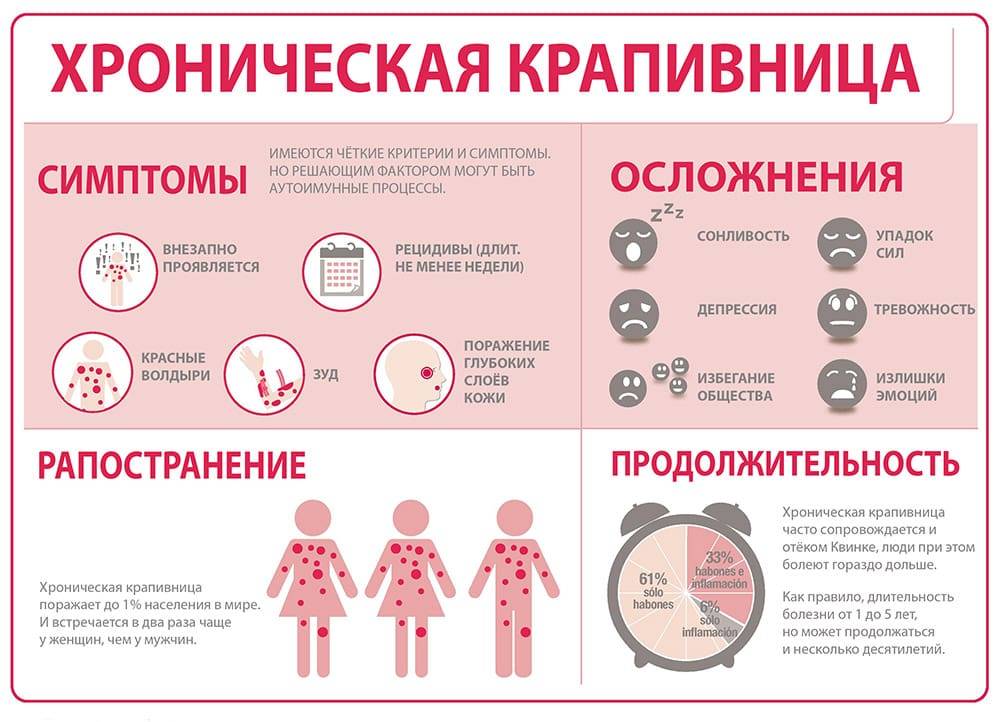
Крапивница — это приподнятая над поверхностью кожи красная зудящая сыпь, которая появляется при воздействии аллергических веществ.
Сыпь может появиться лишь на одной части тела или охватывать обширные участки кожи. Острая крапивница появляется в течение нескольких часов или дней и также быстро исчезает. Если сыпь не проходит за 5-6 недель говорят о хронической крапивнице. Иногда крапивница может рецидивировать, то есть появляться снова после выздоровления.
Крапивница — распространенное заболевание. По статистике, с ним рано или поздно сталкивается примерно каждый шестой человек. Чаще от крапивницы страдают дети, женщины в возрасте от 30 до 60 лет, а также люди со склонностью к аллергическим реакциям. Хроническая крапивница встречается реже, предрасположенность к ней в 2 раза выше у женщин, чем мужчины. Из всех аллергических заболеваний крапивница по распространенности занимает 2 место после бронхиальной астмы.
Диагностика крапивницы основана на характерном внешнем виде сыпи и связи её с действием различных токсических аллергических веществ, которые могут быть внешнего происхождения — поступать из окружающей среды — или внутреннего происхождения — вырабатываться в организме. Анализы и обследования направлены на поиск аллергена, который провоцирует развитие сыпи.
Легкая сыпь нередко проходит сама, для этого достаточно исключить воздействие причинных факторов. Однако при обильной стойкой сыпи требуется медикаментозное лечение, иногда, госпитализация в больницу. Без лечения тяжелые формы крапивницы могут осложняться отеком Квинке. Это быстроразвивающийся сильный отек кожи, подкожной жировой клетчатки и слизистых оболочек, который чаще развивается на лице и половых органах. Если отек распространяется на слизистую глотки и гортань, это может привести к удушью и смертельному исходу.
Этиология
Ряд Дерматозов имеет наследственный характер (см. Генодерматозы). От них следует отличать врожденные Д., которые возникают в результате внутриутробных интоксикаций, инфекций, нарушений кровообращения плода и не передаются по наследству.
Причины Д. можно разделить на экзогенные и эндогенные. Экзогенные— это разнообразные физ., хим. и биол, факторы окружающей среды. К физ. факторам развития Д. относятся механические раздражители, высокая и низкая температура, ультрафиолетовые лучи, ионизирующая радиация, электрический ток. Хим. факторы, способные вызвать Д., весьма многочисленны (хим. вещества на производстве, в быту, лекарства, пищевые продукты); при непосредственном действии хим. веществ на кожу возникают, напр., дерматиты (см.), в случае попадания внутрь организма — крапивница (см.), токсидермия (см.). В группу биол, факторов входят различные инфекционные агенты, животные паразиты (см. Дерматозоонозы, Паразитарные дерматозы). Инфекционные агенты вызывают Д., проникая в кожу непосредственно из окружающей среды или через органы дыхания и пищеварительный тракт; при этом изменение кожи может быть вторичным — как один из симптомов инфекционной болезни (тиф, скарлатина и др.) или самостоятельным инфекционным дерматозом (см. Грибковые заболевания кожи, Пиодермия и др.). Иногда бывает достаточно одной экзогенной причины, способной преодолеть защитные свойства кожи, чтобы вызвать развитие Д. (сильное трение, ожог, отморожение, большие дозы ультрафиолетовых лучей и ионизирующей радиации, крепкие к-ты и щелочи, внедрение чесоточного клеща). Однако в большинстве случаев необходима дополнительная причина, нарушающая механизмы защиты и приводящая к изменению реактивности организма. Так, загрязнение кожи, микротравмы могут способствовать развитию пиодермии или микозов. Сосудистые расстройства в коже снижают ее сопротивляемость физ. раздражителям, повышение проницаемости кожи благоприятствует проникновению хим. веществ, выделение потовыми железами сахара при диабете создает условия для развития микроорганизмов и т. д.
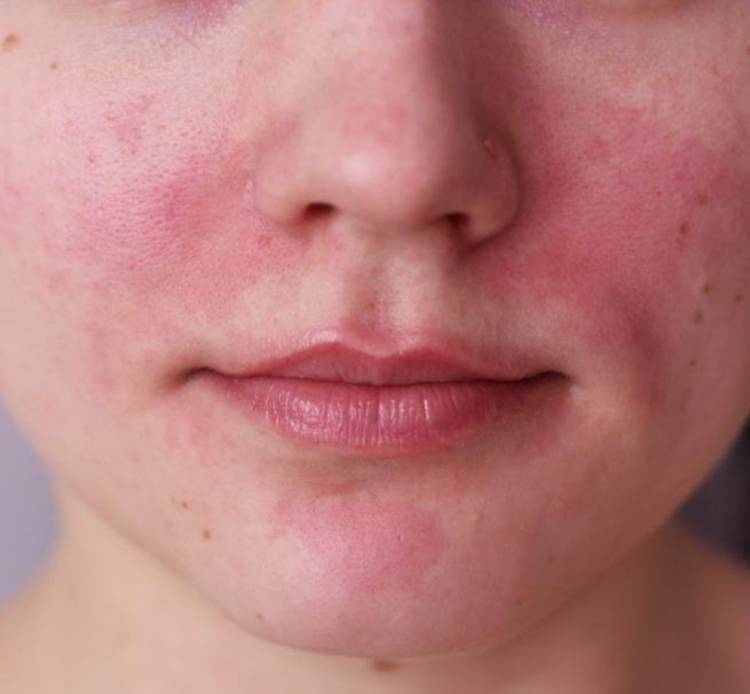
Какие отличия купероза и розацеа?
Что такое купероз и розацеа понять легко. Но заболевания сложно отличить друг от друга без квалифицированной помощи. Купероз или розацеа определить можно по симптомам. Главное отличие – купероз никогда не сопровождается гнойными воспалениями, кожа гладкая, без уплотнений.
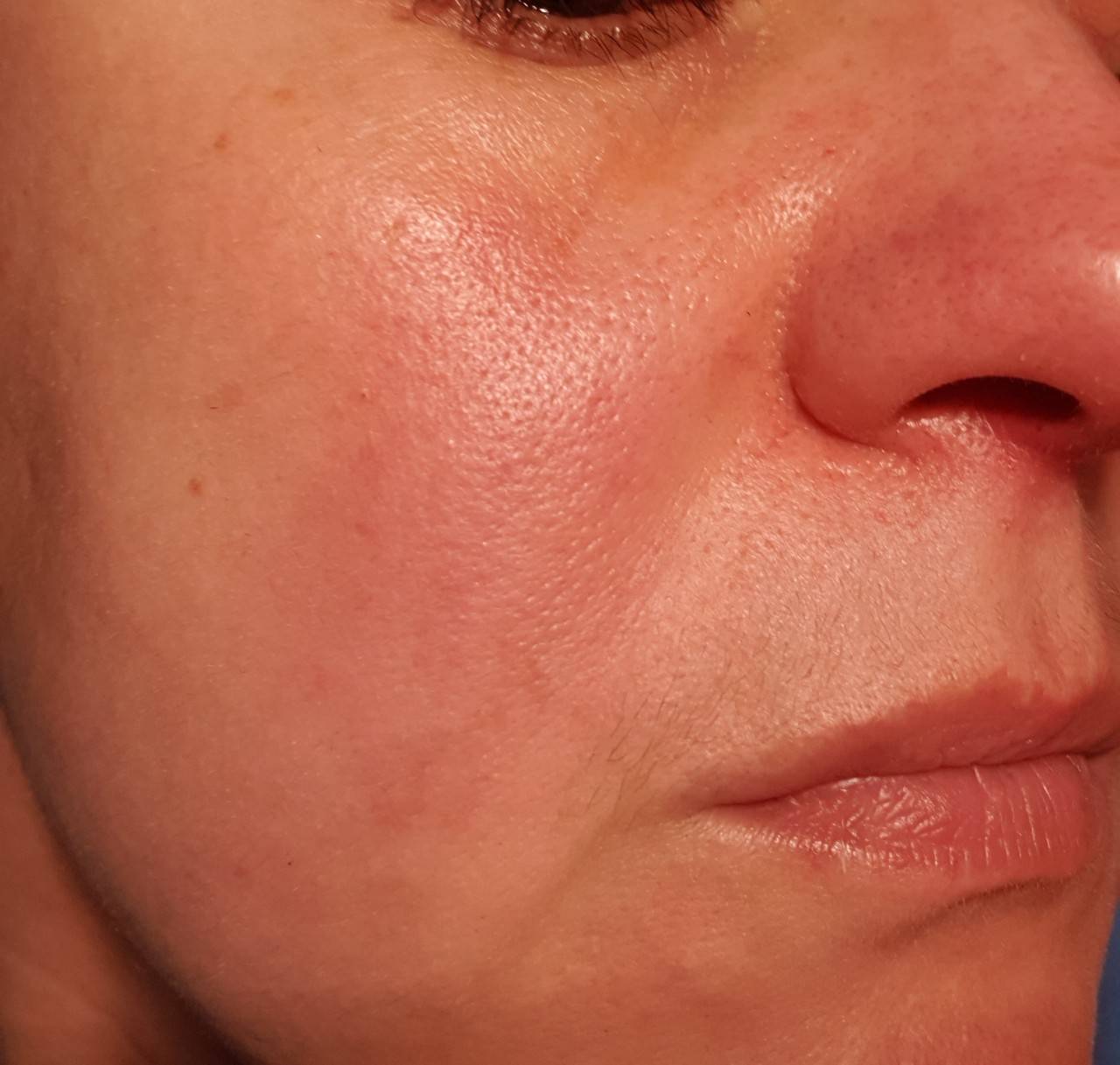
Купероз и розацеа на лице имеют отличия в симптоматике. При куперозе поражаются малые и большие кровеносные сосуды, из-за чего кожа приобретает красноватый оттенок. В редких случаях купероз сопровождается огненным цветом кожи – возникает чувство, что кожа горит, но на самом деле болезненных симптомов нет.
В отличие от купероза розацеа сопутствуют болезненные ощущения. Кроме покраснений образуются гнойные воспаления, неровный рельеф. Отличие розацеа от купероза на лице – зуд.
Разница между куперозом и розацеа – течение заболевания. Розацеа проходит в несколько стадий:
- Эритематозная. Возникает временное покраснение кожи. В последующем покраснение приобретает стойкий характер.
- Папуло-пустулезная. В зоне покраснения появляются высыпания, наполненные красноватой жидкостью. Они возникают из-за нарушений метаболизма в коже и расширения сосудов. Кровь просачивается в окружающие ткани, окрашивая их в характерный цвет.
- Фимозная. На коже формируются уплотненные узелки и бляшки.
- Риноформа. Сопровождается увеличением размеров носа. Эта стадия характерна только для мужчин.
Виды и первые симптомы экземы на лице
Симптомы заболевания зависят от вида экземы. Их несколько.
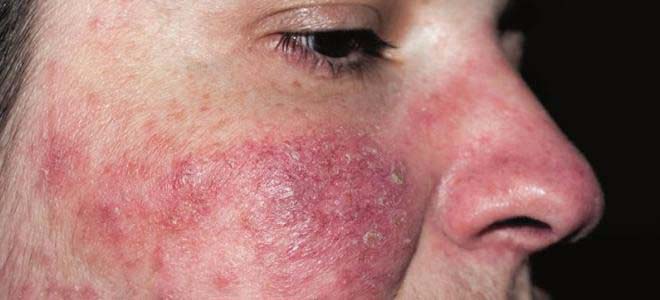
Истинная
Истинная экзема (идиопатическая) на лице, при остром течении, имеет мокнущую форму. Мокнущая экзема на лице развивается из-за большого количества кровеносных сосудов в этой области. Заболевание начинается остро и имеет несколько характерных стадий протекания:
- эритематозная (начальная) – покраснение кожи – появляются симметричные зудящие красные пятна;
- папулезная – на покрасневшей поверхности образуются возвышения – папулы;
- везикулезная – на папулах появляются пузырьки (везикулы) с прозрачным содержимым; беспокоит сильный зуд;
- эрозивная – пузырьки лопаются, образуя эрозии; на их поверхности появляются серозные колодцы – серозная жидкость выходит из них и скапливается на поверхности в виде капель росы;
- корковая – эрозии присыхают, образуются корочки; после их отпадения остаются сначала сухое шелушение, а потом пигментные пятна на коже.
Переход острого течения в подострое и хроническое происходит постепенно. Поверхность пораженных участков приобретает синюшную форму, везикулы на ней появляются во время обострения и их значительно меньше, чем при остром течении. Постепенно поверхность становится сухой, на ней появляется выраженное шелушение. Это сухая экзема на лице. Но иногда даже хроническое течение может быть мокнущим.
Микробная

Микробная экзема на лице развивается на фоне какой-то уже существующей кожной инфекции. На лице это может быть бактериальная (стрептококковая, стафилококковая) или грибковая (кандидомикозная). Микробный вид на лице может иметь следующие формы:
- Сикозоформную – развивается на фоне кожных инфекций в области усов и бороды у мужчин; иногда сикоз развивается при порезах во время бритья.
- Паратравматическую – воспаление развивается на фоне инфицированных ран и ожогов.
- Монетовидную (нумулярную, бляшечную) – с округлыми высыпаниями, на поверхности которых развиваются все характерные стадии экземы; иногда эта форма имеет абортивное течение и тогда на коже появляются зудящие сухие красные шелушащиеся пятна – экзематиды, похожие на проявления псориаза.
Микробная экзема начинается на поверхности пораженной инфекцией кожи сначала с одной стороны, но затем она приобретает рецидивирующее течение и симметричный характер – на здоровой стороне появляется такой же участок поражения.

Себорейная экзема
Себорейная экзема на лице является следствием повышенного салоотделения на фоне нейроэндокринных нарушений. Кожное сало изменяет свой химический состав, становится более густым, закупоривает сальные протоки. В закрытых протоках развивается инфекция, а затем присоединяется аллергия.
Признаки себорейного поражения: красноватые узелковые высыпания на лице (бровях, щеках) и на границе с волосами. Через некоторое время их головки становятся желтыми – признак нагноения. Вся пораженная поверхность покрыта серовато-желтыми жирными чешуйками. Зуд умеренный.
На границе с волосистой частью головы при себорейной экземе образуется красная кайма, покрытая жирными чешуйками, ее часто называют короной. Образующиеся крупные бляшки имеют неровные фестончатые края. Когда острая стадия заболевания заканчивается, очаги бледнеют по направлению от центра к периферии, образуя кольцевидные фигуры.
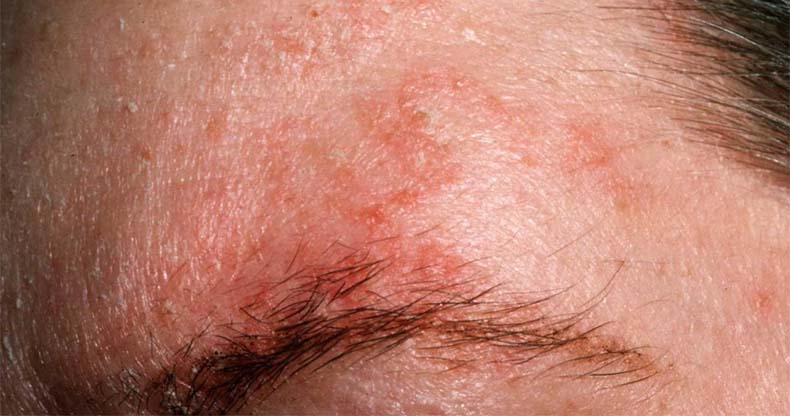
Профессиональная экзема
Причиной является воздействие раздражающих веществ в процессе профессиональной деятельности. В лицевой области встречается редко, но иногда бывают и такие случаи. Со временем на коже развивается контактный дерматит (воспаление кожи), приобретающий характер симметричного воспалительного процесса.
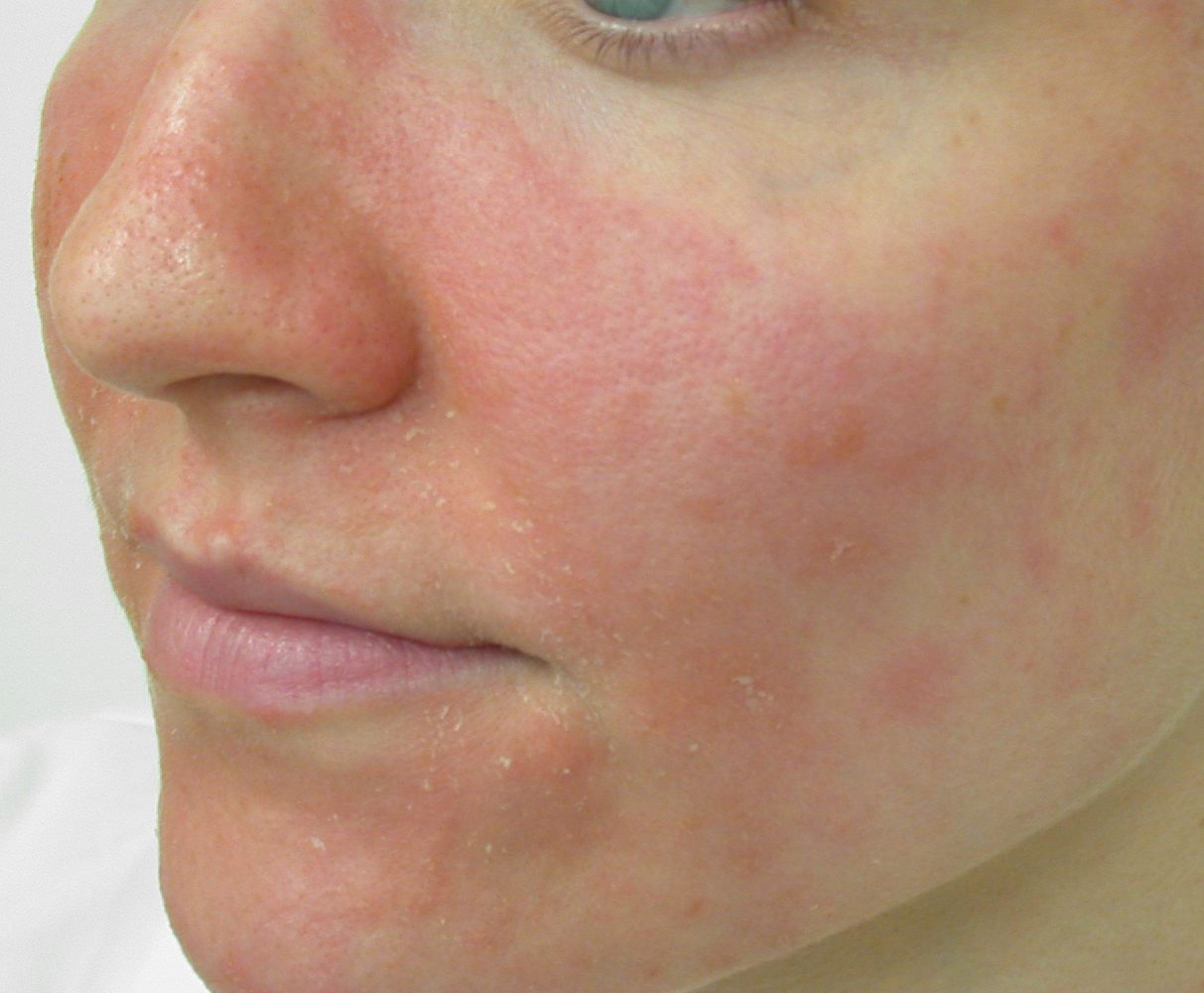
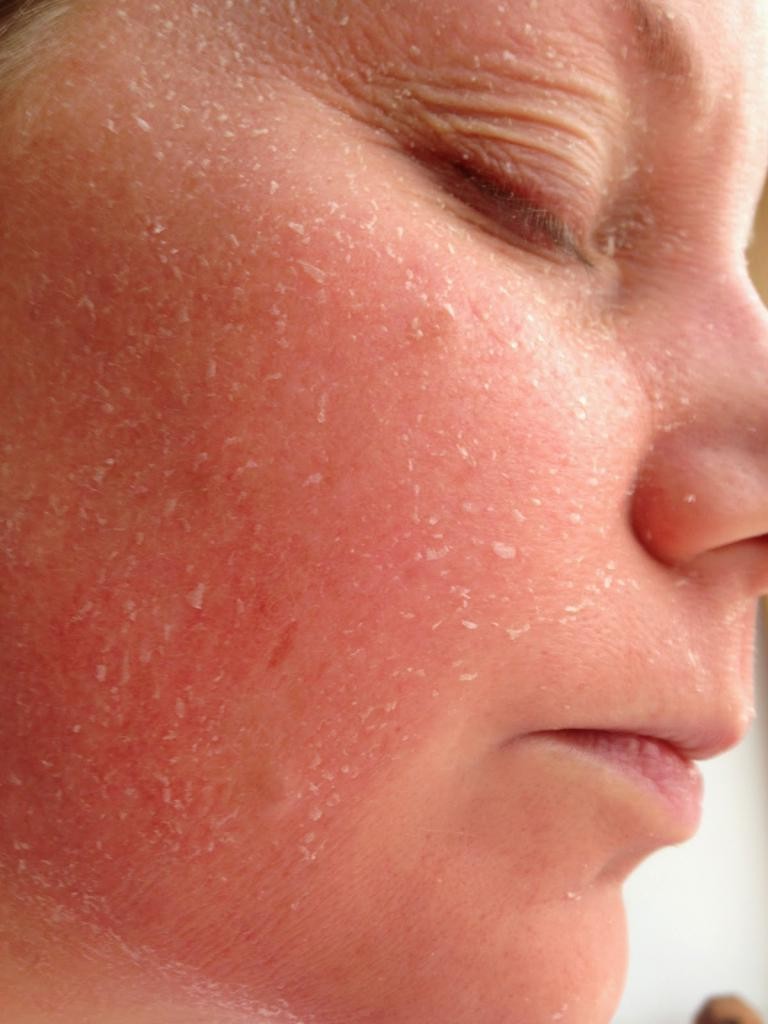
Признаки шелушения кожи
С точки зрения физиологии шелушение кожи — это массовое скопление ороговевших чешуек (мертвых клеток кожи) на поверхности эпидермиса.
Распознать проблему довольно просто:
◉ кожа становится грубой и шершавой на ощупь;
◉ в области щек и в зоне вокруг глаз появляется чувство стянутости, которое усиливается после умывания;
◉ кожа приобретает тусклый оттенок, ее рельеф становится неоднородным;
◉ на всем лице или на его отдельных участках можно заметить белый налет или мелкие чешуйки кожи.
Все эти «симптомы» сигнализируют о том, что процесс обновления кожи, вероятно, сбился с ритма. Ороговевшие частички кожи не отшелушиваются, незаметно освобождая место новым клеткам, а остаются на поверхности.
Это явление является не причиной, а следствием проблемы. Почему шелушится кожа на лице, подробно разберем в следующем разделе.
Раздражения после бритья: болезни кожи, новообразования
Данный фактор воспаления стоит рассматривать как отдельный!
• Болезни кожи, провоцирующие высыпания, пиодермические симптомы, смену рельефа поверхности эпидермиса, а также пересыхание, зуд и жжение, могут рассматриваться в качестве дополнительных причин возникновения раздражения на лице, в области усов и бороды. Прыщи, угревая сыпь, папулы и пустулы могут усугубить проблему. Срывая лезвием корочки, вы открываете “ворота для инфекции”, а также разносите возбудителей воспалительного процесса по поверхности кожи. В результате, уже через несколько часов кожа краснеет и чешется, местами болит, возникает гиперемия, отечные участки. Множественное количество открытых ранок способствует проникновению вирусов и бактерий. Диагностироваться могут контактный дерматит, угревая сыпь, фолликулит;• Во время бритья нужно внимательно относиться к новообразованиям. Срезая папилломы и бородавки, вы разносите вирус по поверхности кожи, который через микротрещины и порезы попадает в структуру, вегетирует, развивается, распространяется и проявляется новыми новообразованиями. Повреждение родинки может повлечь куда более негативные, к сожалению, порой, необратимые последствия
Поэтому важно своевременно посещать специалиста для осмотра кожи, диагностики новообразований, их удаления современными методами!
Раздражение кожи после бритья может возникать по целому ряду причин. Это некачественные станки, неправильная техника применения электробритвы, механическое повреждение кожи сильными нажатиями в процессе удаления волос с лица, непрофессиональная эпиляция в случае обращения в косметологические салоны. Также стоит отметить возможность воспаления по причине плохого качества воды или аллергических реакций на компоненты косметики. Немаловажным является фактор состояния здоровья и систем жизнеобеспечения. Способствуют проявлению и развитию воспалительного процесса на лице, изменению влажности кожи, шелушению и зуду болезни ЖКТ, плохой иммунитет, неправильное питание, гормональные изменения. Это еще раз свидетельствует о необходимости обращения к специалистам, если проблема систематическая!
Здоровая кожа без прыщей и раздраженияПриглашаем посетить Дерматологический центр на Филатова и Почтовом. Прием дерматолога и дерматохирурга, запись на консультацию профильных специалистов, стандартные лабораторные исследования, прик-тесты на аллергии, инструментальное обследование и аппаратные процедуры. Запись по телефону (098) 530-60-40!
Важная информация:
Почему кожа на лице шелушится?
В каждом отдельном случае при выраженном шелушении кожи желательна индивидуальная консультация специалиста
Но важно понимать, что шелушение кожи — как на лице, так и на теле — в большинстве случаев свидетельствует о нарушении ее гидролипидной мантии. Это естественный защитник кожи, который оберегает ее от обезвоживания и негативного воздействия внешних факторов
Защитный барьер кожи может подвергаться риску в силу самых разных причин. Вот четыре наиболее часто встречающиеся в повседневности.
Сухой тип кожи
Кожа сухого типа страдает от дефицита собственных липидов (жиров), которые, в свою очередь, обеспечивают целостность защитного барьера и препятствуют потере влаги. Это означает, что сухая кожа больше подвержена влиянию факторов окружающей среды, чаще страдает от обезвоживания и, как следствие, шелушится.
Погодные условия
Экстремально низкая температура, ледяной ветер, снежная буря способны пробить брешь в защитном барьере кожи; усугубляет ситуацию очень сухой воздух в натопленных помещениях. Вот из-за чего (и не только) кожа на лице особенно сильно сохнет в зимнюю пору, шелушится и трескается.
Солнечное излучение
Ультрафиолетовые лучи постепенно «вытягивают» ценную влагу из клеток кожи, поэтому продолжительное пребывание на солнце без защиты может спровоцировать серьезное обезвоживание — не говоря о рисках получить ожог. В случае слишком активного воздействия солнца и вследствие сильного повреждения кожа не просто шелушится, а буквально слезает хлопьями. Тем, кто любит увлекаться загаром во время отдыха, пренебрегая средствами с SPF и увлажняющим кремом, знакома эта ситуация.
Неподходящий уход за кожей
Одним из основных факторов, провоцирующих обезвоживание кожи и, как следствие, шелушение, является неправильно подобранная бьюти-рутина или некорректное использование косметических средств. Какие основные ошибки совершают девушки и женщины в уходе за кожей?
1. Чрезмерное или слишком агрессивное очищение.
Очищение лица «до скрипа», использование средств, подобранных не в соответствии с типом кожи, умывание горячей водой — все эти факторы могут привести к нарушению уровня pH кожи. В результате способность защитного барьера удерживать влагу снижается, а обезвоженность приобретает постоянный характер, отчего кожа может начать шелушиться.
2. Некорректно подобранный крем
Увлажняющий крем — основа основ бьюти-рутины: регулярное увлажнение требуется коже любого типа, включая жирную. Подбирая уход, учитывайте тип кожи, ее состояние и фактор сезонности. В холодное время года (зимой, ранней весной и поздней осенью) целесообразно применять питательные формулы, обогащенные липидами. Они создадут защитный слой на поверхности кожи и будут препятствовать потере влаги. Совсем не случайно в состав средств от шелушения кожи лица, помимо увлажняющих компонентов, входят, например, масла, легкие силиконы, керамиды, сквалан. Они поддерживают барьерные функции кожи и восполняют недостаток собственных необходимых элементов.
Диагностика острой и хронической крапивницы
Чтобы поставить диагноз, врачу обычно достаточно взглянуть на кожную сыпь. Однако некоторые диагностические тесты все же потребуются, чтобы определить причину заболевания и выбрать правильную тактику лечения.
Вам могут задать следующие вопросы:
- где и когда появилась сыпь;
- что вы ели непосредственно перед появлением сыпи, а также чем вы обычно питаетесь;
- какие лекарства вы принимаете;
- насколько близко вы встречаетесь с аллергенами в быту и на работе: нет ли у вас домашних животных, вредных производственных факторов, например, контакта с химическими реактивами или латексом и др.;
- не кусало ли вас какое-либо насекомое непосредственно перед проявлением симптомов;
- каково общее состояние здоровья на данный момент и не болели ли вы недавно инфекционными болезнями;
- были ли вы недавно за границей, и если да, то где;
- болел ли крапивницей кто-то из вашей семьи.
Для диагностики острой крапивнице дерматолог может направить вас к аллергологу для проведения кожных аллергологических проб, чтобы уточнить вид аллергена. Если симптомы крапивницы не проходят дольше шести недель, требуется более углубленная диагностика её причин. Вам могут назначить ряд анализов и обследований:
- общий анализ крови — позволяет выявить анемию, признаки воспаления и аллергии;
- анализ на уровень содержания антител в крови;
- анализ кала на наличие кишечных паразитов;
- проверка функции щитовидной железы;
- проверка функции печени.
Способы диагностики
В том случае, если на коже появилось красное пятно, которое не проходит в течение нескольких дней или изменяет свою форму/вид, лучше обратиться за консультацией врача-дерматолога. Такая мера не будет лишней, так как позволит выявить причины высыпаний и исключить серьезные патологии. Насторожить должно наличие следующих симптомов:
- Зуд или жжение.
- Шелушение кожи.
- Увеличение размеров или количества пятен.
- Болезненность при надавливании.
- Припухлость, мокнутие.
- Начало воспалительного процесса.
Для выяснения характера и особенностей образований врач выполняет осмотр с использованием дерматоскопа. Ключевое значение имеет сбор анамнеза, уточнение симптоматики, выявление сопутствующих заболеваний. После осмотра специалист назначает пациенту ряд дополнительных исследований, среди которых может быть:
- Общий анализ крови.
- Общий анализ мочи.
- Микроскопическое исследование кожных соскобов.
- УЗИ внутренних органов.
- ЭКГ и т д.
При необходимости пациенту назначается консультация других специалистов: например, терапевта, эндокринолога, гастроэнтеролога и т. д. В результате такого обследования удастся выявить сопутствующие патологии и определить, какие заболевания спровоцировали красные пятна на коже.
Важное значение на этом этапе имеет дифференциальная диагностика, так как иногда высыпания при различных патологиях могут быть идентичными. Именно поэтому требуется исключить наличие других заболеваний и аллергических реакций
Уже во время осмотра врач может заподозрить наличие той или иной патологии. В расчет берутся имеющиеся симптомы и внешний вид пятен. Например:
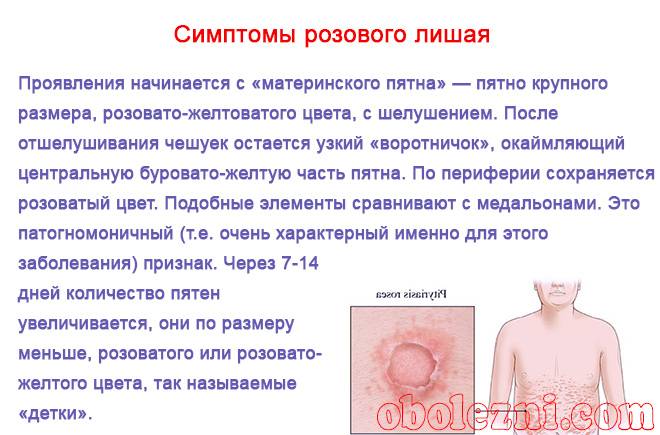
- Красные высыпания, похожие на укусы комаров, но без зуда и боли часто становятся следствием стресса или тревожного состояния. В редких случаях это может быть проявлением аллергии или розового лишая Жибера.
- Пятна в сочетании с болезненностью или зудом могут говорить о наличии аутоиммунных заболеваний, крапивницы или псориаза.
- Высыпания, внешне похожие на ожог, нередко являются проявлением атопического дерматита. Они могут сопровождаться зудом (особенно в ночное время).
- Красные болячки или бляшки, расположенные по линии роста волос, могут быть симптомом себорейного дерматита.
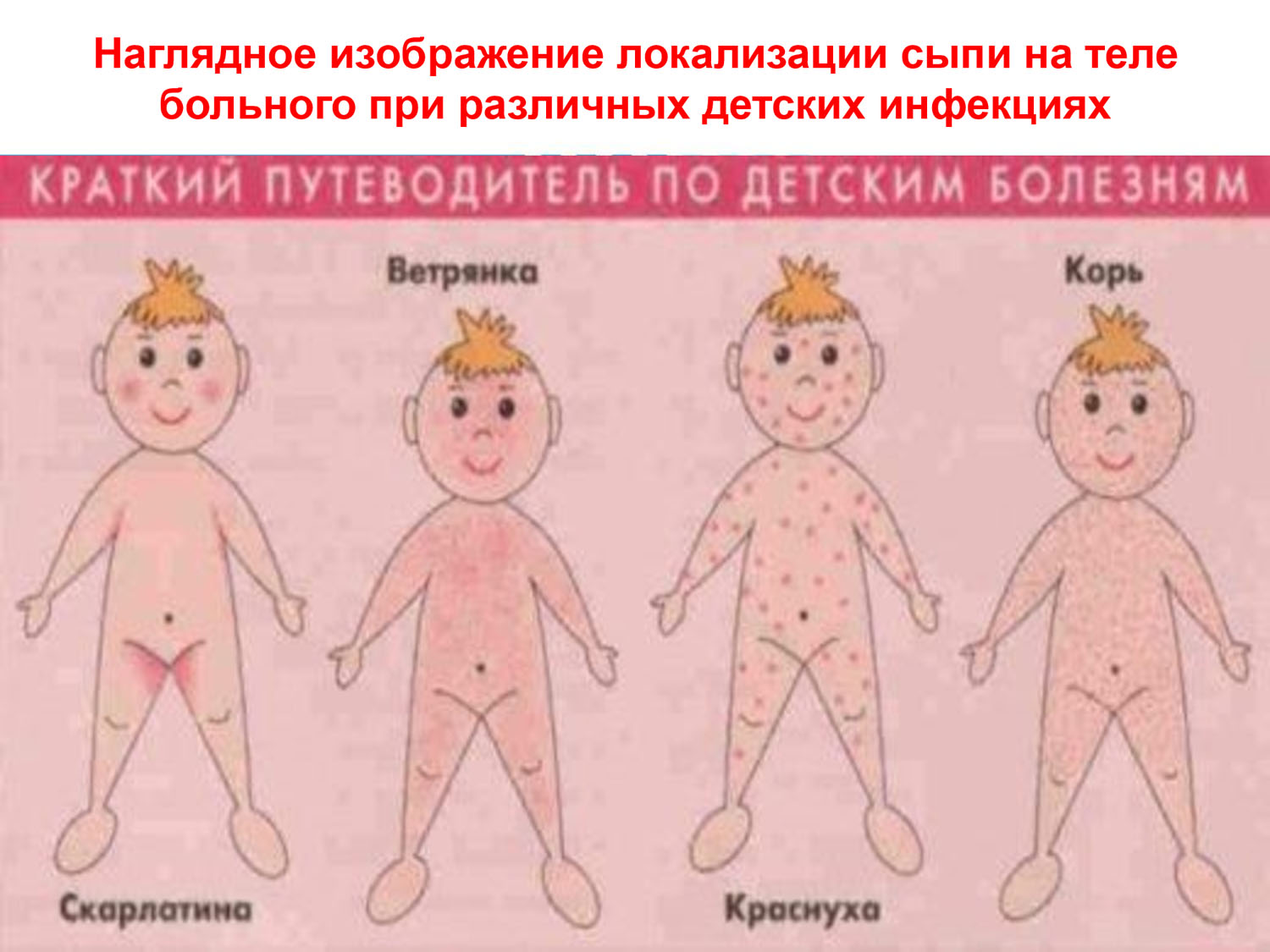
- Мелкие пятнышки по всему телу говорят о наличии кори, ветрянки или лишая. Также такая симптоматика встречается у некоторых пациентов с коронавирусом.
- Красные шершавые пятна на коже рук свидетельствуют о нехватке в организме определенных витаминов и микроэлементов. В большинстве случаев можно скомпенсировать их нехватку за счет изменения режима питания.
Как избавиться от постакне с помощью аптечной косметики и препаратов
К аптечным средствам коррекции и лечения постакне относятся:
- сыворотки и кремы, в состав которых входят AHA-кислоты, отшелушивающие омертвевшие клетки эпидермиса и способствующие выравниванию постакне;
- продукты с ретинолом, которые сужают поры, осветляют и снимают воспаление;
- средства с салициловой кислотой, позволяющие очистить поры, снять гиперемию и отёк, а также запустить регенерацию кожи;
- продукты для ежедневного ухода, регулирующие жирность кожи, позволяющие очистить кожу и профилактировать новые высыпания;
- сыворотки и кремы с отбеливающим эффектом, использующиеся для лечения пигментных пятен при постакне;
- местные препараты для лечения постакне с противовоспалительным эффектом, представленные тониками и сыворотками, которые уменьшают воспалительный процесс в глубинных слоях дермы и устраняют красноту;
- витамины и БАДы, способствующие оздоровлению кожи.