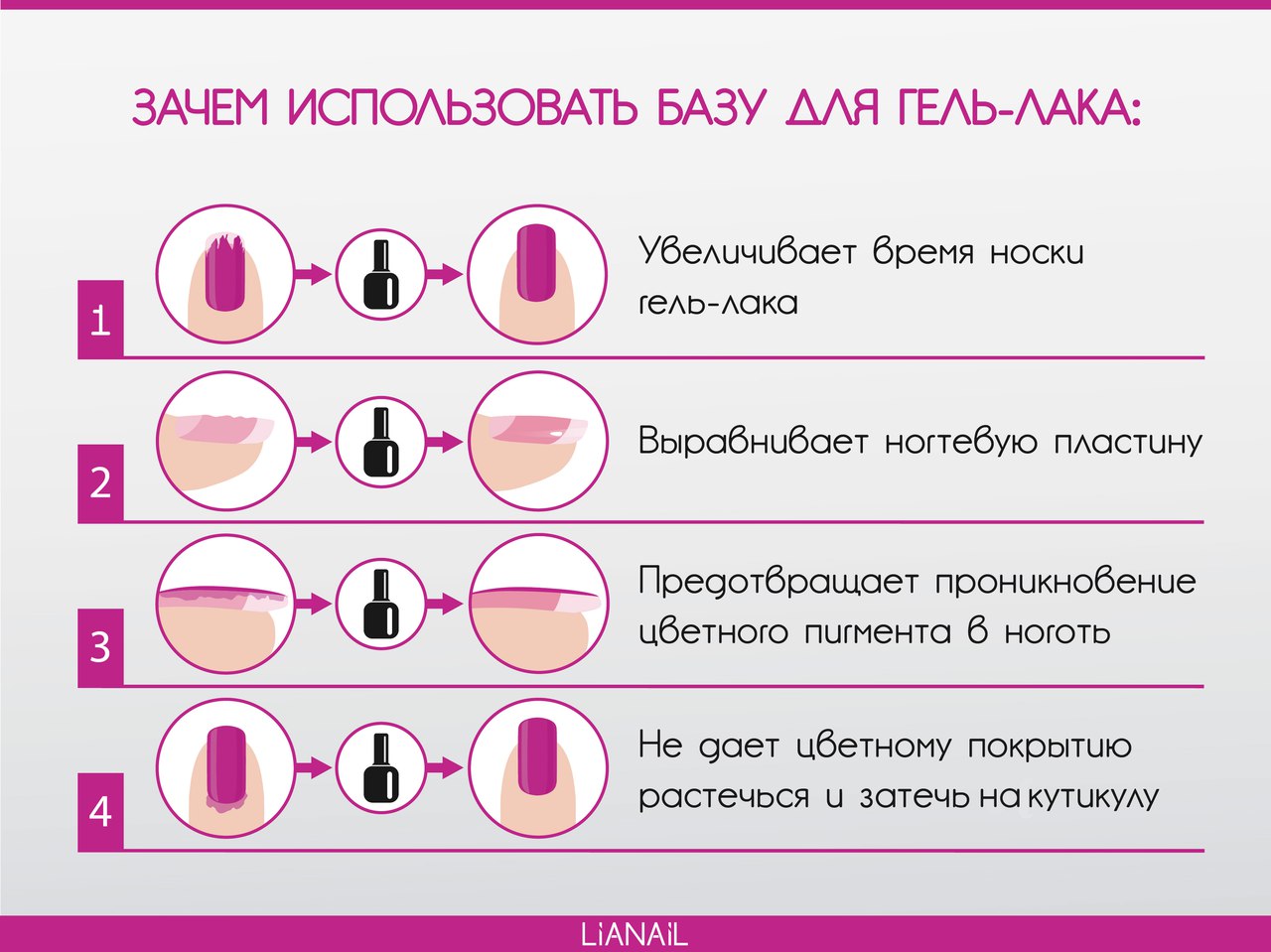
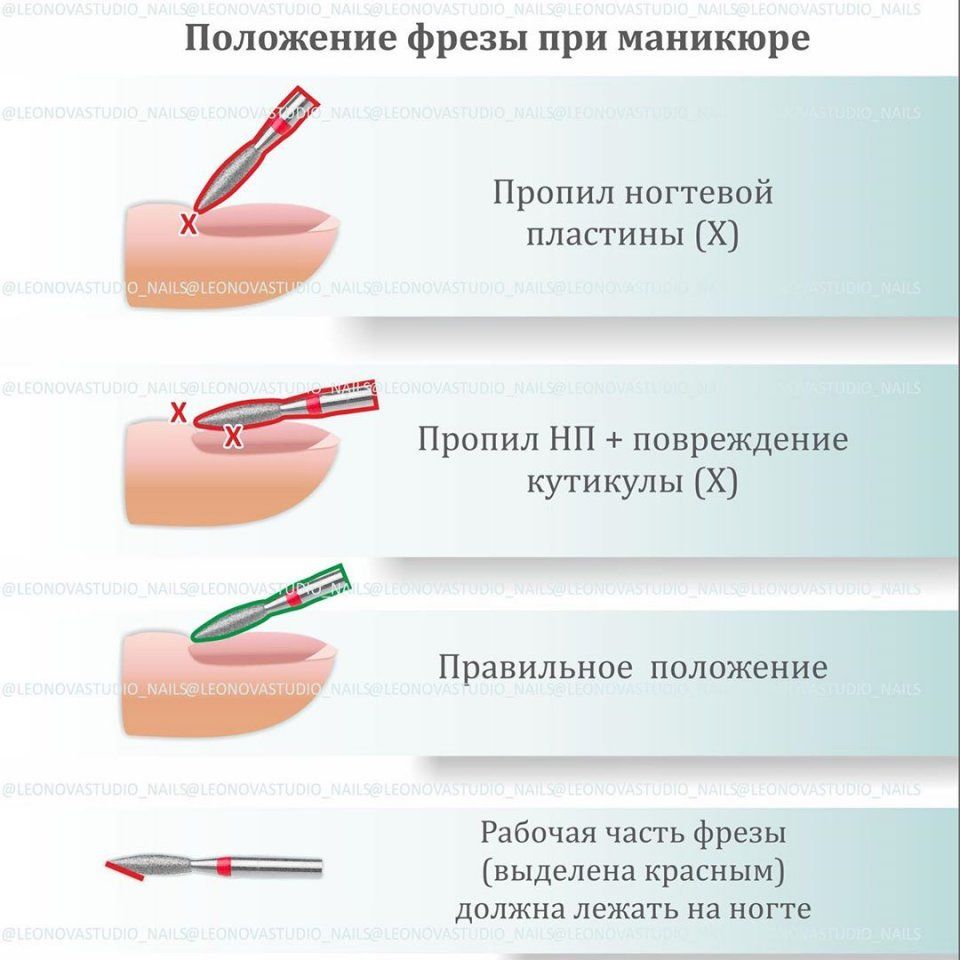
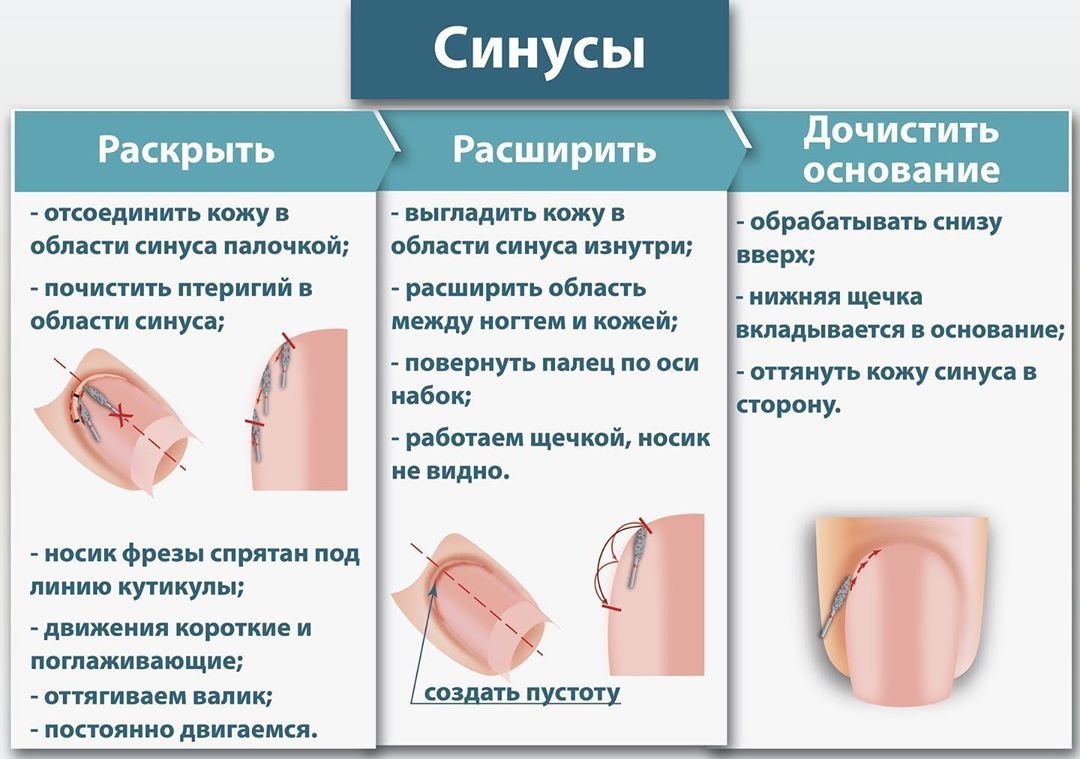
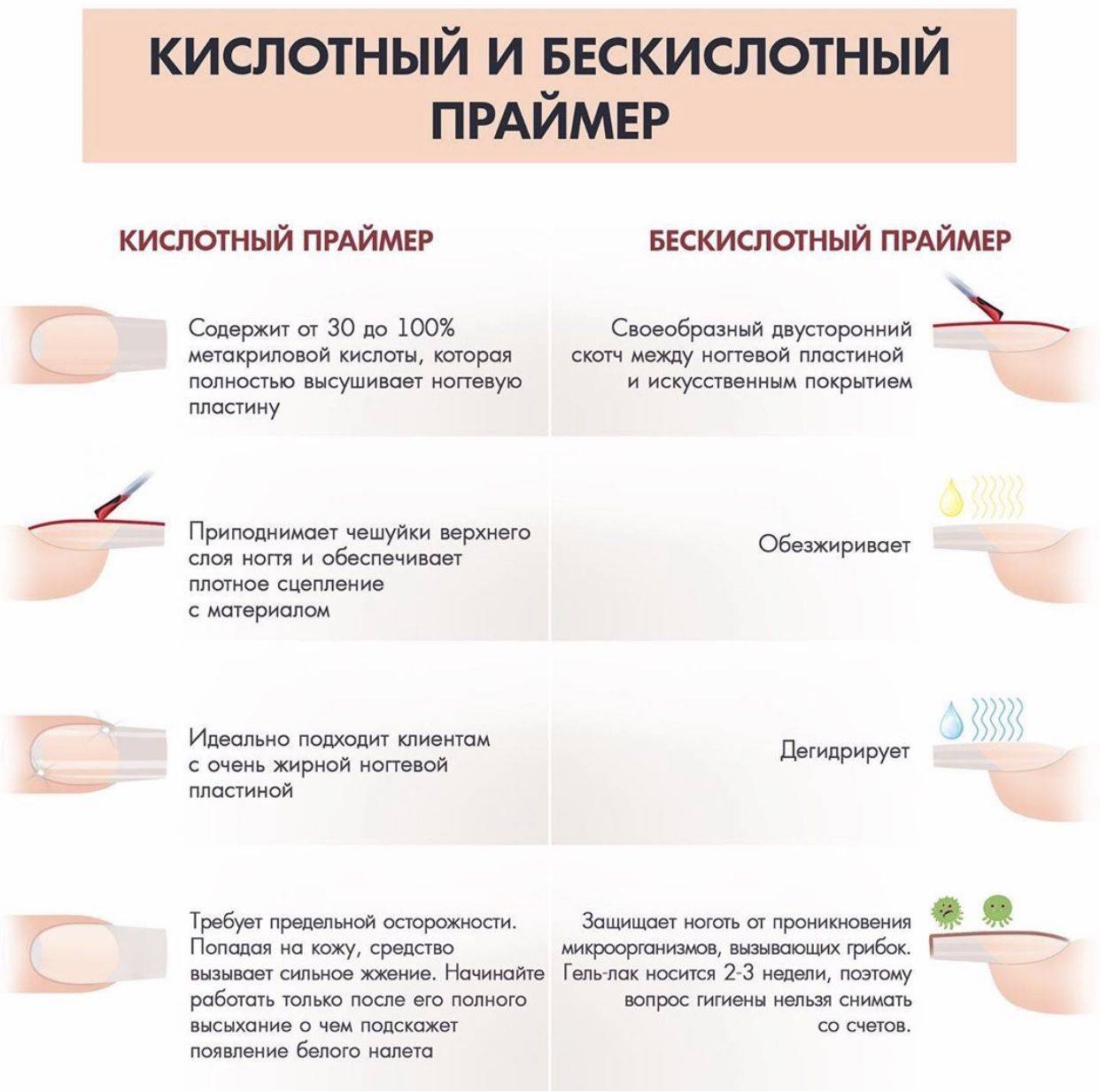
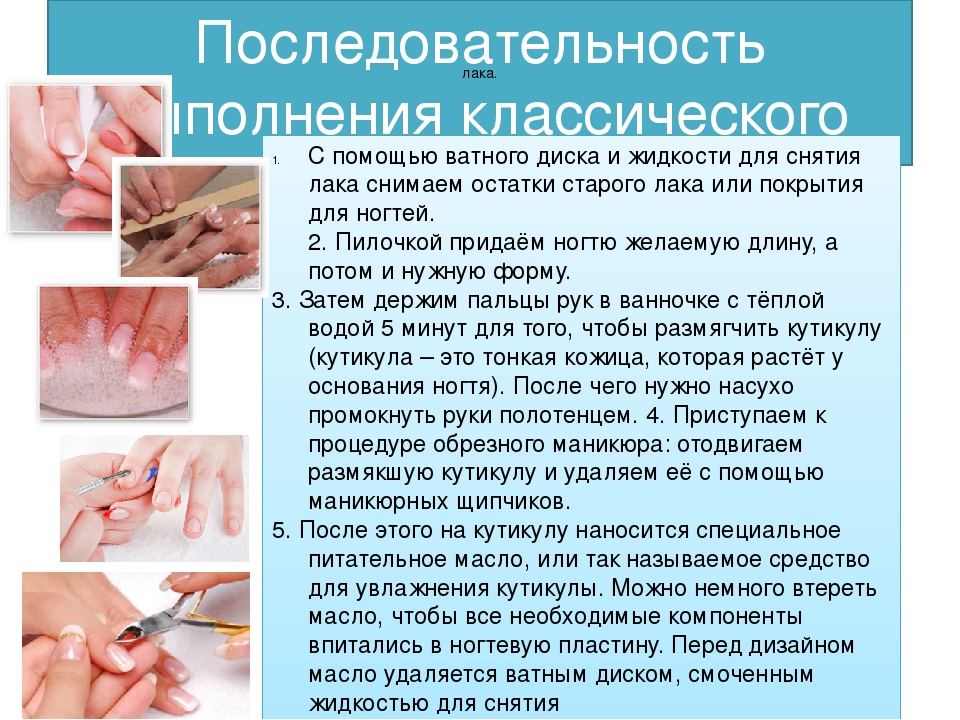
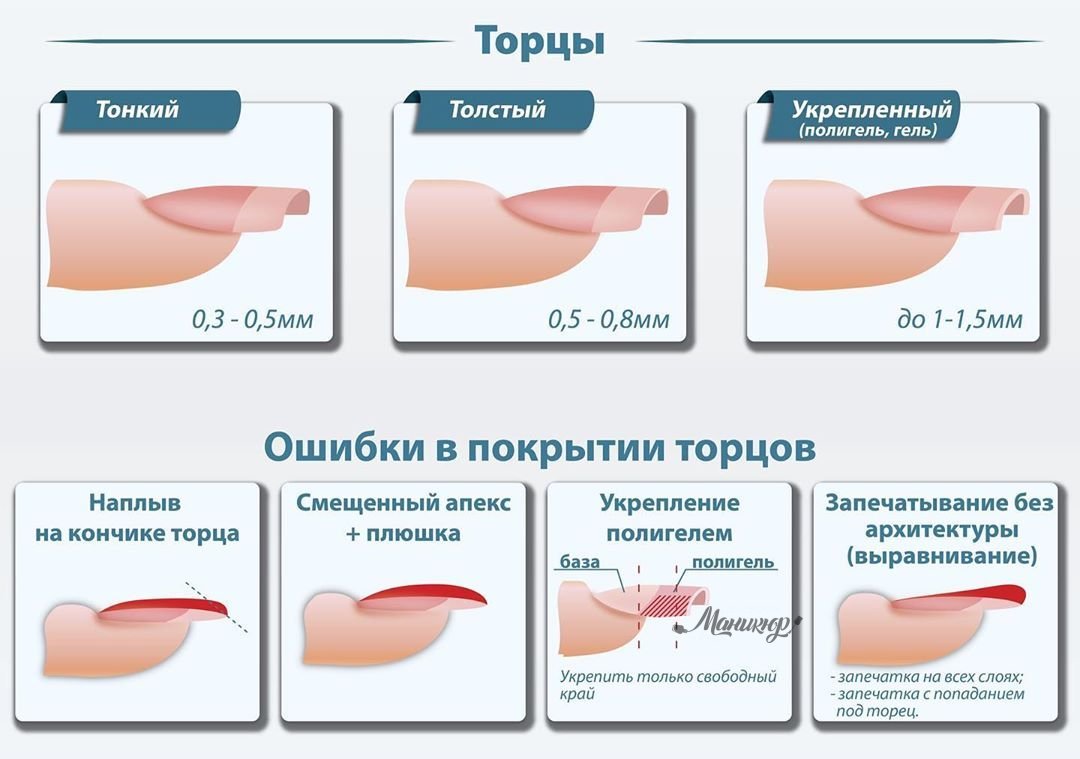
Лечение ушиба ногтя
Лечение ушиба проводят амбулаторно. При наличии подногтевых гематом, их вскрывают, прокалывая иглой ногтевую пластину. Поскольку в ней нет нервных окончаний, то эта процедура не слишком болезненна. Но при сильных ушибах возможно введение обезболивающих препаратов.
При крупных ногтевых гематомах может потребоваться удаление ногтя. Это достаточно серьезная и болезненная процедура с длительным периодом реабилитации, которую выполняют под местным наркозом.
Для того чтобы уменьшить болевые ощущения при ушибе, пациенту рекомендуют обезболивающие препараты на основе кеторолака (Кетанов, Кеторол), нимесулида (Нимид, Нимесил, Нимедар) или ибупрофена (Нурофен, Ибупром). Препараты принимают согласно с инструкцией 2–3 раза в сутки после еды.
В некоторых случаях требуется наложение гипсовой лангеты или фиксирующей повязки
В первые часы после травмы, по возможности, конечность нужно держать приподнятой. При подкожном разрыве сухожилия, переломах и трещинах костей на пальцы налагают гипсовую лангету или фиксирующую повязку.
Как предупредить паронихию?
Чтобы предупредить воспаление вокруг ногтя, тщательно соблюдайте правила личной гигиены. Правильный уход за ногтями значительно снизит риск возникновения инфекции, сохранит ваши ногти, ногтевые валики и ногтевое ложе здоровыми. Если случайно произошла травма или раздражение, сразу обработайте кожу вокруг ногтя антисептиком. Носите в сумочке спрей для антисептической обработки. Ведь неприятность в виде занозы, пореза, царапины, ссадины может случиться где угодно, а дезинфекция травмированного места предупредит инфицирование.
Чтобы не допустить паронихии, придерживайтесь следующих рекомендаций по уходу за ногтями и кожей рук, ног:
- держите руки и ноги в сухом и чистом состоянии;
- наносите увлажняющий крем после купания или каждый раз после мытья рук, если у вас сухая кожа, это поможет избежать образования трещин;
- избегайте длительного контакта с потенциальными раздражителями (химикаты, средства бытовой химии, лаки, краски), используйте защитные перчатки;
- не грызите ногти, не расковыривайте кожу вокруг них;
- не обрезайте кутикулу, особенно на ногтях ног, разрушение ногтя или кутикулы приведет к попаданию бактерий и грибков;
- не откусывайте и не отрывайте заусеницы, аккуратно обрезайте их маникюрными кусачками;
- не отращивайте слишком длинные ногти, регулярно подстригайте и сглаживайте острые края пилочкой;
- держите руки подальше от постоянного воздействия воды, избегайте попадания раздражителей или аллергенов на кожу;
- выполняйте дезинфекцию маникюрных инструментов перед процедурой;
- держите в норме уровень сахара в крови, если страдаете сахарным диабетом;
- следите, чтобы ваша обувь и носки были всегда сухими, это поможет предупредить развитие грибковой паронихии.
Если избежать паронихии не удалось, не бойтесь и обращайтесь за врачебной помощью. Мы всегда рады будем вам помочь в центре подологии Евы Корнеевой. У нас вы сможете быстро, безопасно и безболезненно вылечить воспаление вокруг ногтя. Все манипуляции выполняются в условиях 100 % стерильности без риска осложнений. Быстрая реабилитация после процедуры позволит вам вернуться к своим делам, но уже без боли и дискомфорта в пальцах.
Для записи звоните по телефону +7 (985) 489-45-86.
1
2
Что делать, если после маникюра болят кутикулы

Главным для устранения болезненности кутикулы после маникюра является степень активности патологического процесса и длительность присутствия неприятных симптомов.
Поэтому для определения тактики борьбы с признаками развития патологии вам необходимо будет учесть следующее:
- осложнение затронуло один палец на одной руке, несколько или все, что подвергались вмешательству;
- присутствуют ли помимо болезненности другие симптомы, о которых я рассказывала ранее (покраснение, отёк, снижение функции, локальная гипертермия);
- сколько дней сохраняется симптоматика;
- наступает ли у вас улучшение или ухудшение;
- есть ли признаки нагноения: выделение гнойных масс в месте болезненности, появление неприятного запаха в этой области, усиление боли с ощущением пульсации или распирания в месте повреждения.
Запомните, самостоятельные меры по устранению болезненности могут применяться только в следующих случаях:
- сразу при появлении симптома;
- если в процесс вовлечены не все пальцы;
- покраснение и болезненность не нарушают ваш ночной сон;
- внешне повреждения выглядят не ужасающе.
Серьёзным поводом для обращения к врачу будут следующие признаки патологии:
- появилось нагноение;-
- боль усиливается несмотря на все принятые меры и значительно влияет на качество вашей жизни;
- растёт отёк, покраснение стремительно распространяется;
- болят сразу несколько пальцев;
- если декоративное покрытие прозрачное или покраска ногтей не проводилась, вы заметили признаки изменения ногтевой пластины: истончение, ребристость, неестественный цвет (желтизна, зеленоватость);
- ранее принятые меры по устранению неприятности не принесли никакой пользы, а симптомы только ухудшились и сохраняются больше недели.
- если имеет место аллергическая реакция.
Поэтому главное, что нужно предпринять при появлении малейших признаков болезненности после удаления кутикулы — это как можно скорее начинать борьбу с симптомами воспаления.
Раздражающий дерматит половых органов — причины
Раздражающий контактный дерматит половых органов — это воспаление кожи. Оно проявляется покраснением (генитальная сыпь) и легким отеком кожи, возникающим в результате неспецифической реакции на прямое химическое повреждение. Агент, который действует как сильный раздражитель, вызывает повреждение эпидермальных клеток кожи и воспалительную реакцию, приводящих к покраснению, отеку и изъязвлению кожи.
Химические вещества, удаляющие липидный слой кожи или повреждающие клеточную мембрану, вызывают раздражение.
Общие раздражители:
- мыло и моющие средства;
- средства гигиены (например, тампоны, гигиенические прокладки, влажные салфетки);
- ванны, гель для душа, масла, духи;
- туалетная бумага;
- презервативы (латекс);
- слишком частое мытье половых органов;
- ношение синтетического и цветного белья.
Отдавать предпочтение очным курсам
Получить базовые знания и навыки по выполнению маникюра, а также официальный сертификат, подтверждающий это, можно за 2-3 месяца. Такую возможность за определенную плату предоставляют всем желающим очные курсы в студиях или онлайн-курсы.
Как выбрать:
- Стоит выбирать обучение в студиях. Онлайн-курсы исключают возможность получения практики, учиться по видео довольно сложно. Есть вероятность столкнуться с мошенниками.
- Ознакомиться с портфолио преподавателей.
- Внимательно изучить отзывы учеников, а не ориентироваться на громкую рекламу.
- Если возможно, то связаться с некоторыми людьми, окончившими эти курсы, узнать об их впечатлениях.
- Искать курсы с базовой программой. Новичкам, которые еще не владеют основами, нет смысла начинать изучать сложные техники.
- Узнать численность группы. Чем больше человек, тем меньше индивидуального внимания к каждому.
Виды пиодермий
По течению заболевания пиодермии делят на:
Острые
Хронические
По глубине гнойного воспаления:
Поверхностные
Глубокие
По механизму возникновения:
Первичные
Вторичные
(как осложнение другого кожного заболевания: атопического дерматита, экземы, экссудативного псориаза и другие)
По виду возбудителя заболевания (патогена):
- Стафилодермии (вызываются стафилококками):остиофолликулит, фолликулит, сикоз вульгарный, везикулопустулёз, пузырчатка новорожденных, эксфолиативный дерматит новорожденных, синдром стафилококковой обожженной кожи, синдром стафилококкового токсического шока, фурункул, карбункул, абсцесс, псевдофурункулёз, гидраденит, гранулёма пиогенная.
- Стрептодермии (вызываются стрептококками):Импетиго стрептококковое, импетиго стрептококковое буллёзное, щелевидное импетиго (заеда), лишай простой, паронихия поверхностная, интертригинозная стрептодермия, рожа, эктима обыкновенная.
- Смешанные стрептостафилодермии:импетиго стрептостафилококковое.
Импетиго
Импетиго — распространенная кожная инфекция. Почему она возникает, и как правильно ее лечить?
Подробнее

Основные рекомендации
Гелевое покрытие пользуется популярностью, но это не отменяет необходимости осуществления ухода за руками. Если девушка предпочитает обычный лак, также можно будет воспользоваться рекомендациями, описанными ниже.
В течение нескольких дней после проведения процедуры не рекомендуется посещать сауну, принимать горячую ванну и мыть посуду. Лучший вариант – на протяжении суток не контактировать с водой на протяжении долгого периода времени. Современное покрытие может справиться с моющими веществами и водой, однако, не в первые дни после нанесения.
Во время выполнения работы по дому следует использовать резиновые перчатки, чтобы защитить кожный покров. Порошок, моющее вещество и средство для мытья пола сильно сушат кожу, из-за чего появляется неприятное ощущение стянутости. Даже если покрытие на ногтях отсутствует, перчатки следует надевать.
К кухонной тёрке следует относиться максимально осторожно, поскольку одного движения достаточно для того, чтобы испортить покрытие.
Отказаться от самостоятельного использования пилочки
Одного неосторожного движения достаточно для того, чтобы герметичность лака была потеряна, а сам ноготь начал расслаиваться. Если уголочек откололся, следует воспользоваться мягким бафом.
Кроме того, выполняя маникюр в домашних условиях, нужно быть максимально аккуратными. Сдвигая кутикулу с лёгкостью можно повредить лак. Если девушка хочет самостоятельно избавиться от кутикулы, рекомендуется пользоваться специальными средствами, а не воздействовать инструментами.
Снимать гель-лак в домашних условиях не рекомендуется, поскольку девушка может нанести вред ногтевой пластине. Лучше записаться на ближайшее время на процедуру.
Для удаления грязи из-под ногтей не рекомендуется использовать острые предметы и инструменты. Лучший вариант – протереть всё с помощью мягкой щёточки.
Не ходить с покрытием больше положенного промежутка времени. Дело в том, что длительное ношение гель-лака не только ухудшает его внешний вид, но и укрепляет сцепку с ногтевой пластиной. Как результат – мастеру приходится использовать более агрессивное средство, чтобы снять покрытие.
Если девушка хочет продлить результат маникюра на максимально долгий период и всегда иметь ухоженные руки, стандартных рекомендаций будет недостаточно. Следует воспользоваться дополнительными советами профессионалов.
Лечение ногтей в клинике «Эхинацея»
Лечением заболеваний ногтей должен заниматься именно врач. Проблему нельзя игнорировать, потому что поражения ногтей могут свидетельствовать о заболеваниях внутренних органов. В этом случае врач дерматолог по характеру дефектов ногтей, может первым заметить болезнь на доклинической стадии. Ногти, как и кожа, являются индикатором состояния организма.
К кому лучше обратиться, если Вы заметили изменения Ваших ногтей? Мы советуем начать с осмотра врачом дерматологом. В нашей клинике ногти исследуются с помощью электронного оптического устройства – дерматоскопа, что дает возможность осмотреть ноготь с увеличением до 1000х
Чаще всего мы видим поражения ногтей грибками и бактериями.
Нередко с ногтей начинается псориаз, в таком случае пациенты обращают внимание на «масляные пятна» на ногтях, расслоение и борозды на ногтевой пластине. Врач дерматолог поможет эффективно избавиться от причин и проявлений кожных заболеваний
В зависимости от причин деформации ногтевых пластин мы предложим Вам помощь иммунолога, эндокринолога, кардиолога, невролога и других специалистов.
- Иммунолог: поражения ногтей могут быть вызваны аутоиммунными заболеваниями, в первую очередь псориазом и болезнетворными грибками на фоне ослабленного иммунитета. Человек с хорошо работающей иммунной системой обычно эффективно сопротивляется грибковой инфекции ногтей. Мы найдем ослабленное звено иммунитета и окажем ему адекватную помощь. Помощь иммунитету должна быть адресной, лечение должно действовать только на ослабленное звено иммунитета и ни на что более. Тогда лечение принесет ожидаемую помощь и будет безопасным. Ослабленное звено иммунитета нетрудно увидеть в результатах иммунограммы;
- Терапевт, кардиолог: при заболеваниях сердечно-сосудистой системы ногти меняются за счет нарушения функции венозной системы (“часовые стекла”). Окраска изменяется, появляется синюшный оттенок ногтей, ногти становятся ломкими, тонкими. Бледные ногтевые пластины могут говорить о низком содержании красных кровяных телец, то есть анемии (малокровии);
- Эндокринолог: при заболеваниях эндокринной системы наблюдаются ломкость, исчерченность ногтевых пластин, истончение, отслоения ногтя на безымянном пальце, очень мягкие и тонкие ногти;
- Невролог: при повреждении периферических нервов встречаются и усиление роста ногтей, и истончение, неровность ногтевой пластины
Лечение паронихии
При неосложненном течении заболевания возможно применение консервативных методов:
- антибактериальные препараты с учетом чувствительности возбудителя (если процесс вызван бактериями);
- наложение повязок с лекарственными препаратами и антисептиками;
- дренаж гноя.
Лечение кандидозной паронихии занимает более долгое время и предполагает применение противогрибковых препаратов, местную терапию (кремы, мази, растворы, антисептические повязки) и дренаж гноя. Хорошим терапевтическим эффектом в данном случае обладает ультразвуковая терапия.
При прогрессирующем течении паронихии показано хирургическое лечение под местной анестезией. Тактика и ход выполнения операции зависят от тяжести течения и степени поражения.
При любом варианте и форме патологического процесса важно устранение всех предрасполагающих факторов и лечение сопутствующих заболеваний
Причины воспаления
Возбудителями воспаления являются инфекционные агенты: стафилококк, стрептококк и другие условно-патогенные микроорганизмы. Чаще всего они проникают через заусеницы и мелкие раны кожи при маникюре.
Другими предрасполагающими факторами развития воспалительного процесса являются:
- привычка грызть ногти, кусать пальцы, отрывать заусеницы;
- хронические воспалительные процессы кожи;
- травмы ногтевого валика;
- постоянное воздействие на кожу пальцев химических веществ;
- сахарный диабет;
- недостаток витаминов в организме;
- иммунодефицитные состояния.
Паронихия пальца на ноге проявляется чаще всего при вросшем ногте и вследствие нарушений техники выполнения и правил антисептики при педикюре.
Бактериальная инфекция глубокого слоя кожи
Возникает при попадании микробов вглубь дермы.
Фурункул
Сначала появляется болезненный узел, затем в его центре созревает гнойник. Через 5–7 дней он вскрывается, выделяется гнойно-некротический стержень, ранка рубцуется. Когда очагов больше одного, говорят о фурункулёзе.
Карбункул
Это несколько фурункулов, соединившихся в общий инфильтрат. Место выглядит как опухоль багрово-синюшного цвета. Нарастает боль, страдает самочувствие, поднимается температура тела. После вскрытия образования остаётся глубокая язва, заживающая рубцом.
Акне (угри)
— воспаление протоков сальных желёз из-за закупорки. На лице, груди, плечах образуются гнойнички. Их содержимое ссыхается до корок, после отторжения которых остаются рубцы или синюшные пятна.
Гидраденит
Гнойное воспаление потовых желёз. Процесс нередко рецидивирует. Излюбленная локализация — подмышки, паховые складки, под молочными железами. Возникают глубокие болезненные узлы, синюшно-красные снаружи. Вскрываются с отделением жидкого гноя.
Рожа
Возникает у людей, индивидуально предрасположенных. Очаги воспаления чётко ограничены. Зона поражения отёчная, горячая, ярко-красного цвета, с лопающимися пузырями. Болезнь сопровождается лихорадкой, интоксикацией, сильной болью.
Глубокие пиодермии могут осложняться воспалением лимфатических сосудов и узлов, абсцессом, сепсисом.
СИМПТОМЫ
Если паронихия вызвана бактериальной инфекцией, то наблюдаются покраснение, припухлость и болезненность околоногтевого валика. Общее состояние больного остается нормальным. Под эпидермисом происходит скопление гноя и образуется пустула.
При отсутствии необходимого лечения, воспалительный процесс распространяется в подногтевое ложе. При надавливании на ногтевую пластину появляется боль и выделяется гной. В некоторых случаях может произойти отторжение ногтя.
При грибковом инфицировании валика ногтя – гнойное отделяемое имеет вид творожных крупинок.
Если заболеванию сопутствует экзематозное поражение, то паронихия проявляется образованием везикул, корочек, шелушением ногтевых фаланг.
При сифилисе, возле ногтя образуются кожные ороговевшие чешуйки и долго не заживающая глубокая язва.
Лечение острой формы
Лечение острой паронихии основано на тяжести воспаления и наличии абсцесса. Если есть абсцесс, его следует вскрыть, чтобы удалить гной. Без этой процедуры состояние будет только ухудшаться.
Воспаление со скоплением гноя в ногтевом валике лечат с помощью небольшой операции. Удаление паронихии и очистку от гноя выполняют через маленькие надрезы с применением местной анестезии или проколы иглой без анестезии. Эта процедура необходима для выведения гноя, скопившегося под кожей. В тяжелых случаях, когда абсцесс распространяется до ногтевого ложа или связан с врастающим ногтем, может потребоваться удаление части ногтевой пластинки.
Из местных препаратов для лечения паронихии используют мази, направленные на борьбу с бактериальной инфекцией. Применяют противовоспалительные и антибактериальные средства широкого спектра, которые обязательно должны быть эффективны против золотистого стафилококка. После удаления гноя на образовавшуюся ранку врач накладывает стерильную марлевую повязку с лечебной мазью. Как только гной начинает выходить, человек сразу чувствует облегчение. Пульсирующая боль и напряжение уходит.
При тяжелых формах воспаления антибиотики могут быть назначены перорально. Это необходимо при тяжелых инфекциях, иммунодефицитных состояниях или в случае, если не получается обеспечить адекватный дренаж для оттока гноя.
После дренирования важно соблюдать все рекомендации врача, проводившего процедуру, чтобы предотвратить вторичную инфекцию. Через несколько дней пациент должен снова показаться специалисту для оценки состояния околоногтевых тканей
При правильном уходе после дренирования абсцесса пораженный палец быстро заживает без каких-либо осложнений.
Если вскрытие паронихии произошло само по себе, обработайте ранку антисептиком. Используйте для этого раствор хлоргексидин, перекись водорода, фурацилина. Замотайте стерильным бинтом и обратитесь к врачу за дальнейшими советами по уходу.
Можно ли вылечить паронихию самостоятельно в домашних условиях?
Можно, но только на начальных стадиях, когда еще нет образования гноя. При воспалении без явного абсцесса помогают теплые ванночки с антисептическими растворами (хлоргексидин, повидон-йод), солевые ванночки. Делать их нужно 4 – 5 раз в день по 10 – 15 минут. Если состояние в течение двух дней не улучшается, покажитесь врачу. Применять самостоятельно противовоспалительные и антибактериальные мази не рекомендуется. Такие препараты должен назначать доктор.
При своевременном обращении к специалисту лечение острой формы воспаления имеет благоприятный прогноз. Состояние улучшается в течение нескольких дней. Если острая паронихия постоянно повторяется, то она перерастает в хроническую. Поэтому пациентам следует принять меры, чтобы избежать в будущем травм в области ногтевых складок.
1.Общие сведения
Панарицием (от лат. «ногтеед») называют специфический вариант инфекционно-воспалительного процесса в мягких тканях пальца. Характерными чертами панариция, в отличие от других пальцевых воспалений, является преимущественно приногтевая локализация (что и дало античное название заболеванию), острое начало, образование гноя. Чаще страдают пальцы рук, хотя не уникальны случаи панариция на ногах.
Казалось бы, незначительное и «обычное» нагноение, – а зачастую начало панариция воспринимается именно так, – чревато более чем серьезными осложнениями, вкл. пандактилит (тотальное воспаление пальца во всех его тканях), флегмону, остеомиелит, тромбофлебит, лимфаденит и многие другие состояния, требующие уже совсем другого вмешательства и лечения. Поэтому при появлении описанных ниже признаков к врачу следует обратиться как можно скорее.
«Это не мой муж!»
Елена: «Я принимаю клиентов в арендованном кабинете. Обычный день, сижу, работаю. Вдруг заходит парень. Говорит, мол, раз вы еще не закончили, я пока тут посижу и подожду. Я подумала — муж клиентки моей, ну пусть сидит. Через какое-то время говорю ей, может, мужу-то чаю предложить или водички? А она: «Это не мой муж». Я удивляюсь, мол, как это не ваш? А она говорит, что парня этого не знает. Я испугалась. Подошла к нему и говорю, мол, вы кто и что вам надо? А парень весь покраснел и говорит, что устраивается на работу в ресторан, и там обязательное требование — маникюр, но позвонить и записаться ему было стыдно, поэтому решил прийти и «в порядке живой очереди» сделать. Мы так хохотали! Пришлось объяснить, что прием только по записи, записать его и убедить, что ничего стыдного в маникюре нет».
Лечение хронической формы
Лечение хронической паронихии направлено на выявление и устранение источника раздражения. Нужно приготовиться к тому, что оно будет длительным, займет от нескольких недель до нескольких месяцев в зависимости от тяжести состояния. Дело в том, что хроническая паронихия медленно реагирует на лечение.
При хронической воспалительном процессе по возможности стараются исключить контакт с раздражителем, назначают местные противовоспалительные и восстанавливающие защитные функции кожи средства.
Если паронихия возникла как результат приема определенных лекарственных препаратов, то врач и пациент должны вместе решить, являются ли неблагоприятные последствия такого лечения приемлемыми для терапевтического эффекта лекарства. Или стоит подумать о подборе другого препарата. Прекращение приема провоцирующего воспаление лекарства позволит быстро восстановить околоногтевые ткани, убрать раздражение и неприятные ощущения.
В случае если причина в грибковой инфекции, назначают местные противогрибковые средства в виде мазей, гелей, растворов. При необходимости делают зачистку поврежденной грибком зоны аппаратным медицинским маникюром или педикюром.
Успех лечения хронической паронихии во многом зависит от выполнения указаний врача и профилактики, которую пациент будет проводить самостоятельно.
Диета при васкулите
Рацион при васкулите составляют так, чтобы исключить пищевые аллергии, нормализовать вес, обеспечить суточную потребность в калориях, витаминах, минералах и т.п. Формируя диету, учитывают спровоцировавшие васкулит причины и то, какие именно органы были поражены из-за воспаления стенок кровеносных сосудов и нарушения кровообращения. Например, при поражении желудка, кишечника нужен специальный план питания.
Общие рекомендации предполагают организацию здорового питания: исключение продуктов, которые вызывают аллергическую реакцию, употребление достаточного количества свежих овощей и фруктов, молочных продуктов, злаков, исключение жирных, острых, жареных блюд. В каждом отдельном случае за помощью в составлении рациона можно обратиться к врачу-диетологу.
Список литературы
- Бутов Ю.С., Скрипкин Ю. К., Иванова О. Л., «Дерматовенерология» Национальное руководство // ГЭОТАР Медиа 2017, Москва.
- ООО Российское общество дерматовенерологов и косметологов Клинические рекомендации пиодермии – 2020 год.
- Михальский В.В., Богданов А.Е, Жилина С.В., Привиденцев А.И, Аникин А.И., Ульянина А.А. Применение препарата Бетадин в лечении инфицированных ран // РМЖ №29 от 23.12.2010.
- Инструкция по медицинскому применению ЛП Хлоргексидин, РЛС.
- Инструкция по медицинскому применению ЛП перекись водорода, РЛС.
- Инструкция по медицинскому применению ЛП калия перманганат, РЛС.
- Инструкция по медицинскому применению ЛП Фуцидин крем/мазь, РЛС.
- Инструкция по медицинскому применению ЛП Бактробан мазь, РЛС.
- Инструкция по медицинскому применению ЛП Гентамициновая мазь, РЛС.
- 10. Инструкция по применению ЛП Бетадин (раствор, мазь). РУ П№015282/03, РУ П№015282/02.
- Блатун Л. А. Местное медикаментозное лечение ран. Хирургия. Журнал им. Н. И. Пирогова. 2011;(4):51 59.
Профилактика
Причины появления первичных васкулитов неизвестны, поэтому их специальная профилактика не проводится. Профилактика вторичных васкулитов ведётся в нескольких направлениях и предполагает восстановление, поддержание нормального состояния здоровья:
снижение риска заражения вирусом гепатита B, гепатита C, другими инфекциями; своевременное и корректное лечение любых заболеваний и в особенности — инфекционных; приём лекарственных средств только по назначению врача; ведение здорового образа жизни: поддержание нормального веса, отказ от вредных привычек, правильное питание и достаточная физическая активность; контроль аллергии
Если они есть, важно исключить аллергические реакции на продукты питания, лекарственные средства