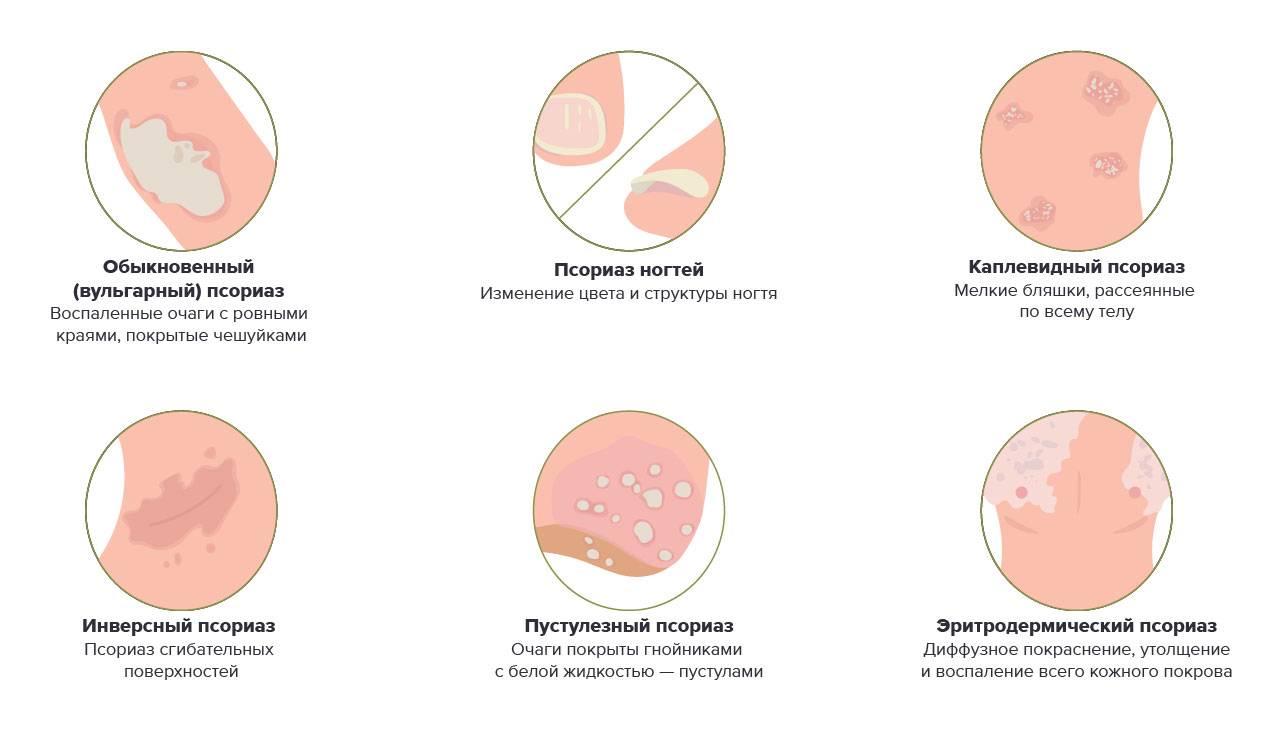
Формы демодекоза
Различают 3 основные формы демодекоза и 1 комбинированную, совмещающую в себе признаки основных. Основные формы:
Эритематозная или розацеаподобная. Она характеризуется краснотой кожи.
Пустулёзная форма отличается гнойниками кожи, напоминающими простые угри.
Самая распространённая форма — папулезная. Папулёзная форма характеризуется наличием яркого цвета прыщей от 0,5 до 2 миллиметров.
ВАЖНО: существует миф о неизлечимости демодекоза, о том, что рецидивы болезни неизбежны. Так утверждают те, кто, однажды победив демодекоз, вернулся к прежнему образу жизни (режиму питания, использованию запрещённой косметики)
Но наш опыт показывает, что при соблюдении всех рекомендаций врача-дерматолога, ремиссии могут быть многолетними. А вот самопроизвольного излечения от демодекоза, действительно, не бывает.
Лечение
Лечение демодекоза, вызванного подкожным клещом, процесс долгий и непростой. Сложность его в том, что часто это заболевание развивается на фоне снижения защитных сил организма и имеет сопутствующие кожные проблемы. Тактика терапии включает в себя подавление паразита, лечение фоновых заболеваний и повышение иммунитета.
Из местной терапии чаще всего применяют примочки и специальные мази. В более тяжёлых случаях врач выписывает курс антибиотиков в сочетании с наружной терапией. Иногда рекомендуются процедуры плазмофереза. В особых случаях возможно даже оперативное вмешательство.
В качестве неотъемлемой части лечения необходимо отказаться от острой, пикантной и соленой пищи, а также сократить потребление углеводов и жиров. Тем, кто страдает от подкожных клещей, рекомендуется значительно увеличить потребление фруктов, овощей, микроэлементов, клетчатки и молочных продуктов. Кроме того, в это время следует избегать использования масок для лица с медом. Следует максимально сократить пребывание на солнце. Посещение бань и саун также следует отложить до лучших времен.
Врачи
Ефимова Мария Алексеевна
Врач дерматолог-косметолог Врач клиники Альтермед Ефимова Мария Алексеевна
Логинова Наталья Александровна
Врач дерматолог Врач клиники Альтермед Логинова Наталья Александровна
Зенкевич Александр Александрович
Врач дерматолог Врач клиники Альтермед Зенкевич Александр Александрович
Щеглова Юлия Евгеньевна
Врач дерматолог-косметолог Врач клиники Альтермед Щеглова Юлия Евгеньевна
Бегунова Анна Владимировна
Врач дерматолог-косметолог Врач клиники Альтермед Бегунова Анна Владимировна
Конькова Юлия Геннадьевна
Врач дерматолог-косметолог Врач клиники Альтермед Конькова Юлия Геннадьевна
Карпова Мария Александровна
Врач дерматолог Врач клиники Альтермед Карпова Мария Александровна
Накопительная дисконтная программа
Получите карту клиента Альтермед
Во всех филиалах
До 30 июня 2022
Приём дерматолога по лечению кожи
Во всех филиалах
Подпишитесь на рассылку
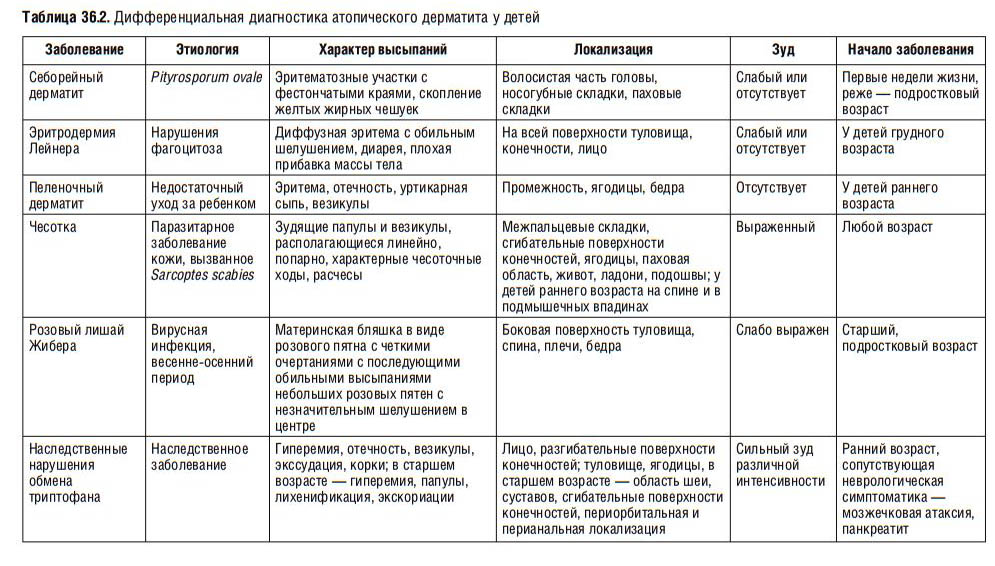
Симптомы дерматита
Для каждого из вышеперечисленных видов дерматита у взрослых определены характерные симптомы (см. фото). Но врачи выделяют и несколько общих признаков, которые будут характерны для каждого из существующих видов заболевания:
- Покраснение (эритема). Эритема – повышенное кровенаполнение дермальных капилляров. При острой форме наблюдают покраснение с нечеткими краями и припухлостью. Для хронического течения дерматита эритема не обязательна. При надавливании участок гиперемированной кожи на некоторое время бледнеет. Эритему не следует путать с геморрагией (кровоизлиянием под кожу). Геморрагия рассматривается, как отдельное проявление при кожных патологиях – геморрагический диатез;
- Зуд (пруриго). Интенсивность его зависит от силы раздражения кожных нервных окончаний. Несоответствие силы пруриго и кожных проявлений (сильный зуд при незначительных высыпаниях) является признаком аллергии при атопических дерматитах. При контактных дерматитах зуд в месте приложения патогена адекватен повреждению;
- Экссудация. При острых формах дерматита возможны экссудативные воспаления с обильным отделяемым. При хронических формах – лихенификация (утолщение участков кожи с грубым рисунком), трещины на коже и экскориации (саморасчесы);
- Шелушение кожи (десквамация). Патологическая десквамация обусловлена повышенной сухостью (ксерозом) кожи при дегидратации и недостаточности сальных желез. Десквамацию и ксероз отмечают при хронических дерматитах с аллергическими и воспалительными процессами.
- Высыпание (экзема). Морфология сыпи и её локализация типичны для конкретного дерматита. Наиболее частая локализация высыпаний – подвижные части тела (кожа над суставами), лицо, волосистая часть головы, бока туловища, паховая область.
Дополнительные симптомы имеют значение при дифференциальной диагностике конкретных дерматитов, выявляются при опросе, осмотре, лабораторных исследованиях и функциональных пробах.
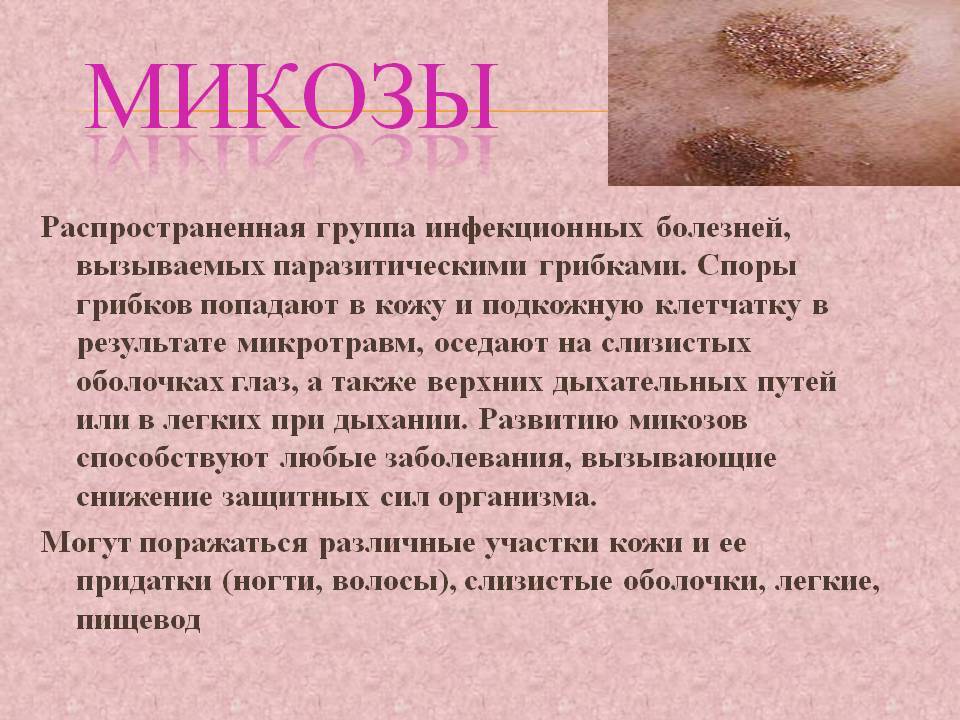
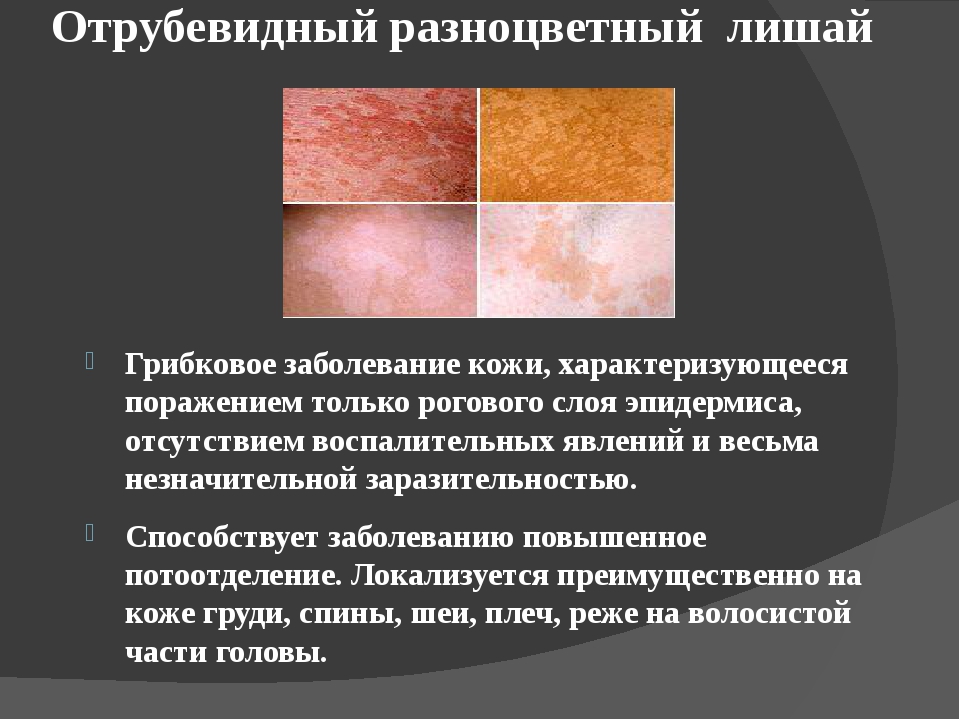
Микоз кожи лица: лечение и диагностика
Микозами называют грибковые поражения тканей. В норме кожные покровы не реагируют на грибковые возбудители, а микоз развивается только при наличии сопутствующих факторов:
- ослабление иммунитета;
- гормональные сбои в организме;
- повышенное потоотделение;
- нарушения целостности эпидермиса;
- проживание в условиях теплого влажного климата;
- скопление омертвевших клеток.
Микоз проявляется зудом, жжением, шелушением, появлением мелких пузырьковых высыпаний. Кроме косметического дефекта, грибковое поражение опасно аллергическими реакциями и поражением поверхностных сосудов. Подтвердить причины патологии позволяет микроскопический анализ соскоба. После определения типа возбудителя, пациенту назначают терапию.
Лечение микозов на лице требует системного подхода и занимает довольно много времени. Пациенту назначают противогрибковые препараты для внутреннего приема и мази для наружного нанесения. Также врач разрабатывает рекомендации, направленные на укрепление иммунитета. Это помогает быстрее справиться с болезнью.
Почесуха, она же пруриго
Заболеванию подвержены и взрослые, и дети. Почесуха включает несколько состояний, сопровождаемых зудом, с различной морфологией форменных элементов сыпи:
- папул;
- папул-везикул;
- уртикарий;
- узлов.
Предположительными этиологическими факторами служат различные варианты аутоаллергизаций и аутоинтоксикаций, ферментная недостаточность кишечника.
Особенности клинической картины
Заболевание включает почесуху:
- детскую;
- взрослую;
- узловатую разновидность Гайда.
Почесухе детской (строфулюсу) часто подвержены лица возраста с 2 до 6 лет вследствие наличия гельминтов, очагов хроноинфекции, расстройств в печени и ЖКТ, развития токсических и аллергических реакций. Дети старше 5-7 лет не болеют.
Захватившая лицо, туловище, ягодицы, сгибательные поверхности конечностей, сыпь при почесухе у детей претерпевает ряд изменений: волдырь с пузырьком либо плотной папулой в центре по истечении полусуток исчезает, оставляя папулу, везикулы подсыхают с образованием корочек.
На лице происходит образование разбросанных отёчных узелков светло-розового цвета габаритами с головку булавки с папуловезикулой в средине, превращающейся в пузырек, по вскрытии которого образуется кровяная корочка. Болезнь длится от 2 недель до 3 месяцев.
Почесуха у взрослых отличается появлением на туловище и разгибательных зонах конечностей уплотненных полушаровидных образований на фоне сильного зуда.
Для почесухи Гайда характерны:
- поражение касается женщин 40-60 лет;
- наличие изолированной папулёзной сыпи либо узлов до 1 см в окружности, плотноватых, грязно-серого оттенка, локализованных на тыле кистей, голенях, разгибательных зонах конечностей, с выраженным биопсирующим зудом;
- длительность протекания;
- торпидность к лечению.
Методы диагностики и лечения
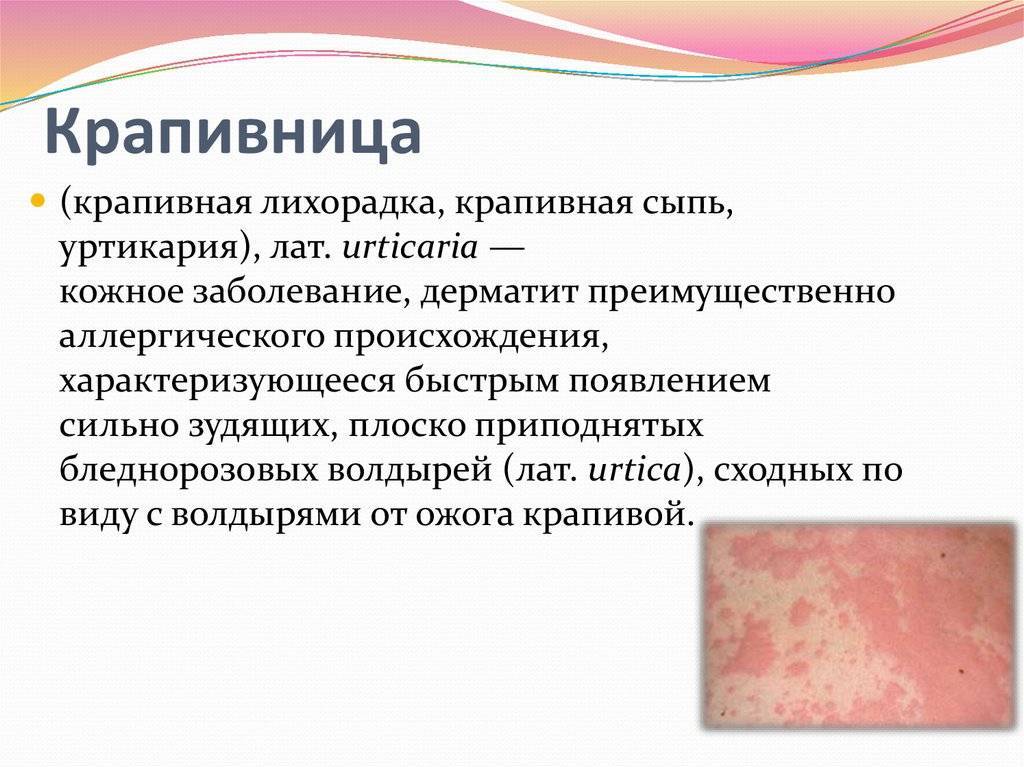
Для установки диагноза важны данные анамнеза и клиника, позволяющая отдифференцировать заболевание от крапивницы и красного плоского лишая.
Для лечения применяются десенсибилизирующие средства, включая терапию глюкокортикостероидными мазями, при почесухе Гайда – с наложением окклюзионных повязок.
Профилактика состоит в устранении триггерных факторов и динамическом наблюдении дерматологом.
Как вылечить дерматит на лице
Как и при любом другом аллергическом проявлении, лечение дерматита на лице начинается с определения причины его возникновения. Обнаружив раздражитель, контакт с ним ликвидируется либо сводиться к минимуму.
Выделяют симптоматический и консервативный методы лечения. Если аллерген не выявлен, назначается симптоматическая программа восстановления. Во время прохождения этого курса устраняются проявившиеся признаки заболевания (симптомы).
Консервативная программа, в свою очередь, подразделяется на общую и местную терапию. При прохождении общего курса назначается прием успокоительных, антигистаминных и иммуномодулирующих средств. Сочетание препаратов зависит от причин возникновения заболевания.
Лечение дерматита век
Этот вид заболевания устраняется путем обработки пораженных участков кожи следующими средствами:
- мази и аэрозоли, содержащие кортикостероиды, например, преднизолоновая или гидрокортизоновая мазь 0,5%.
Применение: нанесение на пораженный участок 2 раза в день на протяжении 7-14 дней; - препараты местного лечения, например, капли раствора дексаметазона 0,1% или преднизолона 0,3%, эмульсия гидрокортизона 1% и др.;
- десенсибилизирующие препараты для приема внутрь, например, раствор кальция хлорида 10%, супрастин, фенкалор, кларитин и др. Длительность приема – 10 дней;
- ромашковый компресс.
Лечение дерматита на губах
Этот вид заболевания устраняется следующими средствами:
- если причина кроется в гормональном сбое, решение заключается в курсе гормональной терапии;
- если причина в ослабленном иммунитете и дисбактериозе, решение – в курсе витаминов и иммуномодуляторов;
- антигистаминные препараты (оказывают противовоспалительное действие);
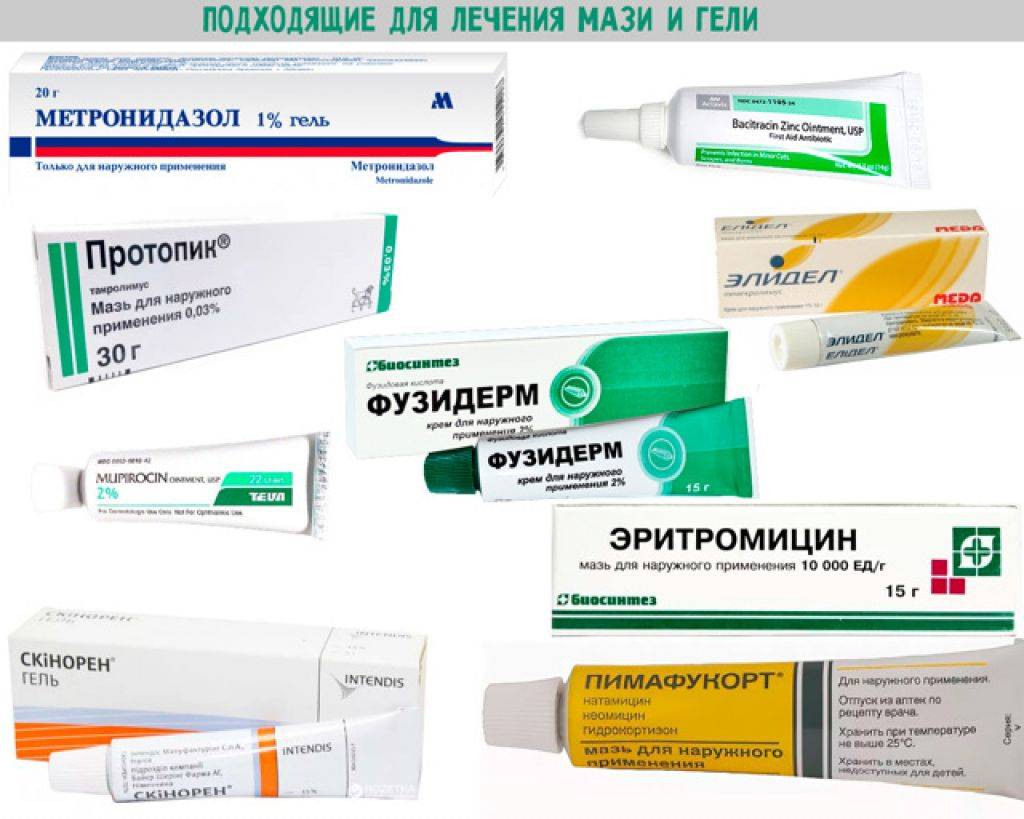
- антибактериальные препараты, например, метронидазол;
- в случае необходимости – антибиотики (тетрациклиновая группа);
- криомассаж с использованием жидкого азота (10 процедур длительностью до 5 минут);
- компрессы на основе травяных настоев (ромашка, шалфей, календула, алоэ).
Следует помнить, что на период лечения от пользования декоративной косметикой следует отказаться, особенно если она стала причиной заболевания.
Лечение дерматита на подбородке
Этот вид заболевания требует более длительного лечения. В среднем длительность терапии достигает от 45 до 90 дней и зависит от степени тяжести периорального дерматита.
Важно знать, что применение кортикостероидов при лечении дерматита на подбородке категорически противопоказано!
Основные методы лечения этого заболевания:
- антигистаминные препараты, например, цетрин, супрастин, тиосульфат натрия и др.;
- антибиотики, например, метронидазол 0,75% (крем) или эритромицин 2% (гель) следует наносить дважды в день до полного исчезновения высыпаний. Врач может назначить прием антибиотиков внутрь, например, доксициллин, тетрациклин или миноциклин;
- щадящий уход за кожей лица с использованием охлаждающих и увлажняющих кремов и индифферентной пудры;
- травяные компрессы из ромашки, календулы, чистотела или зверобоя;
- примочки из 1% борной кислоты;
- устранение сопутствующих заболеваний;
- при необходимости – препараты и витаминные комплексы, укрепляющие иммунитет, лекарственные средства, нормализующие работу ЦНС, ЖКТ;
- защита от воздействия солнечных лучей (летом рекомендовано использование солнцезащитного крема с UF30 и выше).
Лечение ушного дерматита
Зачастую этот недуг выражается покраснением кожи и зудом вследствие натирания дужек оправы от очков («ушек») или ношения слухового аппарата. Дерматит в ушах может быть спровоцирован и длительным использованием наушников.
Различают 3 формы ушного дерматита:
- атопическую;
- аллергическую (контактную);
- себорейную.
Лечение зависит от формы заболевания и может быть основано на следующих препаратах:
- при атопической форме эффективно применение ушных капель. Запрещено чесать внутренний проход уха и проникать в него ватными палочками;
- при аллергической (контактной) форме эффективно применение кортикостероидов в виде ушных капель. В отдельных случаях врач может назначить одновременный прием антибиотиков;
- при себорейной форме эффективно применение специальных шампуней, травяных компрессов и кортикостероидов. Спровоцировать эту форму дерматита может стресс, прием лекарственных препаратов, а также нехватка витамина группы В.
Обращаем внимание, что приведенная выше информация носит рекомендательный характер. Избавить от заболевания способен только врач-дерматолог, визит к которому не следует откладывать.
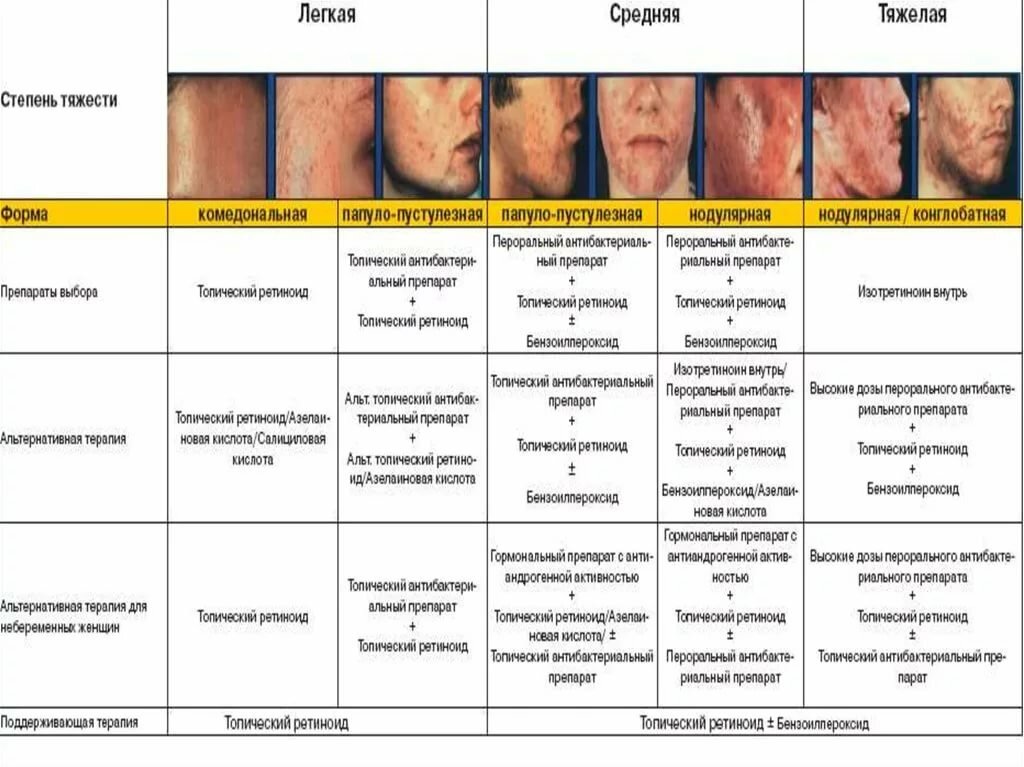
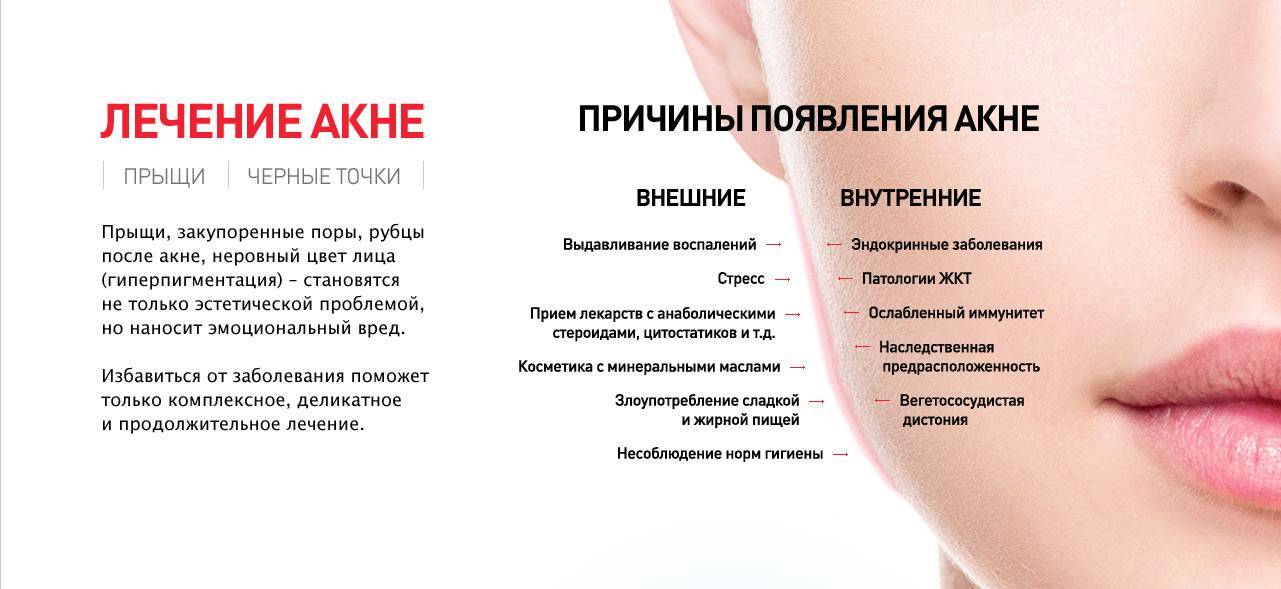
Признаки проблем с кожей
Лечение кожи лица необходимо при появлении таких симптомов:
- постоянное образование воспалительных очагов – угри, прыщи, комедоны;
- жирность верхнего слоя эпидермиса;
- шелушение кожи на лице у мужчин и женщин;
- пигментные пятна, веснушки;
- гиперемия кожных покровов;
- зуд и покраснение;
- черные точки, расширенные поры.
 Веснушки
Веснушки
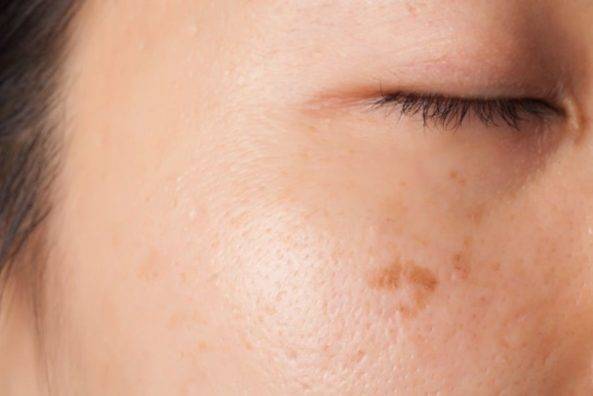 Пигментные пятна
Пигментные пятна
Лечение кожи лица от прыщей и других косметических дефектов – длительный процесс. Косметологические процедуры при этом довольно часто оказываются неэффективными. Поэтому при первых признаках патологии необходимо обратиться к доктору. Врач поможет установить причину высыпаний и подберет эффективные методы терапии.
Профилактика контактного дерматита
Лучшая профилактика контактного дерматита — избегать контакта с аллергенами или раздражителями, вызывающими ваши симптомы. Однако это не всегда возможно.
Если нет возможность полностью исключить контакт с причиной дерматита, постарайтесь свести её повреждающее действием к минимуму.
После контакта с аллергеном или раздражителем промойте этот участок кожи водой или вымойте его с веществом-заменителем мыла (средство для смягчения кожи, см. ниже). Это необходимо сделать как можно быстрее.
Вы можете носить средства защиты, чтобы снизить контакт с аллергенами или раздражителями. Обычно контакт с раздражителями происходит через руки, поэтому снизить вероятность контакта можно с помощью перчаток — это легко и действенно. Если резина также вызывает у вас раздражение, под резиновые перчатки вы можете надевать хлопковые. Время от времени снимайте перчатки, так как пот может усилить раздражение кожи. Если вы работаете с химическими веществами, соблюдайте требования по технике безопасности и охране труда, в которых будет указано, и используйте рекомендованные средства защиты.
Если вы знаете, что определенный вид косметического средства, мыла или другое средство вызывает у вас контактный дерматит, попробуйте сменить его. Изучите его состав, чтобы убедиться, что новое средство не содержит раздражителей или аллергенов, которые являются причиной вашей болезни. Чтобы получить эту информацию, в некоторых случаях вам может потребоваться связаться с производителем или посмотреть информацию в интернете.
Наносите средства для смягчения кожи часто и в больших количествах (прочитайте подробнее о лечении контактного дерматита). Они помогут избежать пересыхания кожи и будут способствовать ее заживлению. Зажившая кожа сможет обеспечить более эффективную защиту от аллергенов и раздражителей. Используйте также смягчающие средства-заменители мыла, так как мыло в твердой и жидкой форме сушит кожу
Это особенно важно, если по работе вам приходится часто мыть руки
Защитные кремы можно наносить, чтобы создать барьер для раздражителей. Если правильно их использовать, они могут помочь избежать причин дерматита. Однако не полагайтесь на них всецело как на единственную форму защиты.
Разновидности
Эндогенный
Это наиболее сложная форма. «Эндогенный» означает «идущий изнутри». Не всегда просто понять, какие именно глубинные процессы в организме заставляют так остро реагировать на естественное ультрафиолетовое облучение. Но пока не будет решена исходная проблема, избавиться от фотодерматита не получится.
Потенциальных внутренних причин возникновения дерматита может быть несколько.
Гормональные нарушения.
Болезни печени и почек.
Нарушения иммунной системы.
Однако чаще всего он связан с приемом некоторых препаратов. Среди них:
контрацептивы;
антибиотики;
барбитураты (сильные снотворные);
некоторые лекарственные растения, такие как зверобой, донник.
Экзогенный
Эту разновидность победить не так сложно, главное — выявить виновника. В некоторых случаях это может быть даже пыльца растений, содержащих кумарины (зверобой), которая осела на коже после прогулки. Но нередко реакцию провоцируют косметические средства.

В случае эндогенного фотодерматита параллельно с очень ответственной защитой от солнца придется сфокусироваться на лечении основного заболевания.
Большинство компонентов, вызывающих фотодерматит, растительного происхождения. Поэтому внимательно читайте информацию о продукте и следуйте рекомендациям по применению.
Жирная кожа лица: причины и лечение
Жирность кожи лица связана с избыточной активностью сальных желез. Такой тип кожного покрова требует систематического ухода, иначе появляются угри, гнойники, комедоны. Сначала кожные дефекты появляются на лбу, подбородке, щеках, а затем по всей лицевой зоне. После заживления на месте воспалительных очагов образуются рубцы, шрамы, грубые бугры. Кожные покровы приобретают тусклый синий или серый оттенок.
Зачастую нарушение работы сальных желез связано с генетическим фактором. Однако есть и другие причины избыточной сальности кожного покрова:
- гормональный дисбаланс;
- злоупотребление жирной пищей;
- некачественная косметика;
- нарушение вегетативной функции;
- болезни ЖКТ;
- нервно-психологическое напряжение;
- эндокринные патологии.
По сути, жирный тип кожи требует не лечения, а правильного ухода (если проблема не обусловлена первичным заболеванием).
Сухая кожа на лице: причины и лечение
Сухость тканей появляется при недостаточной секреции кожного сала. В медицине это явление называют ксерозом. Причины сухости могут быть различны:
- генетическая предрасположенность (сухая кожа от рождения);
- дерматологические заболевания — атопический и аллергический дерматит, экзема, псориаз, нейродермит;
- дефицит витаминов и минералов в организме;
- неправильное питание, вредные привычки;
- стрессы, нервно-эмоциональное напряжение;
- обезвоживание;
- применение некачественной или неподходящей косметики;
- проживание в сухом климате;
- агрессивное воздействие солнечных лучей;
- заболевания внутренних органов — почечная и печеночная недостаточность, гиповитаминоз, болезни крови, онкологические процессы, гипотиреоз.
Лечение проводится комплексно, после установления основной причины сухости тканей. При необходимости врач назначает медикаментозные препараты, увлажняющие крема и мази, дает рекомендации по коррекции образа жизни.
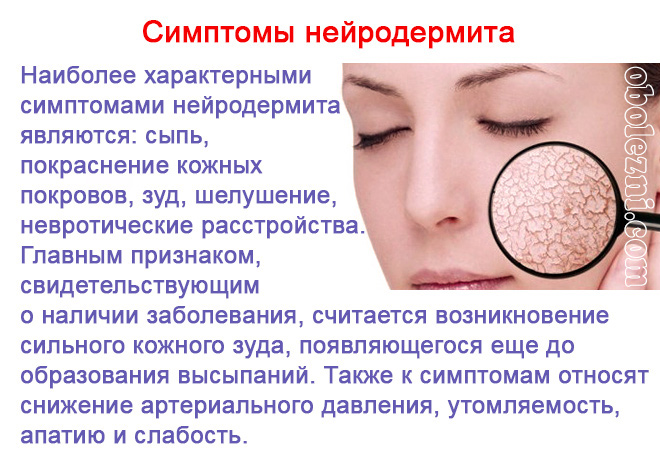
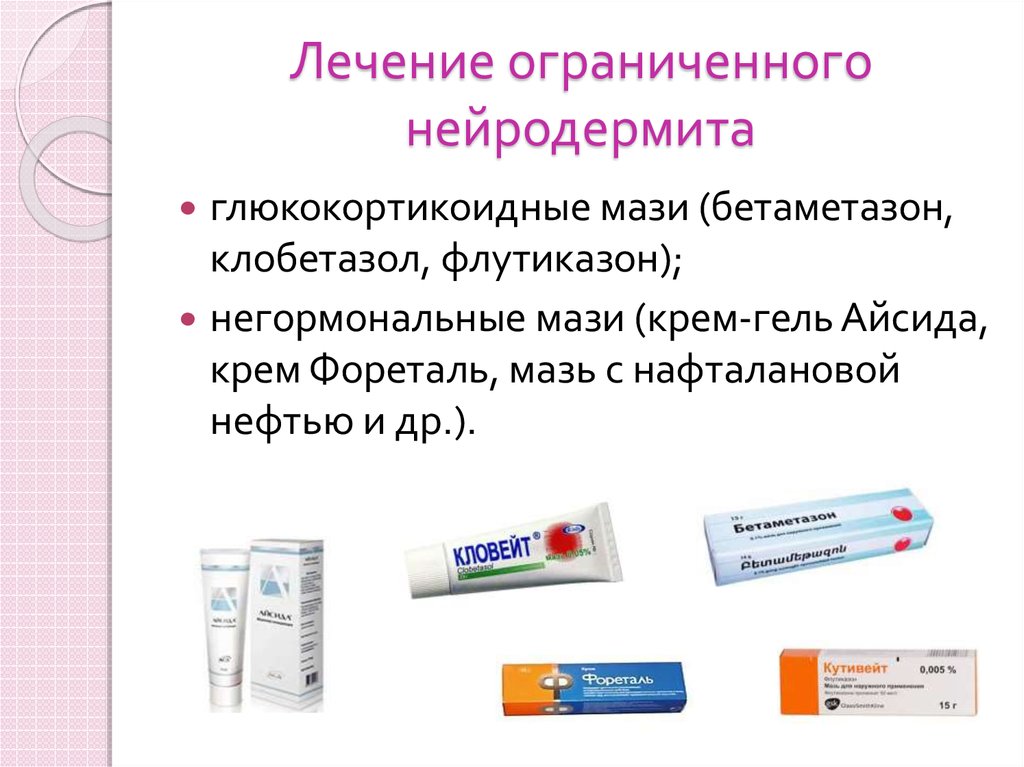
Нейродермит на лице: причины
Многие исследователи отводят ведущую роль в возникновении нейродермита наследственным факторам. Генетически обусловленная предрасположенность к аллергическим реакциям — один из важнейших факторов, способствующих развитию заболевания. Нередко возникновению нейродермита предшествуют другие заболевания аллергической природы: крапивница, пищевые аллергические реакции. Наличие другие случаев нейродермита у близких родственников также свидетельствует о том, что пациент подвержен этой болезни.

Ничуть не меньшее значение имеют и неврологические факторы. Нейродермит на лице зачастую возникает на фоне сильного нервного перенапряжения, стрессов, психологических нагрузок, депрессии, негативных переживаний личного характера. Все это подтверждает предположение о взаимосвязи между возникновением заболевания и различными сбоями в работе нервной системы. Отдельные специалисты считают, что зуд, характерный для нейродермита, является следствием поражения ткани нервных волокон. Теория неврогенного происхождения болезни отчасти подтверждается тем фактом, что многие эпизоды нейродермита сопровождаются симптомами, не характерными для обычных кожных заболеваний: бессонницей, беспокойством или тревогой, апатией, расстройствами сна.
Несмотря на то, что точные причины нейродермита на лице пока остаются невыясненными, исследователям удалось выявить множество факторов, которые способствуют возникновению симптомов этого заболевания. К таким факторам относятся различные хронические болезни, в первую очередь инфекции, болезни желудочно-кишечного тракта и нарушения в работе эндокринной системы. Заболевания внутренних органов и гормональные сбои в период перестройки организма (детский и подростковый возраст, беременность, лактация и др.) также могут стать причинами нейродермита. То же касается и длительных нарушений нормального режима дня, неправильного несбалансированного питания, чрезмерных физических и эмоциональных нагрузок, неблагоприятной экологической обстановки, интоксикации организма из-за профессиональных факторов или из-за приема лекарственных средств.
Хотя возникновению нейродермита на лице может способствовать множество различных факторов, пусковой механизм заболевания обычно связан с тем или иным аллергеном. При нейродермите аллергические реакции могут возникать в ответ на контакт с пыльцой растений, шерстью животных или даже обычной домашней пылью, при употреблении в пищу тех или иных продуктов, при контакте кожи с тканями или при использовании косметических и парфюмерных средств. Медицинские препараты также могут стать причиной возникновения нейродермита
Прекращение контакта с аллергеном чрезвычайно важно для лечения нейродермита на лице, однако этого далеко не всегда бывает достаточно — в отличие от многих других заболеваний аллергической природы нейродермит может потребовать длительной терапии под наблюдением дерматолога.