Источники
- Adam O Goldstein, et al. Дерматофитные (дерматофитные) инфекции. 2019 г. UpToDate.
- Эль-Гохари М. и др. Местные противогрибковые препараты для опоясывающего лишая и тинея тела. Кокрановская база данных Syst Rev 2014.
- Гринберг Х.Л. и др. Клотримазол / бетаметазона дипропионат: обзор затрат и осложнений при лечении распространенных кожных грибковых инфекций. Pediatric Dermatol 2002.
- Розен Т., Елевски Б.Е. Неэффективность крема клотримазола-бетаметазона дипропионата при лечении инфекций Microsporum canis. J Am Acad Dermatol 1995.
- Гольдштейн А.О. и др. Грибковые инфекции. Эффективное лечение заболеваний кожи, волос и ногтей. Гериатрия. 2000.
- Кроуфорд Ф., Холлис С. Местные методы лечения грибковых инфекций кожи и ногтей стопы. Кокрановская база данных Syst Rev 2007.
- Гупта А. К., Купер Е. А.. Обновление противогрибковой терапии дерматофитий. Микопатология 2008.
Обработка зараженных вещей (дезинфекция)
В процессе и после лечения грибковой инфекции очень важно продезинфицировать все, с чем соприкасался грибок. Дезинфекции должны подвергаться полы, стены, инвентарь бань, душевых, ванных комнат, а также личные вещи больного: белье, обувь, предметы ухода за кожей и ногтями
Стенки и дно ванны следует обработать разведенной до сметанообразной консистенции смесью из равных частей стирального порошка и хлорной извести или хлорамина (порошок нужно смыть через 30 минут). Можно также применять 5% раствор хлорамина или хлорной извести, либо 3% раствор лизола.
Обувь рекомендуется обрабатывать растворами формалина (25%) или уксусной кислоты (40%). Следует тщательно протереть смоченным тампоном стельки и боковые участки обуви. Затем вложить тампон в носок обуви, а саму обувь поместить в герметически завязанный целлофановый пакет на 24 часа. После применения уксусной кислоты или 25% раствора формалина обувь проветривают или протирают нашатырным спиртом для уничтожения запаха.
Белье, чулки, носки, колготки могут быть продезинфицированы путем 15-20 минутного кипячения в 2% мыльно-содовом растворе. Затем их следует прогладить горячим утюгом.
Маникюрные ножницы дезинфицируют, погружая в спирт и затем обжигая над пламенем горелки.
Внутренние препараты
Для успешного и безопасного лечения грибковых заболеваний внутренними противогрибковыми препаратами целесообразно придерживаться определенных правил:
- Диагноз должен быть подтвержден врачом.
- На период лечения внутренними противогрибковыми препаратами целесообразно ограничить прием других лекарственных средств, за исключением жизненно необходимых.
- Лекарственные препараты должны применяться под контролем врача в течение длительного времени, до полного исчезновения грибка.
- Контрольные осмотры обязательно проводить вначале 1 раз в 2 недели, затем 1 раз в месяц. Контрольный соскоб — через 6 месяцев после окончания лечения. При выявлении грибка необходим повторный курс лечения.
В настоящее время наиболее эффективным и безопасным методом лечения дерматологи считают пульс-терапию — прием лекарственного средства с длительными интервалами. В некоторых случаях назначается 1-недельный курс терапии, после которого следует 3-недельный перерыв и затем — новый семидневный курс лечения. За время приема препарат накапливается в организме, и в последующие недели продолжает активно бороться с инфекцией.
Полный курс терапии, как правило, расчитан на три месяца. Однако после его завершения лекарство продолжает действовать в течение года, защищая от повторного появления грибка. Эта методика, с одной стороны, дает возможность организму «отдохнуть» от приема лекарств, с другой – не исключает возможности приема других препаратов, в том числе антибиотиков. Кроме того, при этом существенно уменьшается риск рецидивов.
Стадии микоза
Как и любой другой грибок, микоз протекает поэтапно, со временем переходя в тяжелые формы с осложнениями.
Выделяют следующие стадии:
- начальная (отсутствие симптомов или появление едва заметных признаков болезни);
- средняя (появление явной симптоматики и ощутимого дискомфорта);
- запущенная (сильная боль, зуд, покраснение, заметный эстетический дефект, осложнения).
Если поражено не более 10% стопы, это начальная стадия. Болезнь легко поддается лечению, симптомы дисгидротического, интертригиозного или иного микоза быстро проходят.
Если поражено до 30% стопы, в этом случае требуется комплексный подход к вопросу лечения ногтей и кожи ног. Может требоваться курс приема лекарств местного применения и таблетированных форм, а также необходима профилактика повторного заражения.
При поражении более 35% стопы диагностируется запущенная форма микоза с осложнениями. В этом случае требуется длительное лечение несколькими курсами, врач может назначить дополнительный лечебно-косметический уход за кожей и ногтями, медицинские процедуры, направленные на облегчение состояния пациента.
Медицинский педикюр KART.
Гранулема Майокки: диагностика и лечение
Гранулема Майокки — более редкая грибковая дерматофитная инфекция, поражающая более глубокие слои кожи — дерму, подкожную клетчатку и волосяные фолликулы. Наиболее частым возбудителем является T. rubrum, но инфекция также может быть вызвана другими дерматофитами. Развитие гранулемы Майокки может быть вызвано травмой кожи или окклюзией волосяных фолликулов.
Бритье ног — один из факторов развития гранулем Майокки. Пациенты с ослабленным иммунитетом и нарушенным иммунитетом подвергаются повышенному риску развития гранулемы Майокки. Кортикостероидная терапия при дерматофитных поверхностных инфекциях не рекомендуется, так как это может привести к местной иммуносупрессии и развитию гранулемы Майокки.
Клинические признаки инфекции возникают на локализованном участке тела, где видны эритематозные, перифоликулярные папулы или небольшие узелки, пустулы. У пациентов с иммуносупрессивными состояниями подкожно могут образовываться узелки и абсцессы. В редких случаях также возможно распространение болезни.
 Гранулема Майокки
Гранулема Майокки
Заболевание диагностируется на основании истории болезни пациента и клинических признаков, диагноз подтверждается биопсией кожи, а патогистологическое обследование подтверждает наличие грибковых форм в дерме. Ответ на опрос посевов помогает определить точного возбудителя. Тест с КОН может быть отрицательным, поскольку грибковая инфекция в этом случае развивается в более глубоком слое кожи.
Местные противогрибковые препараты для лечения гранулем Майокки неэффективны, потому что они не проникают через дерму и подкожно. Рекомендуется лечение системными противогрибковыми препаратами. Обычная рекомендация — тербинафин 250 мг 1 в / день. 2–6 недель, продолжительность лечения зависит от реакции на лечение. Лечение продолжают до исчезновения всех клинических признаков.
Причины возникновения грибка стопы
В основном причинами грибка стоп являются:
- Чрезмерная потливость или, наоборот, повышенная сухость и шелушение ног. Эти процессы нарушают защитную функцию клеток кожи.
- Анатомические особенности: узкие промежутки между пальцами и их деформация, плоскостопие.
- Проблемы с терморегуляцией (поддержание определенной температуры тела) и микроциркуляцией (транспортировка биологических жидкостей).
- Ранки, травмы, нарушающие целостность кожного покрова. Через эти повреждения зачастую происходит присоединение инфекций.
- Наличие заболеваний, снижающих иммунитет или приводящих к нарушению метаболизма (например, эндокринопатии, болезни крови, онкологии и прочие).
- Прием некоторых препаратов (антибактериальных, цитостатических, кортикостероидных).
Зачастую грибковые поражения стоп сочетаются с гнойничковыми высыпаниями, поэтому высказываются предположения о взаимосвязи между ними: благодаря пиококкам происходит глубокое проникновение дерматофитов в подкожную клетчатку, а продолжительные микозы за счет образования трещин, расчесов, эрозий способствуют повышенной восприимчивости к инфицированию.
Нередко при грибке стоп наблюдается возникновение вирусной инфекции. Например, возбудитель рубромикоза активизирует папилломавирусы, вирусы герпеса. Это проявляется в увеличении концентрации вирусов на поверхности клеток, пораженных грибами.
Источником распространения заболевания выступают больные микозом люди: в процессе шелушения происходит отсоединение чешуек кожи, содержащих возбудителей грибковой инфекцией. Эти инфицированные чешуйки зачастую оказываются на полу и на инвентаре в бассейнах, банях, а также на педикюрных инструментах.
Интересен тот факт, что грибы обладают высокой устойчивостью и могут сохраняться в термальных источниках, хлорированной и озонированной воде в течение 12-18 дней. Губительной для грибов является вода с высоким содержанием соли или сероводорода.
Грибок стопы: диагностика и лечение
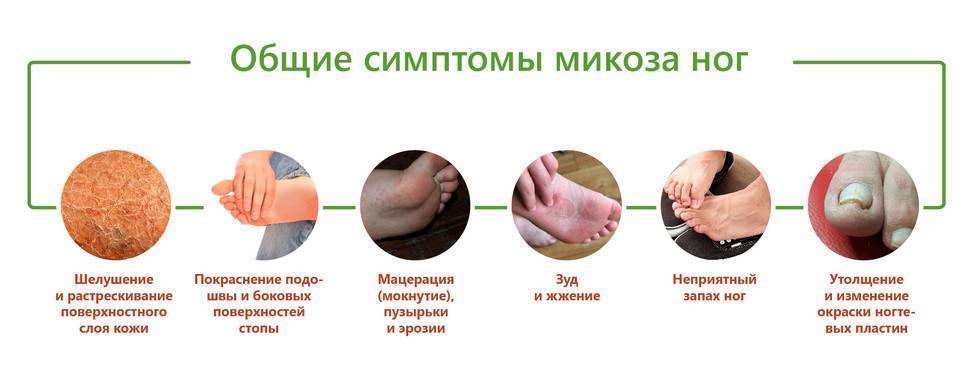
Грибок стопы (Tinea pedis) — наиболее частая дерматофитная инфекция. Грибок стопы может возникать между пальцами ног, развиваться при гиперкератозе или везикобулезе, а в очень редких случаях может вызывать язвенное повреждение кожи.
Обычно грибок стопы преобладает между пальцами ног, часто грибок ногтя и стопы (паха) развивается вместе. Грибок стопы чаще всего диагностируется у взрослых (особенно у молодых мужчин). Подсчитано, что у 70% грибок стопы будет развиваться на протяжении всей жизни. человек. Грибок стопы вызывается дерматофитами Trichophyton rubrum, Trichophyton interdigitale и Epidermophyton floccosum. Заражение чаще всего происходит при ходьбе босиком в кабинках для переодевания, саунах или бассейнах при прямом контакте с патогенами.
Пациенты с грибком стопы между пальцами ног обычно жалуются на сильный зуд, перхоть между пальцами ног, покраснение кожи. Грибок чаще распространяется под подошвой, реже повреждается тыльная сторона стопы. В частности, между третьим и четвертым пальцами возникают трещины, которые могут быть очень болезненными. Менее распространенной формой заболевания является грибок ногтей на ногах вместе с язвами, когда следует подозревать вторичную бактериальную инфекцию.
Грибок гиперкератоза стопы (также называемый грибком мокасинового типа) проявляется в виде диффузного гиперкератоза подошв, латеральных и медиальных поверхностей стопы. Кожа чешуйчатая, всегда присутствует эритема.
Грибок гиперкератоза стопы
Воспалительный или пузырчатый грибок стопы болезнен, проявляется сильным зудом, волдырями и волдырями на коже, которые могут лопнуть. Эти поражения сопровождаются выраженной эритемой. Чаще всего травмируется медиальная сторона стопы.
Основные методы диагностики — исследование царапин на коже после окрашивания КОН. Микроскопическое исследование царапин кожи, окрашенных KOH, на которых видны сегментированные гифы мицелиальных грибов, помогает отличить грибок стопы от негрибкового заболевания стопы, а в случае инфекции Candida виден кластерный грибок с псевдогифией.
При везикулярной болезни везикулы используют для микробиологических исследований (посев на специальной среде). В случае образования язв, трещин на коже следует взять мазок и исследовать культуру на вторичную бактериальную инфекцию.
Взятие мазка при грибке стопы
В клинической практике грибок стопы можно заподозрить исключительно на основании признаков и типа поражения, но рекомендуется подтвердить диагноз клиническими испытаниями, поскольку симптомы грибковой инфекции могут быть аналогичны другим дерматологическим заболеваниям — кандидозной инфекции пальцев рук, атопическому дерматиту.
Основные цели лечения — облегчить симптомы (зуд и боль), снизить риск вторичных бактерий и остановить дальнейшее распространение грибковой инфекции как на пациента, так и на окружающих.
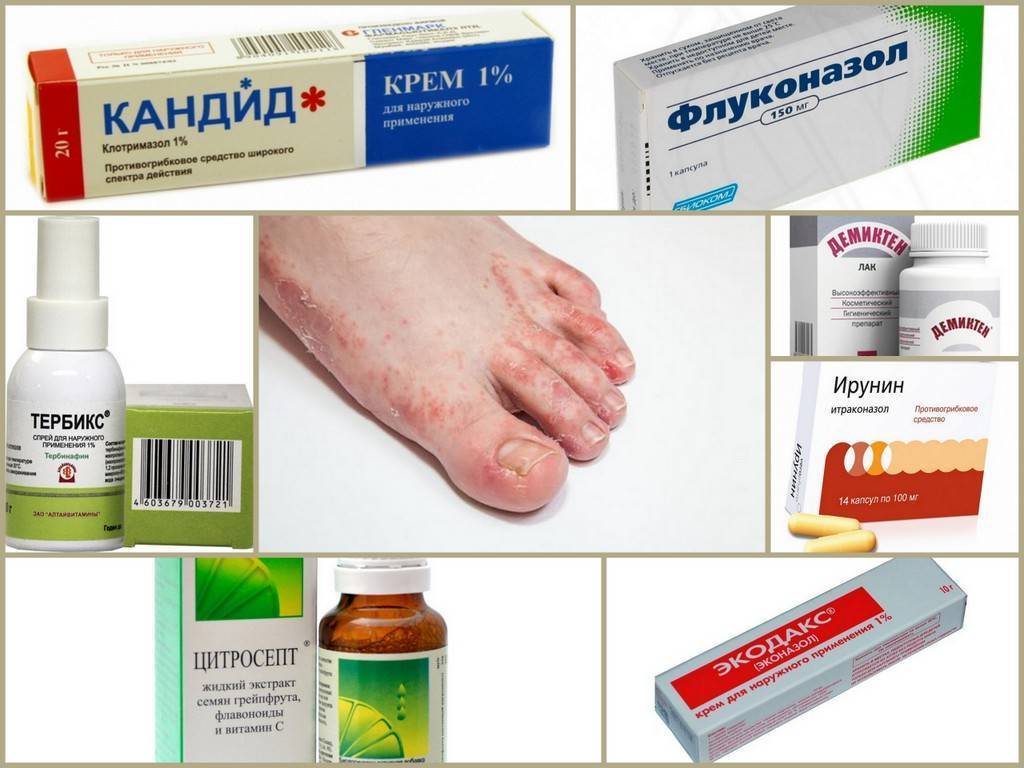
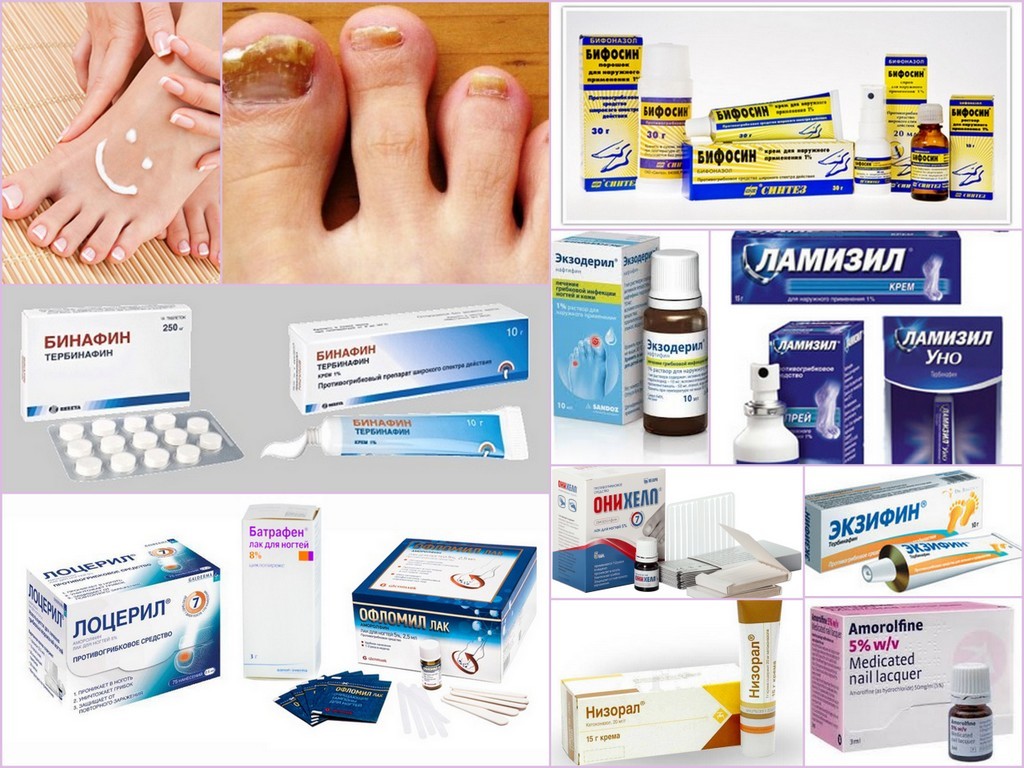
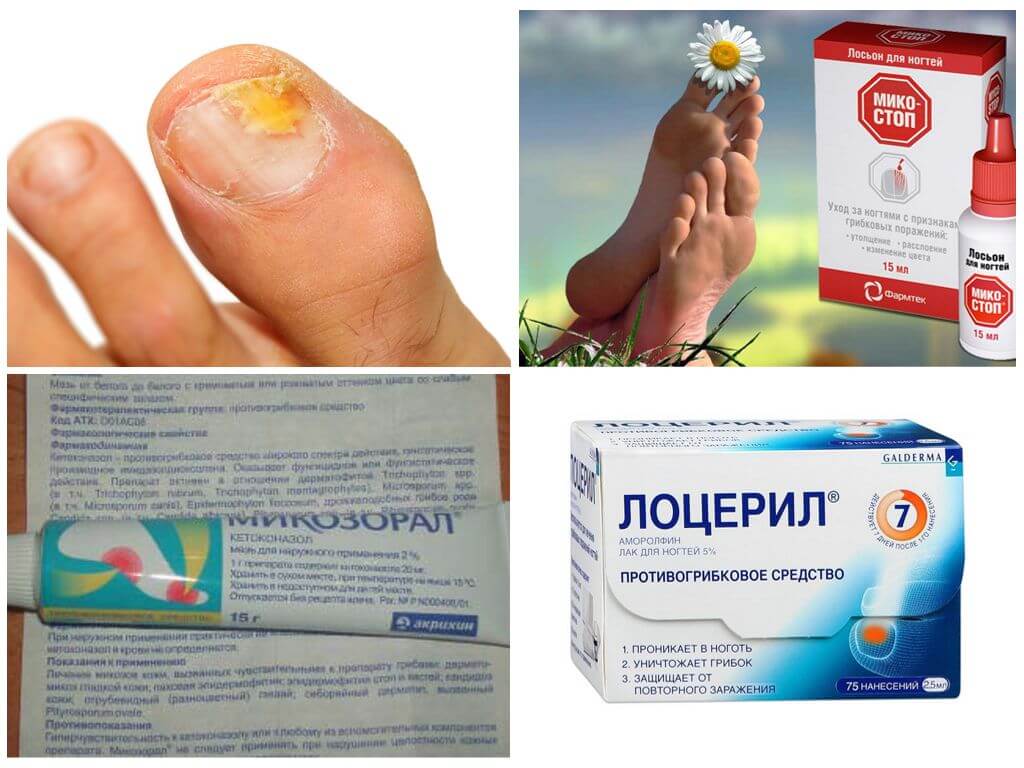
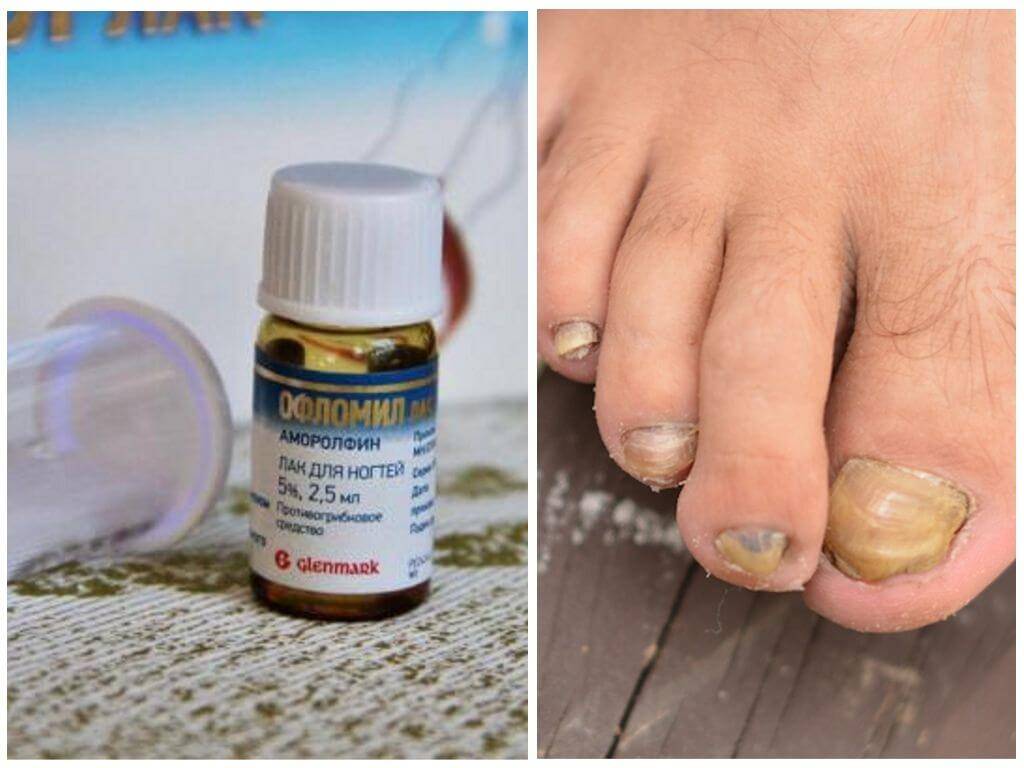
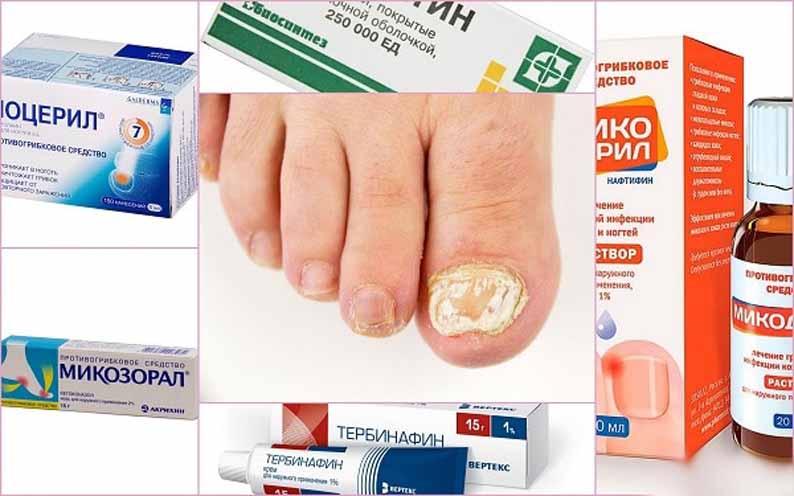
- Препараты первого ряда — это противогрибковые препараты местного действия, а препараты системного действия — резервные, назначаемые в случаях, когда препараты местного действия неэффективны или неэффективны сами по себе.
- Противогрибковые препараты местного действия включают аллиламин, бутенафин, циклопирокс, толнафтат. Данные метаанализа 2005 г. подтверждают эффективность местного лечения опоясывающего лишая стопы.
Противогрибковые препараты местного действия назначают 1-2 раза в день и продолжение лечения не менее 4 недель. Пациенты, нуждающиеся в системной терапии, получают итраконазол (250 мг 2 раза / сут в течение 1 недели) и тербинафин (250 мг 1 раз / сут в течение 1 недели) 2 недели) или флуконазол (150 мг 1 неделю в неделю в течение 2-6 недель).
Противогрибковые препараты местного действия
Гризеофульвин также можно использовать для лечения грибка стопы, но он не так эффективен, как другие системные противогрибковые препараты, и требует более длительного лечения (1000 мг / день в течение 4-8 недель или 660 или 750 мг / день в течение 4-8 недель).
Помимо местных противогрибковых препаратов пациентам с гиперкератозом можно назначать слабые растворы салициловой кислоты (1). Повязку, смоченную этим продуктом, следует наложить на пораженные участки и удерживать в течение 2–0 минут, повторяя процедуру 2–3 раза в день.
Профилактика
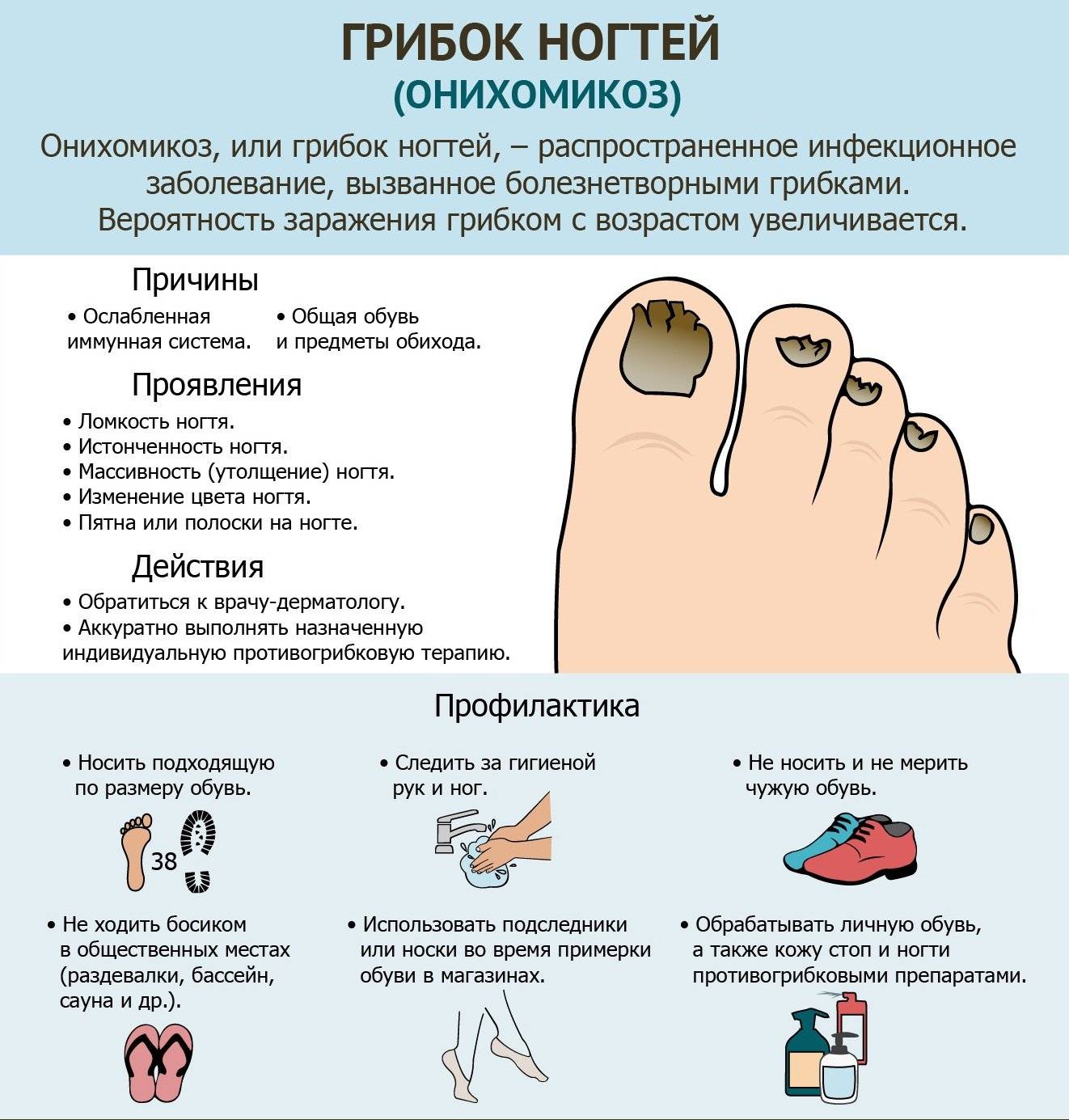
Предусматривает, во-первых, дезинфекцию полов, деревянных настилов, скамеек, тазов, шаек в банях, душевых, бассейнах, а также дезинфекцию обезличенной обуви; во-вторых, регулярные осмотры банщиков и лиц, занимающихся в плавательных бассейнах, с целью выявления больных эпидермофитией и раннего их лечения; в-третьих, проведение санитарно-просветительной работы. Населению необходимо разъяснять правила личной профилактики эпидермофитии: ежедневно мыть ноги на ночь (лучше холодной водой с хозяйственным мылом), тщательно их вытирать; не реже, чем через день, менять носки и чулки; не пользоваться чужой обувью; иметь для бани, душа, бассейна собственные резиновые сандалии или тапочки.
Для закаливания кожи подошв рекомендуется хождение босиком по песку, траве в жаркое время года.
Советы по применению
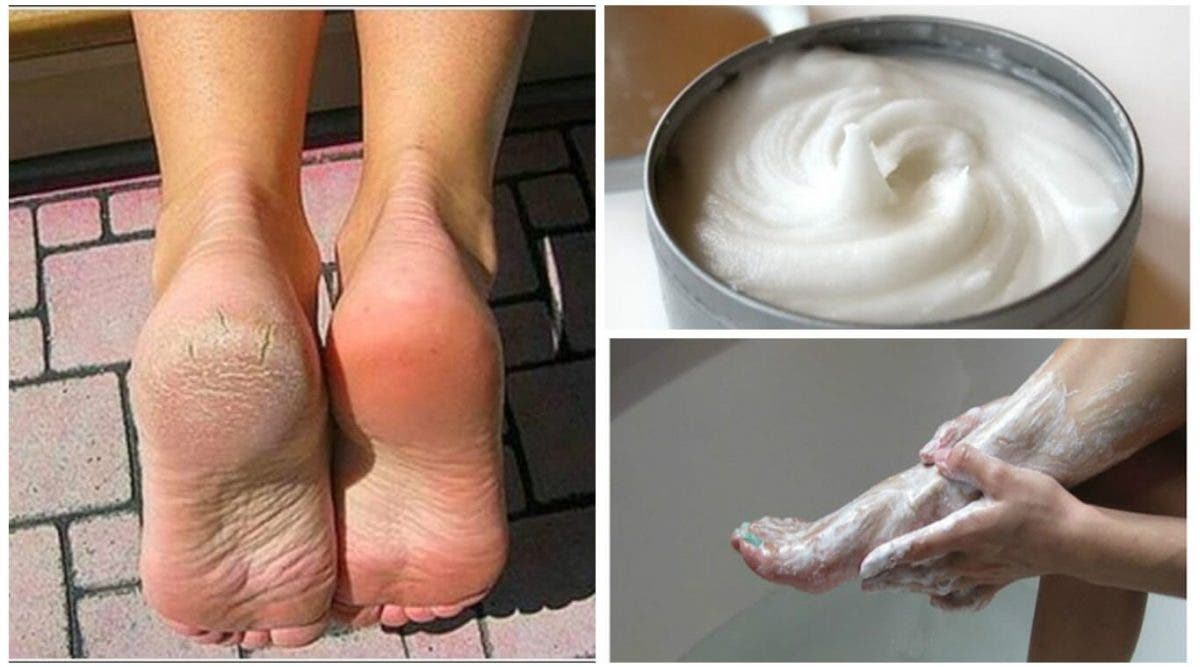
Чтобы противомикозная мазь проникла вглубь кожи и ногтевых пластин максимально глубоко, ноги нужно подготовить соответствующим образом:
Помыть ноги в теплой воде, желательно с добавлением трав
Тщательно просушить распаренные ноги.
Перед нанесением мази на ногти, их важно распарить, максимально подстричь и удалить поражённые участки, использую пилочку. Для каждого ногтя применяется индивидуальный инструмент либо перед обработкой следующей ногтевой пластины пилочка хорошо дезинфицируется.
Мазь наносится тонким слоем на все поражённые участки, а также на здоровую кожу и ногти, которые прилегают к заражённым
Важно подождать, пока средство полностью впитается.
Нужно надевать носки из натуральных материалов.
Необходимо регулярно проводить дезинфекцию обуви и предметов быта, с которыми контактируют поражённая кожа и ногти.
Чтобы вылечить грибок, требуется поэтапная терапия:
- Для начала избавьтесь от причины, которая привела к болезни. Исключите возможность повторного заражения. Если вы ходили босиком в бассейне, общем душе, по пляжу, начинайте надевать свою обувь.
- Сдайте анализ, чтобы точно узнать, какой штамм грибка нужно лечить.
- Пройдите противомикозную терапию с применением специальных препаратов.
- Чтобы минимизировать риск рецидива, лучше регулярно предпринимайте профилактические меры. Для этого соблюдайте правила гигиены, наносите несколько раз в неделю мази с противогрибковым эффектом.
Личная гигиена — залог здоровых ногтей
Мази от грибка стоп и ногтей – хорошее средство лечения. Они достаточно эффективные и максимально безопасные, поскольку действуют локально. В организм проникает незначительное количество активных компонентов, поэтому они не влияют на состояние здоровья.
Несмотря на безопасность использования мазей, не занимайтесь самолечением. Если вы будете регулярно наносить препарат, активный компонент которого не действует на грибок, поразивший вас, результата не будет. Болезнь станет прогрессировать, и вы потеряете ценное время. Дальнейшее лечение значительно усложниться.
При возникновении малейших подозрений на заражение грибком стоп, ногтей, стоит обратиться к доктору. Только он назначит действительно адекватное лечение.
1.Что такое микоз стоп и как можно заразиться?
Микоз стоп – это самая распространенная на сегодняшний день грибковая инфекция кожи. Есть три основных типа микоза стопы, или грибка на ногах, грибка стопы, как его еще называют. И каждый тип локализуется на разных частях стопы и выглядит по-своему.
Как можно заразиться грибком стопы?
Микоз стоп вызывается грибком, который растет на или в верхнем слое кожи. Грибок лучше всего размножается в теплых и влажных местах. Например – в области между пальцами ног. Грибок стопы очень легко распространяется. Достаточно коснуться пальцев или ног зараженного человека, чтобы тоже заболеть с большой вероятностью. Но чаще всего заражение грибком происходит, когда люди ходят босиком по загрязненным поверхностям вблизи плавательных бассейнов или в раздевалках того же бассейна, спортзала и других похожих объектов. Грибок после этого может остаться и в вашей обуви, особенно если эта обувь очень узкая и воздух не может циркулировать вокруг ног.
Если вы коснулись какого-то предмета, на котором есть грибок, после этого вы тоже можете стать его распространителем и заразить других людей. Причем даже если вы заразите других, это не означает, что вы обязательно заразитесь сами. Врачи не знают, почему так происходит, но предрасположенность к заражению грибком на ногах у всех разная. А если вы уже болели микозом, есть высокая вероятность заразиться снова.
Виды микоза
Микоз может протекать по-разному, и в зависимости патогенеза определяют:
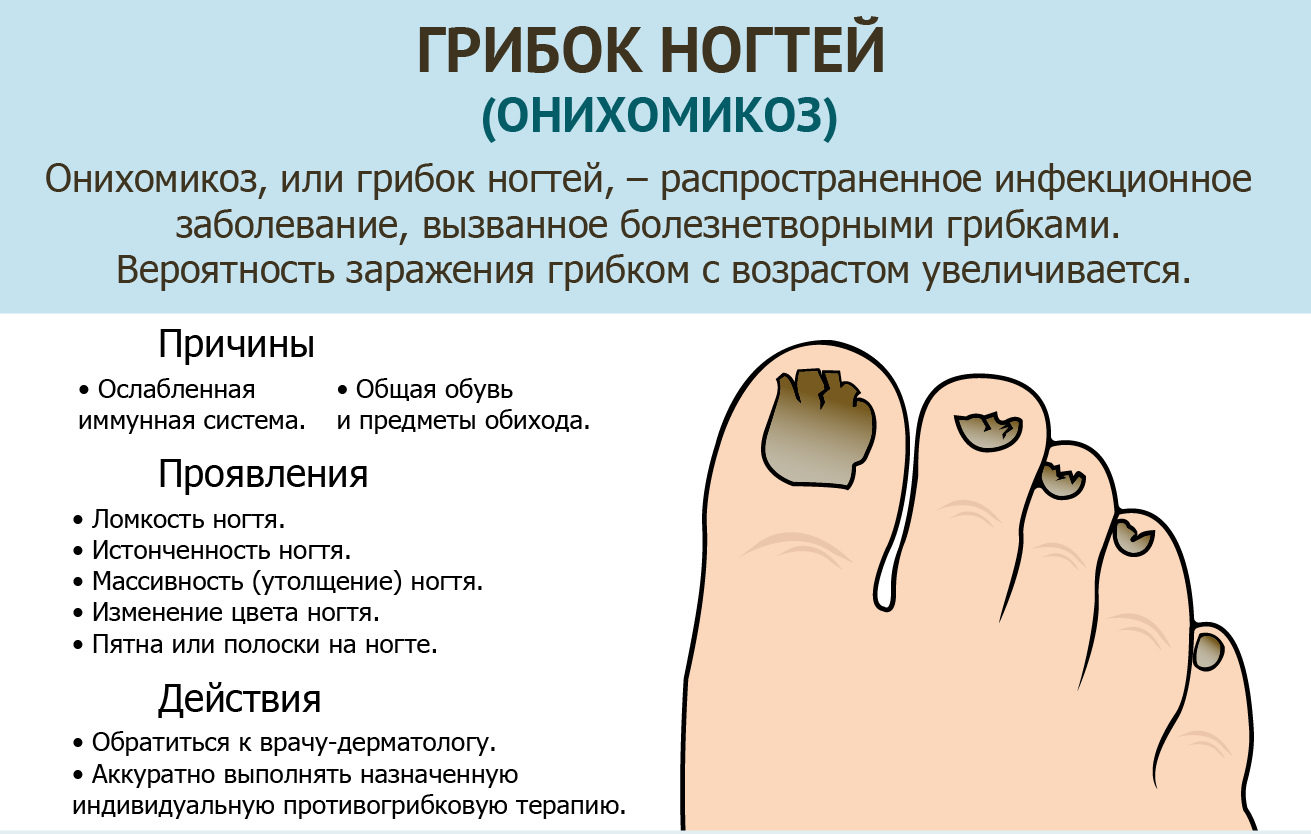
- онихомикоз: при данной форме страдают ногти на ногах (ноготь расслаивается, истончается, крошится, становится желтушным; может воспаляться ногтевой валик);
- дисгидротический микоз: в данном случае появляются трещины на стопе, кожа становится рыхлой, иногда чувствуется общая болезненность подошвы – заболевание протекает на фоне дисфункции работы потовых желез;
- сквамозный или чешуйчатый микоз: характеризуется иссушиванием кожи, появлением характерных чешуек, которые могут краснеть при трении;
- интертригиозный микоз: наиболее частая форма болезни, при которой формируются множественные пузырьки, заполненные жидкостью, и наиболее характерная локация – межпальцевое пространство и область пальцев.
Симптомы и течение
Процесс чаще всего начинается в межпальцевых промежутках, преимущественно между наиболее тесно прилегающими 4 и 5 пальцами. При ощущении легкого зуда на дне межпальцевой складки появляется полоска набухшего и слегка шелушащегося эпидермиса. Через 2-3 дня здесь возникает маленькая трещинка, выделяющая небольшое количество серозной жидкости. Иногда роговой слой отпадает, обнажая поверхность розово-красного цвета. Заболевание, постепенно прогрессируя, может распространиться на все межпальцевые складки, подошвенную поверхность пальцев и прилегающие части самой стопы. Просачивающаяся на поверхность серозная жидкость служит прекрасным питательным материалом для дальнейшего размножения грибков.
При поступлении грибков через нарушенный роговой покров в глубже лежащие части эпидермиса процесс осложняется экзематозной реакцией. Появляются многочисленные, сильно зудящие, наполненные прозрачной жидкостью пузырьки, которые местами сливаются и эрозируются, оставляя мокнущие участки.
Процесс может перейти на тыльную поверхность стопы и пальцев, подошву, захватывая ее свод до самой пятки. Заболевание, то ослабевая, то опять усиливаясь, без надлежащего лечения и ухода может тянуться долгие годы. Нередко при этом происходит осложнение вторичной пиогенной инфекцией: прозрачное содержимое пузырьков становится гнойным, воспалительная краснота усиливается и распространяется за границы поражения, стопа делается отечной, движения больного затруднены или невозможны из-за резкой болезненности; могут развиваться и последующие осложнения в виде лимфангоитов, лимфаденитов, рожи и пр.
В ряде случаев эпидермофития на подошвах выражается появлением на неизмененной вначале коже отдельных групп зудящих, глубоко расположенных, плотных на ощупь пузырьков и пузырей с прозрачным или слегка мутноватым содержимым. После их самопроизвольного вскрытия покрышка пузырей отпадает, сохраняясь в виде венчика лишь по краям поражения; центральные же части имеют гладкую, розово-красного цвета, слегка шелушащуюся, реже – мокнующую поверхность; нередко на ней появляются новые пузырьки. За счет их слияния поражение ширится и может захватить значительные участки подошв.
Всасывание аллергенов (грибков и их токсинов) является сенсибилизирующим фактором для всего организма, повышает чувствительность кожного покрова, на нем может появиться аллергического характера сыпь. Она чаще наблюдается на кистях (ладонях). Образуются резко ограниченные эритематозные диски, усеянные большим количеством мелких пузырьков с прозрачным содержимым, которые лопаются, обнажая эрозивную, мокнущую поверхность, окруженную ширящимся ободком из набухшего и отслаивающегося эпидермиса. Грибков в этих поражениях обычно не находят.
Эпидермофития стоп начинается преимущественно летом. Повышенная потливость, недостаточное обсушивание межпальцевых промежутков после купания способствуют внедрению грибка.
Поражение ногтей при микозах стоп наблюдается в основном на 1 и 5 пальцах, начинаясь обычно со свободного края. Ноготь утолщен, имеет желтоватую окраску и зазубренный край. Постепенно развивается более или менее выраженный подногтевой гиперкератоз.
Источники
Показать источники
Скрыть источники
- Пашинян А.Г. д.м.н., профессор, МГМСУ, Современная терапия микозов стоп. Медицинский совет, 2008
- Al Hasan M, Fitzgerald SM, Saoudian M, Krishnaswamy G. Dermatology for the practicing allergist: Tinea pedis and its complications. Clin Mol Allergy 2004; 2 (1): 5. DOI: 10.1186/1476-7961-2-5
- Woodfolk JA. Allergy and dermatophytes. Clin Microbiol Rev 2005; 18 (1): 30-43. DOI: 10.1128/CMR.18.1.30-43.2005
- Drakensjo IT, Chryssanthou E. Epidemiology of dermatophyte infections in Stockholm, Sweden: a retrospective study from 2005-2009. Med Mycol 2011; 49 (5): 484-8. DOI: 10.3109/13693786.2010.540045
- Djeridane A, Djeridane Y, Ammar-Khodja A. Epidemiological and aetiological study on tinea pedis and onychomycosis in Algeria. Mycoses 2006; 49 (3): 190-6. DOI: 10.1111/1439-0507.2006.01230.
- Максимов И.С. Современные возможности топической терапии микоза стоп. Consilium Medicum. 2020; 22 (7): 57-59. DOI: 10.26442/20751753.2020.7.200322
- Alvarez MI, Gonzalez LA, Castro LA. Onychomycosis in Cali, Colombia. Mycopathologia 2004; 158 (2): 181-6. DOI: 10.1023/B: MYCO.0000041866.85314.e4
- Рукавишникова В. М. Микозы стоп. М.: Эликс Ком, 2003. [Rukavishnikova VM. Mycoses of the feet. Moscow: Elix Kom, 2003 (in Russian)
- РЛС, официальная инструкция к препарату Залаин, от 2021 года
- Доказательный опыт терапии микозов кожи. Пособие для врачей. Изд. 2-е с исправл./ Под ред. А.Ю. Сергеева. — М.: Нац. акад. микол. — 2016. — 41 с.
- Agut J., et al. // Arzneim.-Forsh./Drug Res. — 1992. -Vol. 42 (5a)
- Rotta I., Ziegelmann P.K., Otuki M.F., et al. Efficacy of topical antifungals in the treatment of dermatophytosis: a mixed-treatment comparison meta-analysis involving 14 treatments// JAMA Dermatol. — 2013. — Vol. 149, №3. — Р. 341-349.
- Van Zuuren E.J., Fedorowicz Z., El-Gohary M. Evidence-based topical treatments for tinea cruris and tinea corporis: a summary of a Cochrane systematic review// Br. J. Dermatol. — 2015. — Vol. 172, (3. — P. 616-641.
- Kotrekhova L.P. Etiology, pathogenesis, clinical forms of foot mycosis and the main methods of treatment. Russian Medical Journal. 2010; 18 (12): 770 (in Russian).
- Sur R., Babad J.M., Garay M., Liebel F.T., Southall M.D. Anti-Inflammatory Activity of Sertaconazole Nitrate Is Mediated via Activation of a p38-COX-2-PGE2 Pathway. J Invest Dermatol. 2008;128(2):336-344. doi: 10.1038/sj.jid.5700972.
- Kaur S., Sur R., Liebel F.T., Southall M.D. Induction of Prostaglandin D2 through the p38 MAPK Pathway Is Responsible for the Antipruritic Activity of Sertaconazole Nitrate. J Invest Dermatol. 2010;130(10):2448-2456. doi: 10.1038/jid.2010.152.
Источники
- Gupta AK., Quinlan EM. Google search trends in onychomycosis: Influences of flip flops and advertising. // J Cosmet Dermatol – 2020 – Vol19 – N10 – p.2736-2744; PMID:32615640
- Bulson JM., Liveris D., Derkatch I., Friedman G., Geliebter J., Park S., Singh S., Zemel M., Tiwari RK. Non-thermal atmospheric plasma treatment of onychomycosis in an in vitro human nail model. // Mycoses – 2020 – Vol63 – N2 – p.225-232; PMID:31677288
- Zalacain A., Merlos A., Planell E., Cantadori EG., Vinuesa T., Viñas M. Clinical laser treatment of toenail onychomycoses. // Lasers Med Sci – 2018 – Vol33 – N4 – p.927-933; PMID:28378259
- LaSenna CE., Tosti A. Patient considerations in the management of toe onychomycosis – role of efinaconazole. // Patient Prefer Adherence – 2015 – Vol9 – NNULL – p.887-91; PMID:26170638
- Chabasse D., Pihet M. . // J Mycol Med – 2014 – Vol24 – N4 – p.261-8; PMID:25458362
- Angamuthu M., Nanjappa SH., Raman V., Jo S., Cegu P., Murthy SN. Controlled-release injectable containing terbinafine/PLGA microspheres for onychomycosis treatment. // J Pharm Sci – 2014 – Vol103 – N4 – p.1178-83; PMID:24497012
- Ortiz AE., Avram MM., Wanner MA. A review of lasers and light for the treatment of onychomycosis. // Lasers Surg Med – 2014 – Vol46 – N2 – p.117-24; PMID:24375507
- Willyard C. Companies go toe to toe, as topical treatments for nail fungus bloom. // Nat Med – 2013 – Vol19 – N7 – p.794-5; PMID:23836202
- Sigurgeirsson B., van Rossem K., Malahias S., Raterink K. A phase II, randomized, double-blind, placebo-controlled, parallel group, dose-ranging study to investigate the efficacy and safety of 4 dose regimens of oral albaconazole in patients with distal subungual onychomycosis. // J Am Acad Dermatol – 2013 – Vol69 – N3 – p.416-25; PMID:23706639
- Singal A., Khanna D. Onychomycosis: Diagnosis and management. // Indian J Dermatol Venereol Leprol – 2012 – Vol77 – N6 – p.659-72; PMID:22016272
Диагностика грибка стопы
Диагностика грибка стопы включает в себя:
- Оценку жалоб пациента и наличие хронических заболеваний.
- Микроскопическое исследование пораженных частичек кожи, ногтя.
- Культуральный посев – помещение патогенных микроорганизмов в питательную среду для их размножения и последующей точной идентификации, а также для оценки активности противогрибковых препаратов и определения чувствительности к ним грибов.
Для правильного подбора терапии важно определить, являются ли изменения на коже стопы грибковой инфекцией или дисгидротической экземой, кератодермией, псориазом и другими кожными заболеваниями
Резюме
Грибковые инфекции кожи чаще всего вызываются дерматофитами из родов Trichophyton, Epidermophyton и Microsporum. Эти дерматофиты метаболизируют кератин и могут встречаться в различных частях тела — ногах, паху, голове, ногтях, волосах бороды, могут повредить более глубокий слой кожи, дерму и волосяные фолликулы.
Грибковые инфекции, вызванные дерматофитами, часто можно заподозрить, оценив клинические признаки, но диагноз также должен быть подтвержден тестами. В случае ошибочного диагноза пациенту могут быть назначены кортикостероиды, что затрудняет как подтверждение дерматофитного диагноза, так и сам процесс заживления.
Большинство кожных инфекций, вызванных дерматофитами, излечимы с помощью местных противогрибковых препаратов, таких как азол, аллиламин, циклопирокс, бутенафин и толнафтат.
Формы микоза стоп
Выделяют несколько форм микоза:
Сквамозную
Характеризуется шелушением кожи свода стоп с возможным распространением на поверхности пальцев. Также могут появляться участки с утолщением кожи и пластинчатым шелушением.
Интертригинозную
Похожа на межпальцевую опрелость. Воспалительный процесс, как правило, локализуется между 3 и 4 пальцами. Роговой слой размягчается, становится рыхлым и отслаивается. Появляются трещины и белесоватый налет. Начинаются зуд и жжение. Возможно присоединение пиококковой (гнойничковой инфекцией) и дрожжевой флоры, тогда пораженные участки покрываются гнойно-кровянистыми корками.
Дисгидротическую
Характеризуется появлением на боковой поверхности стоп и на соприкасающихся с ней поверхностях пальцев пузырьков, наполненных прозрачной жидкостью и покрытых толстым роговым слоем. «Саговые зерна» (пузырьки) бывают одиночные или сливаются в многокамерные пузыри. По мере присоединения пиококков содержимое пузырьков становится мутным, затем происходит их вскрытие, образуются эрозии, покрытые гнойно-геморрагическими корочками. Некоторые пациенты отмечают воспаление лимфоузлов, ухудшение общего самочувствия.
У 2/3 больных с интертригинозной и дисгидротической формами эпидермофитии отмечаются микиды (аллергическая сыпь).
Конечно, выделение клинических форм эпидермофитии является условным, поскольку нередко возникает их сочетание, одна форма может переходить в другую. Все зависит от реакции организма, физических нагрузок и методов лечения пациента.
Также при микозе стоп нередко поражаются ногти преимущественно на первом и пятом пальцах стоп. Ногтевая пластина приобретает пятна или полосы желтоватого цвета, поверхность становится тусклой и неровной, под ногтем начинает возникать роговое утолщение, что в дальнейшем приводит к разрушению ногтевой пластинки.
Виды грибковых заболеваний стоп
В зависимости от того, какими видами грибов вызвано заболевание, микозы стоп подразделяют на:
Дрожжеподобные микозы
вызываются грибами рода Candida.
Плесневые микозы
провоцируются грибами Scytalidium spp., Onychocola canadensis, Scopulariopsis brevicaulis, Aspergillus, Fusarium, Alternaria, Penicillium.
Дерматомикозы
вызываются дерматомицетами родов Trichophyton, Epidermophyton. Грибам этого вида для жизнедеятельности необходим кератин, которым богаты роговые слои кожи, ногти и волосы. В группу дерматомикозов с преимущественным поражением ногтей входят руброфития (возбудитель — Trichophyton rubrum) и эпидермофития стоп (возбудитель — Trichophyton interdigitale). На долю Trichophyton rubrum приходится приблизительно 80-90% случаев микозов стоп.
Смешанные микозы
вызываются сразу несколькими видами грибов.
Ниже подробно описан каждый вид микоза.
Дрожжеподобные микозы
В последнее время широкую распространенность стали набирать микозы стоп, вызванные грибами рода Candida. Предполагается, что это связано с широким применением различных лекарственных препаратов, чье действие связано со взаимодействием с иммунитетом.
Дерматомикозы
Эпидермофития стоп — хроническое заболевание, которое локализуется на коже сводов и межпальцевых складок стоп, с частым поражением ногтевых пластинок.
Диагностика микоза стоп
Несмотря на то, что грибок имеет явные клинические признаки, одной только визуальной диагностики недостаточно для уточнения диагноза. Проводится лабораторная диагностика соскобом или методом посева, благодаря которому подтверждается природа болезни.
Биоматериал для исследований забирается в рамках первичного приема у врача-подолога. В Центре Подологии собственная клиническая лаборатория, поэтому результаты анализов пациенты получают в минимальные сроки, и обеспечивается высокая точность диагностики по международным стандартам.
Забор материала с области кожи или ногтей не доставляет боли и занимает не более 5 минут.
Остались вопросы? Хотите узнать больше и уточнить цены?
Вы можете связаться с нами по телефону+7 (910) 123-45-67 или Закажите звонок
Причины развития микоза стоп
Микоз является грибковым заболеванием, ввиду чего для него идеальная среда развития – это теплое и влажное место. Это объясняет локализацию болезни: чаще всего он проявляется на пальцах ног, в межпальцевом пространстве, а также на подошве и ногтях. В обуви споры грибка длительное время сохраняют свою жизнеспособность, и отсутствие правильной гигиены ног усиливает процесс размножения микоза.
Споры грибка крайне мелкие, они не заметны человеческому глазу, поэтому заподозрить болезнь человек может только при появлении характерных симптомов.
Чаще всего заражение микозом происходит:
- в аквапарках и бассейнах;
- на пляжах;
- в обувных магазинах (при примерке обуви без носков и последников);
- в гостиницах (при пользовании постельным бельем, душем и др.);
- в саунах и банях (особенно при ходьбе босиком).
Патогенез болезни: от кожи стоп или от ногтей заразного человека отделяются мелкие чешуйки, содержащие споры. Эти микрочешуйки попадают на кожу стоп здорового человека, после чего они проникают в межклеточное пространство, формируя нити мицелия. Постепенно грибковое образование увеличивается в размерах, ввиду чего становятся явными симптомы болезни.
Несмотря на высокую контагиозность (заразность), микоз на пальцах, ступнях и ногтях проявляется не всегда и не у всех. Один пациент заражается сразу, а другие могут месяцами быть в зоне риска, но так и не заразиться. Если иммунитет сильный, организм здоров, у него может быть достаточно сил для борьбы с грибковой угрозой.
Наиболее подвержены микозу пациенты, у которых диагностированы следующие заболевания:
- сахарный диабет;
- ВИЧ;
- гепатит;
- гипергидроз;
- гормональные дисфункции;
- ожирение.
В зоне риска пациенты, которые занимаются спортом, испытывают значительные физические нагрузки по роду своей деятельности, часто контактируют с химическими веществами, носят синтетические носки и обувь из ненатуральных материалов.