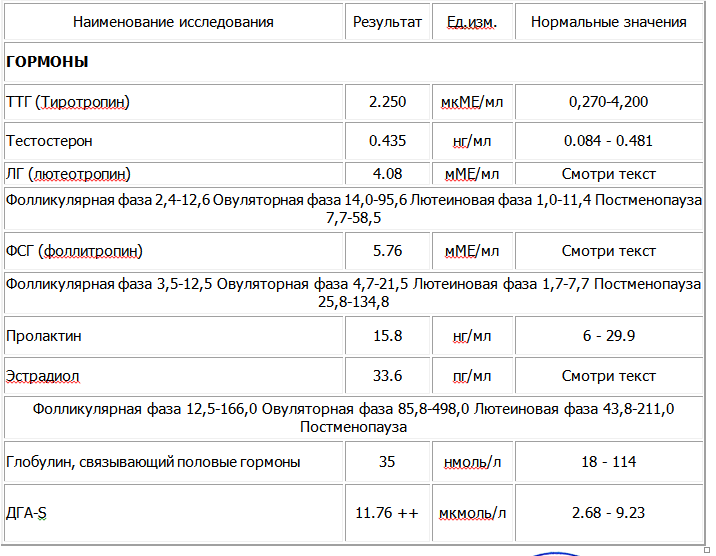
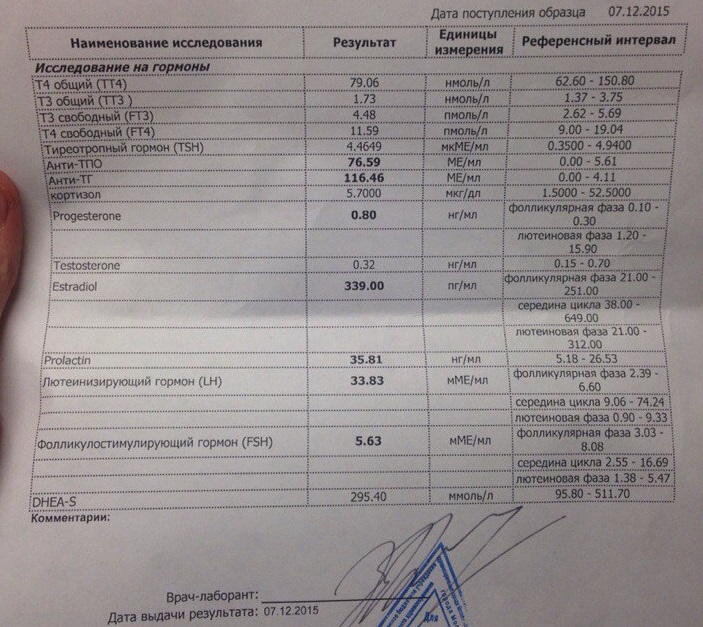
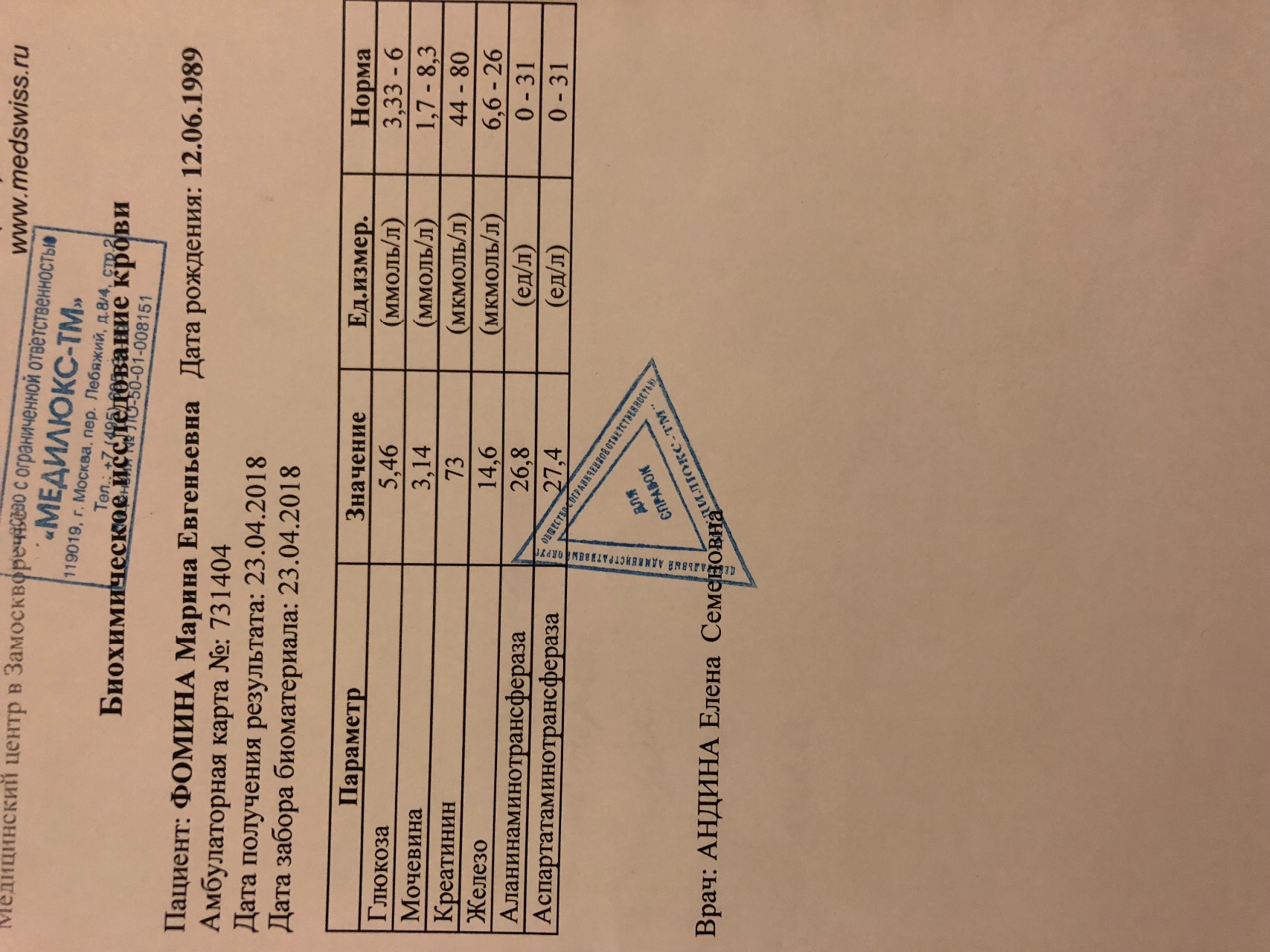
Причины и факторы влияния на изменения показателей уровня гормона в крови
Пролактин, норма которого колеблется от 15 до 20 нанограммам на один миллилитр крови, может изменяться по причине множества факторов. В частности, на концентрацию данного гормона влияет следующее:
- период вынашивания женщиной плода, роды, последующее грудное вскармливание;
- нервно-психическая анорексия;
- прием препаратов, влияющих на работу гипофиза. Так, это могут быть некоторые гормоны (эстроген), психотропные или наркотические вещества (опиаты, амфетамин, антидепрессанты);
- препараты, снижающие кровяное давление;
- заболевания, влияющие на нормальную работу гипоталамуса или вызывающие патологии в его работе;
- заболевания мочеполовой системы, почек;
- злокачественные или доброкачественные новообразования гипофиза.
Не стоит забывать о том, что стресс также может внести свои коррективы в показатели пролактина. В том числе и страх перед сдачей анализа приводит к несущественному увеличению гормона в крови. Именно поэтому врач должен внимательно следить за психоэмоциональным состоянием пациента.
Что такое андропауза?
Андропауза определяется как период в жизни человека, который предвещает надвигающееся вступление в старость. Обычно его симптомы появляются после 50 лет и связаны со снижением уровня тестостерона в организме. Не все мужчины подвержены этому заболеванию, поэтому этот термин не так известен, как менопауза у женщин. Можно заподозрить, что это андропаузой, когда появляются:
- нарушение сна;
- нарушение аппетита;
- проблемы с эрекцией или снижение либидо;
- уменьшение мышечной массы и увеличение количества жировой ткани;
- гипертония;
- приливы жара и чрезмерное потоотделение;
- повышенная раздражительность и общая раздражительность.
При выявлении таких симптомов, нужно обратиться к врачу.
В каком возрасте наступает климакс?
Загвоздка в том, что точного возраста в котором наступает климакс – не существует. Обычно, угасание репродуктивной функции наступает в промежутке между 45 и 55 годами, однако дефицит женских гормонов может наступить и раньше, до 40 лет.К ранней менопаузе приводят аутоиммунные и инфекционные заболевания, гормональные сбои, курсы химиотерапии или генетическая предрасположенность. Влияют и вредные привычки: доказано, что курение, употребление алкоголя и наркотиков ускоряют наступление климактерического периода. Также последние исследования говорят, что нерожавшие женщины сильнее подвержены раннему наступлению климакса.
Причины
Абдоминальное ожирение (или брюшное) — случай, когда излишний жир заметно накапливается в области живота. Оно более характерно для мужской части населения планеты.
При этом в норме на месте жира в мужском животе должны быть мышцы. Однако в случаях гормонального дисбаланса, использования слишком калорийной диеты или с возрастом, когда мужских гормонов в организме вырабатывается меньше, у представителей сильного пола может возникнуть ожирение, а именно его мужской вариант этого типа ожирения.
Выраженное абдоминальное ожирение у женщин возникает в случае сочетания избыточно калорийной диеты со своеобразным гормональным «перекосом» — склонности к переизбытку мужских гормонов при относительной недостаточности женских.
Такого рода дисбаланс может быть спровоцирован в организме женщины употреблением жирных мясных продуктов, содержащих гормоноподобные стимуляторы роста. Например, при введении в повседневную диету регулярного употребления убоины — мяса животных, выращенных на фермах с помощью современных интенсивных технологий.
Выявить ожирение абдоминального типа не сложно. Сочетание избыточной массы тела (за счёт излишков жира) и диспропорции в области «талия — бёдра» (когда отношение окружности талии к окружности бёдер превышает значение 1,0, или талия в своей окружности превышает 100 см), даёт право утверждать, что мы видим перед собой именно этот тип ожирение.
Можно ли эффективно лечить брюшное ожирение у женщин и мужчин и чем — физиотерапией, упражнениями, диетой?.. Есть ли какие-либо различия в подходе к лечению мужского и женского абдоминального типа ожирения? Как лечат абдоминальное ожирение в центрах «ВИТА»?
Лечение абдоминального типа ожирения в клинике «Вита»
Специалисты Ассоциации «Вита» вот уже почти три десятилетия практикуют и развивают подход к лечению всех типов ожирения, разработанный известным санкт-петербургским врачом Сергеем Петровичем Семёновым.
Главная особенность этого подхода состоит в том, что ожирение не рассматривается, ни как чисто психологическая проблема и ни как чисто физиологическая. С. П. Семёнов, разрабатывая свой подход к лечению ожирения, изначально считал его сочетанной — психофизиологической проблемой.
Ведь выделение в человеке чисто психологической (душевной) и исключительно физиологической (органной) сфер весьма условно: на практике каждый из нас является единым и неразрывным сплавом души и тела.
/kak_pravilno/psiholog.html
Так и проблема, если она возникает у человека, никогда не коренится исключительно в его психике или только в нюансах его физиологии: на деле корни любой проблемы, в том числе и абдоминального ожирения у женщин и мужчин обнаруживаются, как в теле, так и в особенностях психики каждого пациента.
Поэтому лечение абдоминального и других видов ожирения у женщин и мужчин должно быть комплексным, то есть в случае лечения ожирения воздействовать надо, как на психологию (пищевое поведение и привычки), так и на физиологию (обмен веществ) человека.
Какие гормоны принимают при климаксе?
Выбор конкретного препарата для облегчения симптомов климакса зависит от состояния женщины, этапа гормональной перестройки и других факторов. Обычно специалисты выбирают один из трех вариантов: фитоэстрогены, местные эстрогены в сочетании с фитоэстрогенами, оральные эстрогены.
Фитоэстрогены еще называют растительными гормонами. Они содержатся в сое, ямсе, красном клевере и некоторых других растениях. По строению фитоэстрогены схожи с настоящими эстрогенами, поэтому организм их использует, когда своих гормонов не хватает. Они купируют приливы, улучшают состояние внешности, увлажнение слизистых, настроение. При этом фитоэстрогены более безопасны, чем эстрогены. Они не стимулируют нежелательный рост клеток, не меняют свертываемость крови, не ухудшают работу печени и желчного пузыря. Растительные гормоны назначают в период пременопаузы или на остальных этапах при легкой и средней тяжести симптомов климакса.
Сочетание фитоэстрогенов и местных гормональных препаратов назначают женщинам в случае значительных урогенитальных расстройств (частые циститы, резь при мочеиспускании, сухость влагалища и т.д.). Такие препараты выпускаются в форме свечей. Они эффективно справляются с проблемами слизистых, но не влияют на приливы жара, повышенный аппетит, сердцебиения, нарушения сна, депрессию и т. д. Поэтому местную гормональную терапию дополняют приемом фитоэстрогенов, чтобы купировать проявления климакса.
Гормональные препараты рекомендуют при тяжелом течении климакса. Например, если количество приливов превышает десять раз в день, они сопровождаются обильным потоотделением, нарушения сна перерастают в хроническую бессонницу, а перепады настроения представляют угрозу как для самой женщины, так и для ее окружения.
Какие методы лечения ожирения неэффективны
Как упоминалось ранее, проблема ожирения является очень распространенной и этим пользуются недобросовестные компании. Сегодня на рынке можно найти множество «волшебных» средств, производители которых гарантируют снижение веса при сохранении в рационе всех любимых блюд. Действительно, если принимать подобные препараты, то можно заметить, что вес ушел. Секрет заключается в механизме действия данных препаратов. Они вызывают диарею и усиленную потерю жидкости, за счет чего и снижается вес. Вот только вместе с водой из организма вымываются важные минералы и витамины, а жир при этом остается на своих местах. Квалифицированный врач не станет назначать подобные препараты и будет использовать только средства с доказанной эффективностью.
Еще один распространенный «метод борьбы» с лишними килограммами – липосакция. На самом же деле, любой добросовестный пластический хирург скажет, что липосакция не является методом лечения ожирения. Без изменения образа жизни и устранения причин, которые привели к избыточному отложению жира, липосакция будет иметь нулевую эффективность и «наградит» серьезными осложнениями.
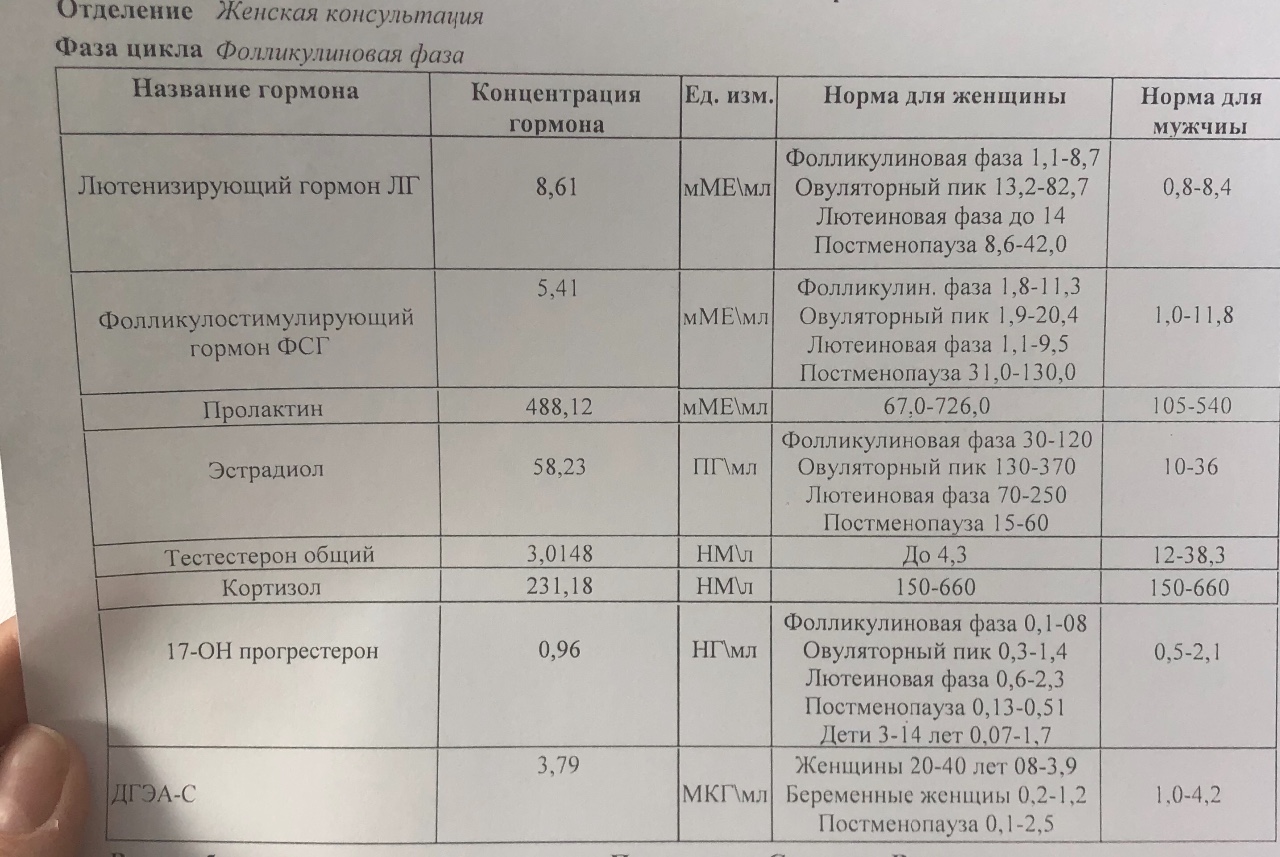
Анализы при менопаузе
Врач назначит, какие анализы нужно сдать при климаксе, некоторые основные тесты, в том числе:
- УЗИ с вагинальным датчиком (о климаксе свидетельствует эндометрий матки шириной менее 4 мм, при отсутствии менструаций не менее 2 мес и отсутствии видимых везикул Граафа).
- Гинекологический осмотр для выявления дефицита эстрогенов на слизистой оболочке влагалища и вульвы.
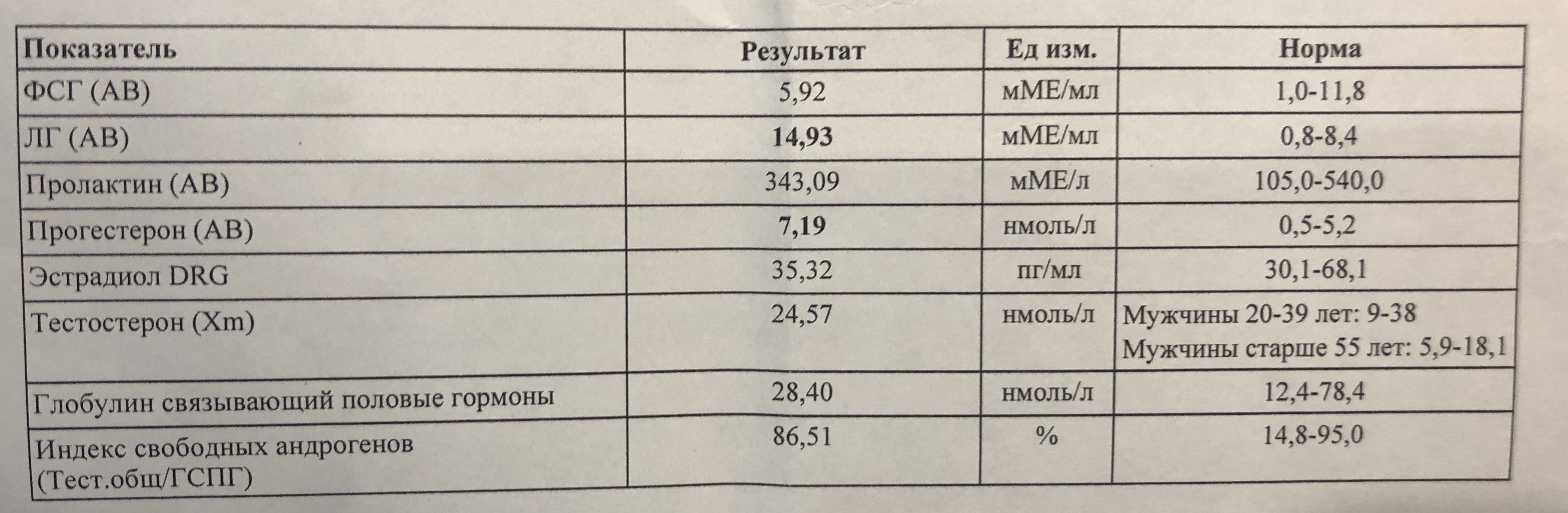
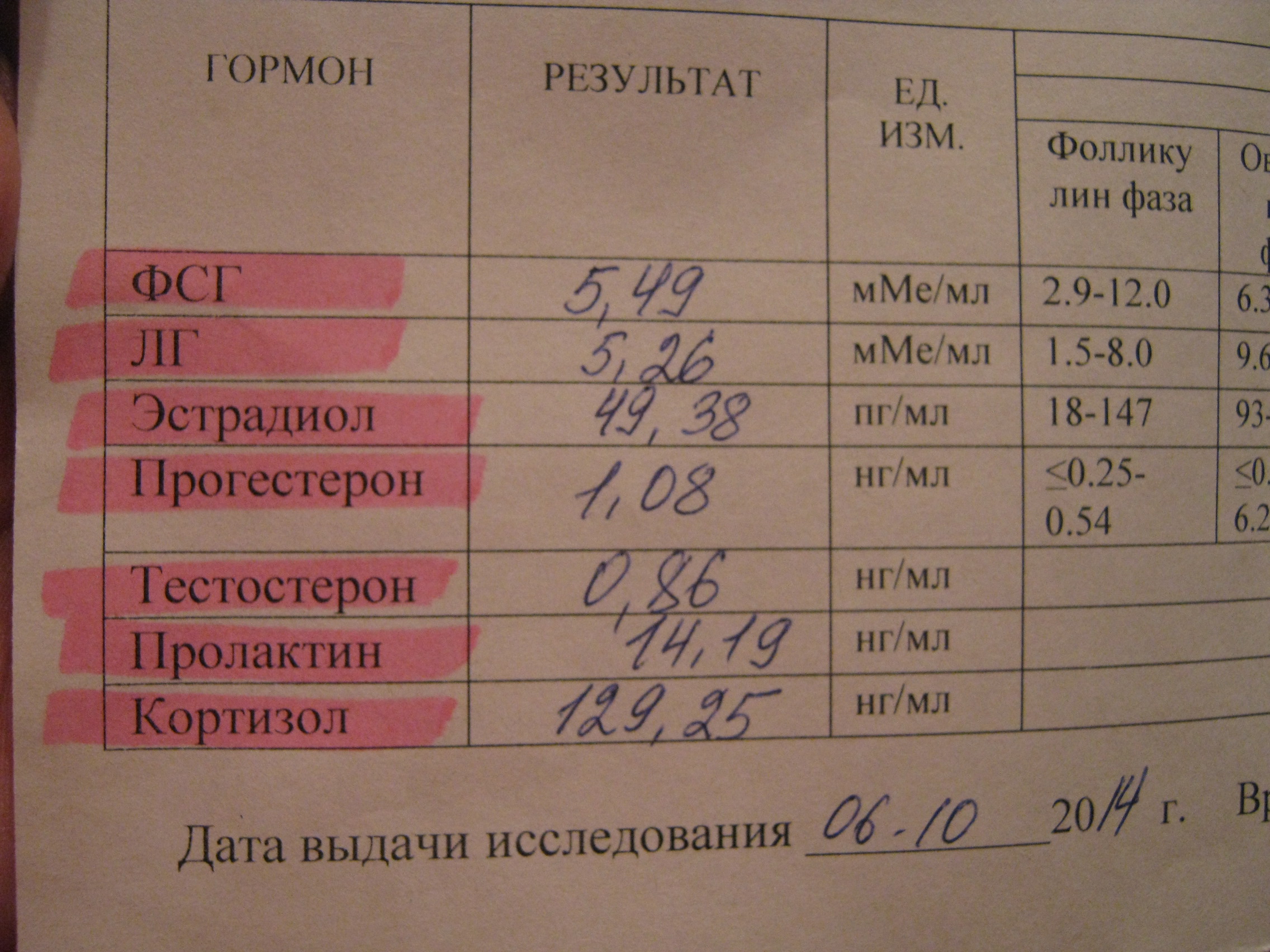
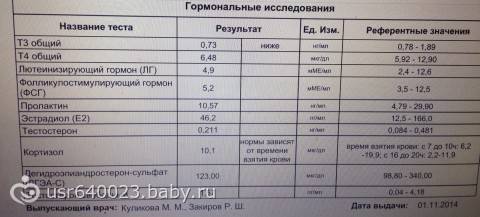
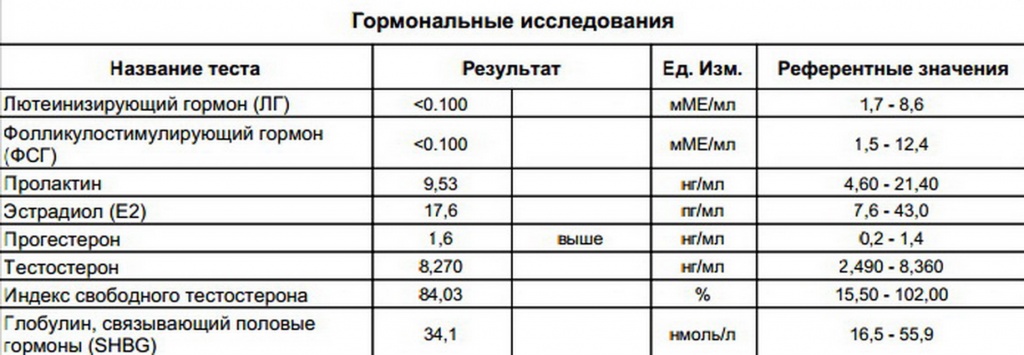
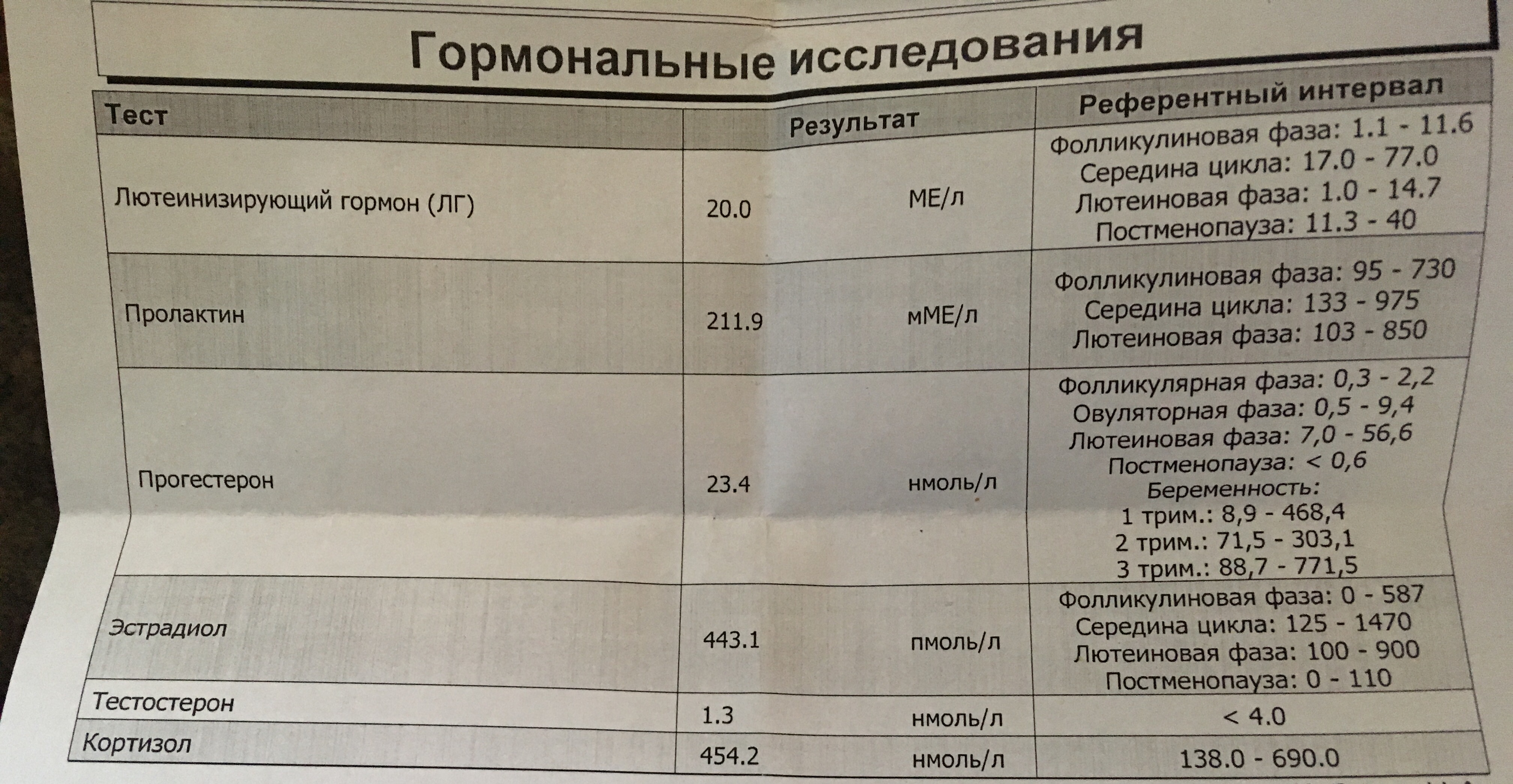
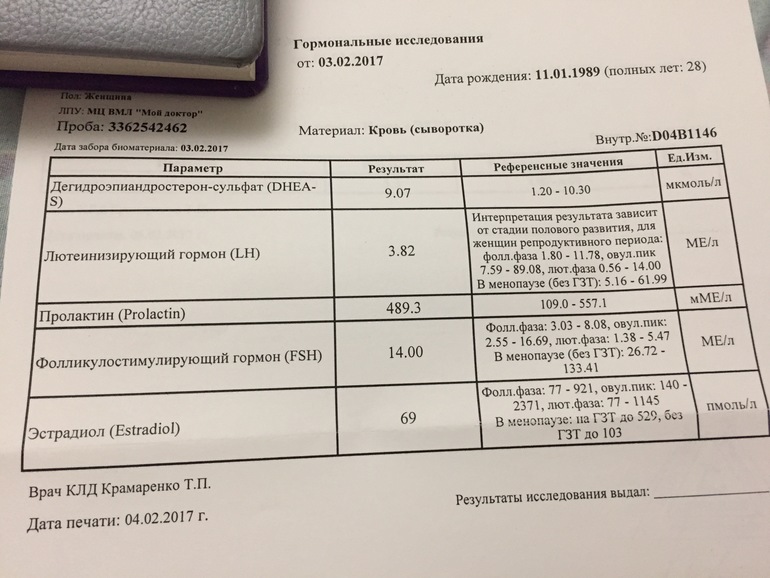
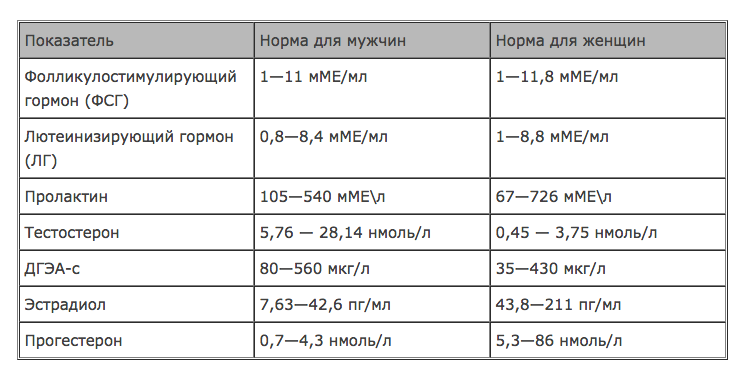
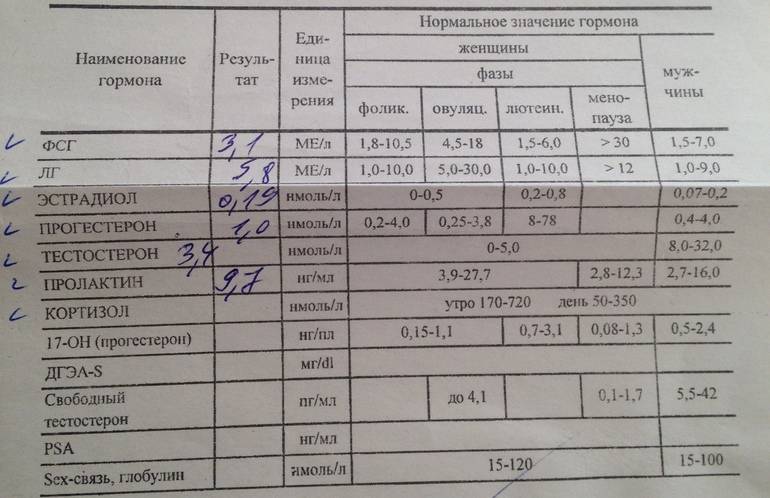
- Тестирование уровня половых гормонов (эстрадиол, ФСГ). При климаксе уровень первого снижается, а уровень второго повышается.
Если эти тесты подтвердят, что женщина вступила в период менопаузы, диагностику необходимо будет расширить дополнительными тестами.
Они позволят выбрать наилучший метод облегчения последствий менопаузы и защитить пациентку от болезней, характерных для климакса, т.е. остеопороза, сердечно- сосудистых заболеваний , рака.
Прежде чем врач решит, может ли женщина пройти заместительную гормональную терапию для восполнения дефицита гормонов, также рекомендуется проверить следующие гормональные тесты:
- ФСГ;
- ЛГ;
- эстрадиол;
- эстроген и прогестерон;
- особенно у женщин с подозрением на преждевременную недостаточность яичников.
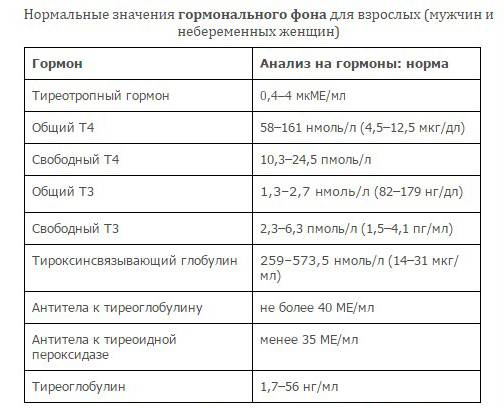
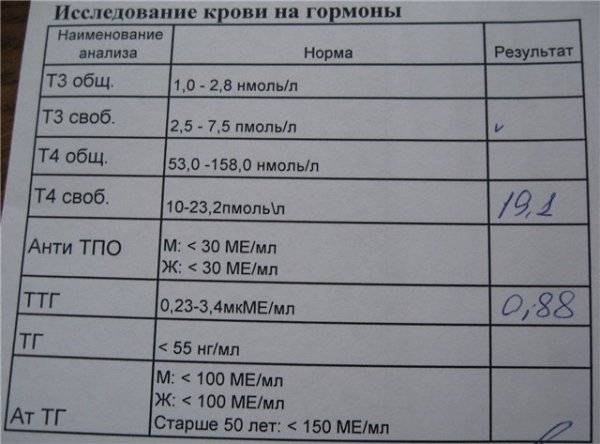
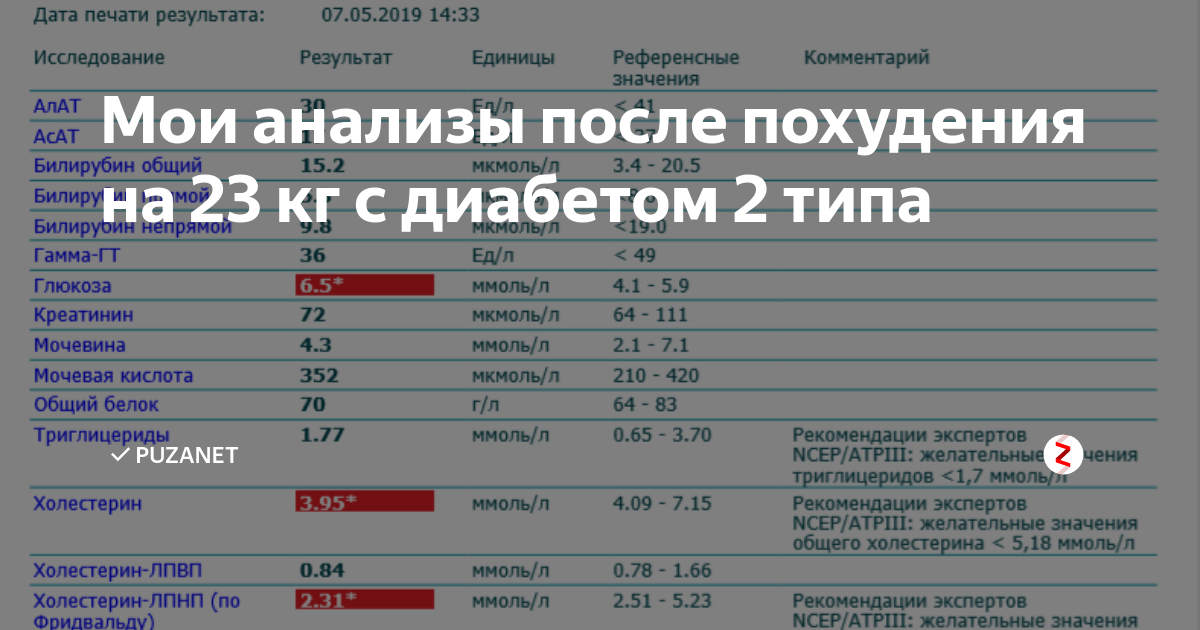
Также необходимо проверить гормоны щитовидной железы, выполнить липидный профиль и проверить общий холестерин, холестерин ЛПВП, холестерин ЛПНП и триглицериды, проверить уровень глюкозы в крови и выполнить тесты печени.
Также нужно будет обследовать грудь на наличие изменений, измерить артериальное давление и провести денситометрию, чтобы оценить риск развития остеопороза.
Физические упражнения во время менопаузы
Физические упражнения – важная составляющая для поддержания здоровья.
Это один из самых эффективных способов:
- Управлять весом.
- Укрепить мышцы и суставы. Сохранить плотность костной ткани, снижая риск развития остеопороза.
- Снять проблемы с настроением и депрессией.
- Снизить риск развития сердечно-сосудистых заболеваний и сердечных приступов.
- Нормализовать выработку инсулина и снизить риски развития сахарного диабета II типа.
- Увеличить и сохранить интимное здоровье.
Физические упражнения могут существенно изменить жизнь. Исследование, проведенное Национальным институтом здоровья, показало, что люди, ежедневно выполняющие аэробные упражнения в течение 10 минут, имели талию в среднем на целых 12-15 см меньше, чем люди, которые не занимались спортом.
Если вы не активны, переход к ежедневным упражнениям может показаться утомительным, но вы начнете чувствовать себя намного лучше в течение нескольких недель.
Какие виды упражнений должна делать женщина, чтобы не набрать вес в менопаузе?
Есть два основных типа упражнений, которые необходимы женщинам в менопаузе для поддержания веса.
Механизм похудения
На самом деле влияние гормонов на похудение очень велико. Каждый из них может стать причиной избыточной массы, и если не знать, как привести тот или иной показатель в норму, можно навсегда расстаться с мечтой о стройной фигуре. Ищите в списке то вещество, которого не хватает вашему организму, и выясняйте, как оно работает с вашим весом.
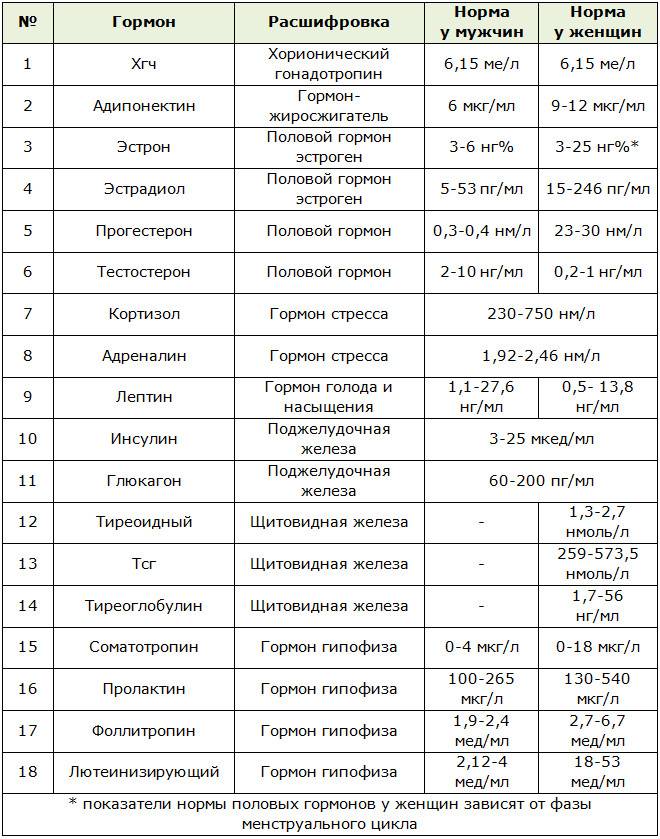
ХГЧ (хорионический гонадотропин человека):
- стимулирует синтез половых гормонов;
- восстанавливает либидо после тяжёлых тренировок;
- сохраняет результаты после приёма анаболиков;
- сжигает жировую прослойку;
- сохраняет мышечную массу в полном объёме.
Адипонектин (гормон-жиросжигатель):
- регулирует уровень глюкозы в крови;
- расщепляет жирные кислоты;
- при достаточном содержании в крови способствует быстрому похудению;
- обеспечивает связь между ЦНС и жировой тканью, сообщая мозгу, что надо худеть;
- контролирует процессы, провоцирующие набор лишнего веса.
Эстрогены:
- необходимы женщинам для стройной, красивой фигуры, которая отличает их от мужчин: выдающаяся грудь, тонкая талия и в меру крутые бёдра с ягодицами;
- эффективны против ожирения;
- назначаются для устранения метаболического синдрома;
- улучшают обмен веществ;
- способствуют росту костной и мышечной ткани;
- сжигают жир;
- улучшают настроение;
- снижают аппетит.
Эстрадиол:
- замедляет рост жировых клеток, не позволяя накапливать жир;
- делает фигуру женщин идеальной: талию тонкой, а грудь и бёдра — упругими и крутыми;
- избавляет от отёков.
Прогестерон:
- контролирует количество кожного сала;
- отвечает за лишний вес;
- нормализует обмен веществ;
- от него зависит аппетит и тяга к сладкому;
- его избыток приводит к расслаблению мышц желудка, в результате чего он требует больше еды;
- влияет на соотношение других гормонов в организме, нарушение которого приводит к ожирению.
Тестостерон:
- играет ключевую роль для похудения мужчин;
- повышает либидо;
- удерживает равновесие между жировыми запасами и мышечной массой;
- нормализует многие биохимические процессы;
- расщепляет жиры;
- контролирует функционирование сальных желез;
- приводит в норму уровень глюкозы;
- повышает активность, препятствует переутомлению;
- эти мужские гормоны — прекрасные антидепрессанты, которые не дают «заедать» проблемы вредными вкусностями.
Эндорфины:
- позволяют человеку самостоятельно контролировать гормональное похудение;
- создают чувство удовольствия при поглощении еды, из-за чего хочется есть снова и снова;
- превращают пищу в средство для нормализации психоэмоционального состояния.
Адреналин:
- ускоряет метаболизм;
- расщепляет жиры;
- снижает аппетит;
- обеспечивает телу термогенез;
- помогает забыть о перекусах и сладком;
- снижает калорийность рациона.
Кортизол:
Инсулин:
- повышенное содержание гормона усиливает аппетит;
- из-за этого приёмы пищи учащаются;
- повышает давление;
- провоцирует нездоровую тягу к сладкому;
- формирует углеводную зависимость.
Глюкагон:
- гормон поджелудочной железы, невероятно полезный для похудения, в отличие от инсулина;
- поддерживает стабильный уровень глюкозы;
- ускоряет распад жиров;
- снижает холестерин;
- выводит из клеток инсулин.
Лептин и грелин:
- лептин — гормон сытости, под контролем которого находятся все энергетические обмены, совершаемые в организме. Его участие в процессе похудения определяется единственной функцией — именно он посылает мозгу сигнал о том, что приём пищи пора заканчивать;
- грелин — гормон голода, действует совершенно в противоположном направлении — сообщает мозгу о сильном желании покушать.
Щитовидная железа:
- тироксин, тиреокальцитонин, трийодтиронин (гормоны щитовидной железы) принимают активное участие во всех биохимических процессах, происходящих в человеческом теле, — при их уменьшении наблюдается стремительный набор веса;
- они стимулируют обмен веществ;
- подавляют аппетит;
- ускоряют расщепление жировой ткани;
- усиливают теплопродукцию;
- по мнению специалистов, это самые активные гормоны, способствующие похудению.
Соматотропный гормон роста:
- ускоряет метаболизм;
- способствует синтезу белка и предотвращает его распад;
- замедляет отложение подкожного жира;
- нормализует углеводный обмен;
- регулирует количество жирных кислот;
- без него невозможен распад жировых клеток.
Зная, какие показатели нужно подтянуть до нормы и какие процессы в связи с этим будут активированы в организме, вы сможете, наконец, запланировать похудение с помощью гормональных таблеток. Единственный, но крайне важный нюанс: без разрешения врача их пить категорически запрещается!
Вопрос-ответ
Как определить действуют ли противозачаточные?
Если женщина регулярно принимает таблетки, но не видит побочных эффектов и менструальный цикл начинается вовремя, то нет причин для беспокойств. Главный критерий действия противозачаточных таблеток – отсутствие овуляции. Почувствовать ее наступление можно с помощью измерения базальной температуры. Если температура не повышается и признаков овуляции нет – тогда таблетки действуют.
Какие факторы могут снизить действие контрацептивов?
Все девушки должны понимать, что таблетки начинают действовать не сразу. Чтобы КОК принесли результат, нужно их принимать на протяжении нескольких дней. При первом приеме рекомендуется использовать резервный контрацептив: беременность в период менструации все же может случиться.
У активных компонентов оральных контрацептивов срок действия равен 24 часам. Это означает, что таблетки нужно принимать каждый день и желательно в одно и то же время. Если время приема не одинаково, то возможность забеременеть возрастает до 9%. Опоздание в приеме таблетки, например, на 3 часа будет поводом к использованию дополнительной контрацепции (к примеру, презервативу).
Вот какие еще есть причины, по которым противозачаточные таблетки могут не сработать:
- Неправильное место хранение. Медикаменты должны лежать в сухом месте, вдали от влаги и тепла.
- Прием других лекарств, чаев. Некоторые ЛС могут снизить действие ОК. Например, прием антибиотиков никак не сочетается с приемом оральной контрацепции. Это же касается травяных настоев, например, отвара зверобоя.
- Расстройство кишечника. Пищевые отправления, кишечные инфекции неприятны, но они не являются поводом забывать о противозачаточных таблетках. Правда, из-за рвоты или диареи, таблетка может не попасть в кровоток, а значит не будет эффекта.
Не помешает ли применение контрацептивов завести детей в будущем?
После отказа от контрацептивов репродуктивная способность, как правило, восстанавливается через 1 месяц. Исключение составляют инъекционные методы контрацепции, потому что они действуют от 3 до 6 месяцев.
После прекращения приема таблеток беременность может наступить даже раньше, чем ожидалось – уже на следующий день. В это время фертильность женщины повышается, а яичники могут воспроизводить более 1 яйцеклетки. Однако гинекологи не рекомендуют сразу не беременеть, а подождать пока эндокринная система восстановится. Пациентке можно сделать некоторые анализы (на биоцеоноз влагалища, антитела к краснухе, токсоплазмозу). Неплохо было бы пропить фолиевую кислоту еще до беременности, вылечить все больные зубы, отказаться от вредных привычек.
Исследования менопаузы — зачем эти знания?
Кто-то скажет, что если менопауза — это естественное и неизбежное состояние, с которым приходится сталкиваться каждой женщине, то почему же нужно точно знать, наступила ли уже менопауза или только вот-вот наступит.
Однако для максимально возможного облегчения гормональных нарушений и обеспечения лучшего качества жизни необходимы медицинские знания и уход.
Кроме того, снижение уровня эстрогена в организме женщины может подвергнуть ее риску многих заболеваний. Поэтому нужно знать какие анализы на женские гормоны при климаксе нужно сдать.
Один из способов борьбы с так называемым симптомы менопаузы включают заместительную гормональную терапию, которая снижает риск атеросклероза, сердечного приступа, инсульта, болезни Альцгеймера, колоректального рака и остеопороза у женщин в менопаузе.
Для женщин, которые не могут принимать синтетические гормоны, решением являются натуральные фитоэстрогены.
25.08.2022
Услуги

Терапевт
Узнать больше

Прием узких специалистов
- Невролог
- Кардиолог
- Терапевт
- Педиатр
- Ревматолог
- Эндокринолог
Узнать больше

Медицинские анализы
Узнать больше
Врачи
Лапшина Татьяна Владимировна
Врач-эндокринолог
Салихова Марина Владимировна
Врач УЗИ-диагностики
Ицкович Татьяна Игоревна
Врач УЗИ-диагностики первой категории
Могутов Михаил Сергеевич
Врач УЗИ-диагностики
Цой Марина Александровна
Врач УЗИ и функциональной диагностики первой категории
Жетенoва Ольга Сергеевна
Врач УЗИ-диагностики
Ветеркова Анна Валерьевна
Врач-терапевт
Левашова Анна Юрьевна
Врач-терапевт
Заместительная терапия после удаления щитовидной железы
Ключевым моментом при удалении щитовидной железы является резкое снижение уровня тиреоидных гормонов. Гормональное лечение после удаления щитовидной железы должно начинаться уже на следующий день после операции. Женщине необходимо принимать гормональную заместительную терапию сразу в полной дозировке. Если до операции уровень гормонов был в норме, назначат препарат из расчета 1,6 мкг тироксина на 1 кг веса. Для женщин средняя дозировка составляет 100 мкг. Это ориентировочная цифра, которая в дальнейшем будет корректироваться в соответствии с результатами анализов.
Гормоны после удаления щитовидной железы необходимо принимать строго натощак за пол часа до еды. Запивать таблетку нужно исключительно водой. Эти принципы очень важны, чтобы полноценному всасыванию тироксина ничего не мешало. Если пациент случайно забудет принять таблетку, нет необходимости на следующий день увеличивать дозу. Нужно продолжать принимать препарат в стандартном режиме.
Правильность дозы тироксина определяется по уровню ТТГ (тиреотропного гормона, который секретируется в особом отделе головного мозга – гипофизе). При адекватной гормонально заместительной терапии (ГЗТ) его цифры должны быть в пределах 0,4-4,0 мЕД/л. Исключение составляет некоторые виды рака щитовидной железы. Здесь необходим прием тироксина в супрессивных дозах, которые позволяют достичь уровня ТТГ не более 0,1 мЕд/л. Такие цифры позволяют вовремя отслеживать рецидивы заболевания.
В первый год после операции по удалению щитовидной железы необходимо измерять уровень ТТГ раз в 3-4 месяца. Чаще делать такие анализы нецелесообразно, поскольку это интегральный показатель, который отражает средний уровень тиреоидных гормонов в крови за последние 2-3 месяца. После того, как дозу гормонов подберут, необходимо будет проводить контроль ТТГ не реже 1 раза в год.

Режим приема гормонов при менопаузе
Если последняя менструация была менее чем за год до начала ЗГТ, терапия является циклической, т. е. эстрогены вводятся непрерывно, а прогестагены — в течение 12–14 дней, после чего следует кровотечение. Следует иметь в виду, что лечение, проводимое циклически более 5 лет, незначительно увеличивает риск рака эндометрия.
Гормоны используются на постоянной основе, если последняя менструация была более года назад или, если женщина принимает циклическую гормональную терапию более года и хотела бы перейти лечение без ежемесячных кровотечений. Постоянное использование гормонов имеет более низкий риск рака эндометрия.
Что такое гормональное ожирение, причины и симптомы в зависимости от места отложения жиров
Ответ на вопрос «можно ли похудеть при гормональном сбое?» – скорее всего нет. Диеты и упражнения будут малоэффективны, так как они не влияют на первопричину. Сначала необходимо восстановить гормональный баланс. Увеличение веса при гормональном сбое, отличается от «обычного», алиментарного ожирения в первую очередь неравномерным распределением жира. По локализации жировых отложений можно определить выработка какого гормона нарушена.
Жировые отложения в верхней части спины, грудь у женщин:
За жировые отложения в области спины и груди отвечает избыточная выработка гормона пролактина, который вырабатывается репродуктивной системой и отвечает за лактацию. Излишняя выработка этого гормона называется пролактинемия и провоцирует отечность и появление лишних жировых отложений.
Другие симптомы пролактинемии:
- повышенная чувствительность груди;
- сильный аппетит;
- отсутствие менструации;
- бесплодие.
Жировые отложения у талии и живота:
Увеличение объемов талии вызывают нарушения работы щитовидной или поджелудочной железы.
- метаболический синдром. Гиперинсулизм. Неправильная выработка инсулина, гормона поджелудочной железы, нарушает процесс сахарного обмена и расщепления жира и заставляет человека постоянно испытывать голод.
- гипотиреоз. Нарушение функций щитовидной железы замедляет метаболизм и становится причиной гипотиреоидного ожирения, так как глюкоза не дает энергию, а откладывается в области живота. Дополнительными симптомами является хроническая усталость, повышенная утомляемость и одутловатость щек.
Отложения у бедер и ягодиц.
В усиленном отложении жира в этой области чаще всего виновата недостаточная выработка эстрогена. Этой проблеме характерны и другие симптомы:
- раздражительность и нестабильное настроение;
- повышенная утомляемость;
- отсутствие сексуального влечения;
- рассеянность, забывчивость;
- бесплодие.
Проблемы с выработкой эстрогенов связаны с другими гормонами:
- фолликулостимулирующий гормон – стимулирует рост фолликулов в яичниках, вырабатывается гипофизом и гипоталамусом;
- лютеинизирующий гормон – тесно связан с фолликулостимулирующим гормоном, отвечает за разрыв доминантного фолликула, вырабатывается гипофизом.
Другие причины гормонального ожирения

- нарушение выработки тестостерона. На самом деле это не ожирение, а увеличение мышечной массы. Жир в этом случае не откладывается. Фигура начинает напоминать мужскую. Но избыток тестостерона виноват в увеличении веса и габаритов женщины, что чаще всего крайне нежелательно. Это может происходить по многим причинам:
- поликистоз или опухли яичников;
- врожденная дисфункция коры надпочечников;
- идиопатический гирсутизм;
- вирилизирующие опухли.
Мужчины страдают ожирением при нехватке тестостерона, так как он отвечает за сжигание жира и распределения энергии в мышечную массу. К такому результату у мужчин также приводит увеличение количества женских гормонов. Самый яркий пример – пивной живот у мужчин, который появляется из-за избытка фитоэстрогенов, содержащихся в пиве и пивных напитках.
- гиперкортицизм. Нарушение работы надпочечников, при котором они вырабатывают слишком много глюкокортикоидов, что приводит к нарушению обмена веществ, расстройству сексуального влечения, гипертонией, сердечной недостаточностью. Кортизол, известный как «гормон стресса», пробуждает аппетит и замедляет метаболизм;
- нарушения в работе гипофиза или гипоталамуса. Гипофиз и гипоталамус отвечают за эндокринную систему и метаболизм. Вполне логично что при нарушении их функции может произойти набор массы тела, а неправильная работа гипоталамуса влияет на чувство насыщения и провоцирует переедание. Дополнительные симптомы: постоянная жажда, хроническая усталость, головная боль, лиловые растяжки на груди и бедрах, несахарный диабет;
- снижение эстрадиола. Эстрадиол – один из эстрогенов. Гормональное ожирение у женщин в возрасте связано с тем, что содержание эстрадиола со временем снижается.
Рекомендации перед сдачей крови на анализы по гинекологии.
Важно с огромной серьезностью подойти к анализу крови на гормоны, и соблюдать определенные рекомендации перед сдачей крови на лабораторную диагностику:
- Перед анализом крови на гормоны следует воздержаться от алкоголя и курения, а также от половых контактов, общих физических нагрузок за одни сутки перед приемом у врача.
- За три дня перед сдачей анализов рекомендуют отказаться от посещения саун и бань чтобы избежать перегрева, а также от длительных прогулок особенно в холодное время года.
- Первостепенной задачей пациента осведомить лечащего врача-гинеколога о принимаемых лекарственных препаратах, так как они могут отрицательно сказаться на общих результатах проводимых анализов крови на гормоны или оказаться не точными.
- Анализы на гормоны следует сдавать натощак (примерно за двенадцать часов перед сдачей крови нельзя употреблять любую пищу), а также сократить количество употребляемой воды.
Придерживаясь этих небольших правил и рекомендаций, результаты ваших анализов на гормоны будут более полноценные и точные.
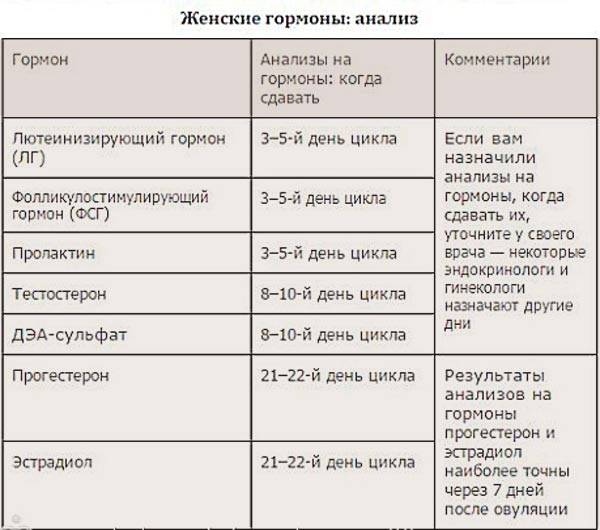
Как выбрать в какой день можно сдавать анализы на гормоны в гинекологии?
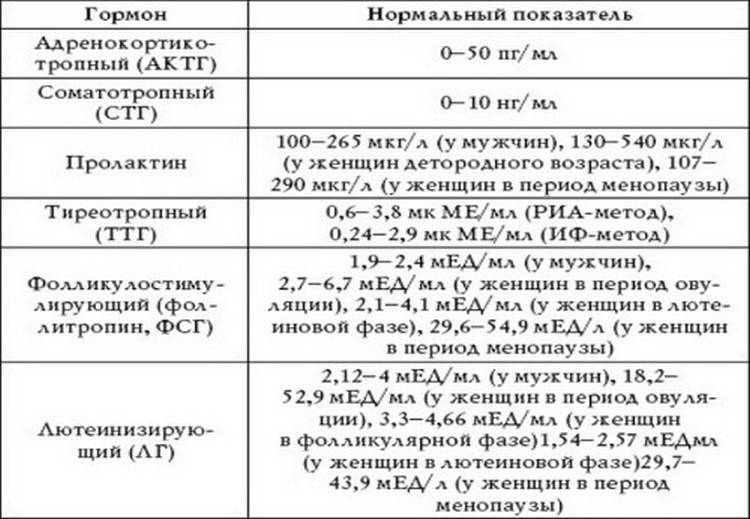
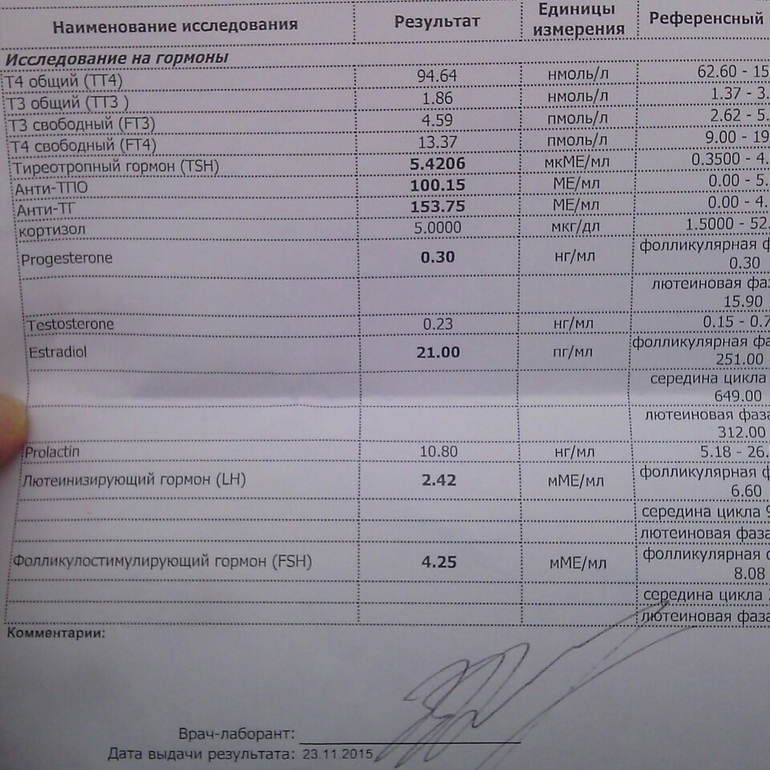
При сдаче анализов на гормоны немаловажно выбрать правильный день для приема, чтобы результаты были максимально верными. Существует несколько гормональных анализов: на прогестерон, тестостерон, эстроген, пролактин или на хорионический гонадотропин, фолликулостимулирующие, лютеинизирующие гормоны.
- Тестостерон – участвует в женском организме в процессе выработки гормона эстрогена. Анализы на этот гормон сдают на 6-7 день от начала менструаций;
- Эстроген – женский гормон который благоприятно влияет на красоту, женственность и в целом на женское здоровье. Анализы на эстроген сдают на 5-7 день менструального цикла;
- Прогестерон – гормон, который осуществляет все этапы беременности у женщин. Анализы сдают на 22-23 день менструального цикла.
- Пролактин – рост и развитие молочных желез стимулирует данный гормон, а также способствует стимуляции организма женщины в период лактации. Анализы на пролактин необходимо сдавать на начальном этапе менструального цикла (3-5 день), при цикле в 29 дней анализ на пролактин можно сдавать на 22-23 день.
- Фолликулостимулирующий гормон – показатели фолликулостимулирующего гормона помогают продиагностировать насколько яичники готовы к овуляции. Анализы сдаются на 3-8 или 19-21 день менструального цикла.
- Лютеинизирующий гормон – это своеобразный индикатор овуляции. Анализы на этот гормон сдают как и на фолликулостимулирующий гормон, после начала менструации на 3-8 или 19-21 день.
- Хорионический гонадотропин – гормон позволяет точно определить срок и наличие беременности у женщины. Анализы на этот гормон необходимо сдавать на 3-5 день задержки менструального цикла.
Данные сроки когда лучше обратиться к врачу-гинекологу, чтобы сдать анализы представлены исходя из средней статистики, для каждой женщины точный день, когда оптимально сдать анализ крови на гормоны выбирается индивидуально после полноценной консультации и осмотра лечащего врача.
Команда врачей Клиники Эстетической гинекологии имеет в своем штате высококвалифицированных врачей-гинекологов, имеющих большой опыт работы.
Хотите записаться на консультацию к гинекологу, сдать анализы на гормоны или сделать УЗИ?
Звоните по телефону в Екатеринбурге +7-343-385-72-88.
Ключевые моменты заместительной терапии гормонами
- ЗГТ эффективна в лечении вазомоторных менопаузальных симптомов и при урогенитальной атрофии.
- Применяя гормоны можно уменьшить др. симптомы менопаузы. Многие женщины отмечают, что уходят боли в суставах и мышечные боли, меньше наблюдаются перепады настроения и сексуальная дисфункция.
- Женщина должна решить, использовать ли ЗГТ, на основе подробной и научно обоснованной информации, предоставленной гинекологом. Не стоит опираться в выборе лечения на слухи и статьи из Интернета.
- Подготовка, доза, способ применения и продолжительность гормонального лечения подбираются индивидуально для каждой пациентки, и только после сдачи анализов на гормоны.
- Если ЗГТ назначается женщинам старше 60 лет, более безопасной будет самая низкая доза. Гормоны не рекомендуются для профилактики переломов или ишемической болезни сердца.
- Рассматривая такую терапию нужно знать, что повышенный риск рака груди, связанный с ЗГТ, намного ниже, чем связанный с другими факторами образа жизни — ожирением, курением и алкоголем.
Баланс риска и пользы от гормонозаместительного лечения:
- Польза будет больше, если лечение начнется как можно раньше после менопаузы;
- Очевидное преимущество от ЗГТ у женщин с преждевременной недостаточностью яичников. Им терапию следует продолжать до середины менопаузы.
Важно ежегодно оценивать соотношение польза и риски. Если симптомы сохраняются после 5 лет приема гормонов, преимущества продолжения лечения перевешивают риски
Лечение ожирения в нашей клинике
Врачи нашей клиники имеют большой опыт лечения ожирения, основным лечащим врачом выступает эндокринолог-диетолог. В своей работе мы применяем только те методы, которые клинически смогли показать результативность.
Первоочередной задачей для нас является поиск причины, которая привела к увеличению массы тела. Поэтому на первичный прием к врачу-эндокринологу диетологу мы просим принести все имеющиеся результаты предыдущих обследований, если таковые были. После беседы врач назначит анализы (перечень врач определяет по итогам беседы) и возможно – УЗИ. На первом приеме обязательно выполняется биоимпедансометрия, которая покажет точную структуру тела.
На повторном приеме врач изучит результаты всех назначенных исследований и сможет сделать выводы о причинах избыточного веса. Специально для вас будет разработан план лечения, подобран оптимальный рацион питания. Возможно потребуются консультации смежных специалистов (например кардиолога или гинеколога/уролога), если будут выявлены сопутствующие проблемы.
Далее лечащий врач будет следить за динамикой веса и других показателей, корректируя лечение при необходимости. Регулярно будет выполняться биоимпедансометрия, таким образом вы будете видеть не только снижение веса, но и за счет чего оно происходит.
Запишитесь на прием и обсудите с врачом все интересующие вас вопросы. А мы сделаем всё, чтобы не только помочь расстаться с лишними килограммами, но и вернуть вам хорошее самочувствие и здоровье.